- ホーム >
- 政策について >
- 分野別の政策一覧 >
- 健康・医療 >
- 健康 >
- 感染症・予防接種情報 >
- 予防接種情報 >
- ヒトパピローマウイルス感染症(HPVワクチン) >
- HPVワクチンに関するQ&A
健康・医療HPVワクチンに関するQ&A
HPVワクチンに関する全般的な情報は、「ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~」をご覧ください。
[最終更新日:2026年3月25日] 2026年4月1日より定期接種に用いるワクチンがシルガード9となるため、その変更等を踏まえた内容に更新しています。
子宮頸がんについて
検診、ワクチンについて
問2-4. HPVワクチンの接種場所など、必要な情報はどこに問い合わせたらよいですか?
問2-5. HPVワクチンは絶対に受けなければならないものですか?
問2-6. HPVワクチンは何回接種すればよいですか、またその接種方法はどのようにすれば良いですか?
問2-8. HPVワクチンの定期接種の対象年齢を過ぎてからでも、接種できますか?
問2-9. HPVワクチンを1回または2回接種してから1年を過ぎてしまいました。次の接種はどうすればよいですか?
問2-11. 海外でのHPVワクチンの使用状況を教えてください。
問2-12. 子宮頸がん検診とHPVワクチンは両方受けなければいけませんか?
問2-13. HPVワクチンについて、がんを予防する効果は証明されていないのですか?
問2-16. HPVワクチン接種後に報告されている「多様な症状」はどのようなものですか?
問2-17. HPVワクチン接種後に気になる症状が出た場合、どこに相談すればよいですか?
問2-18. HPVワクチンを受ける際に注意することはありますか?
問2-19. HPVワクチン接種後に注意することはありますか?
問2-20. 予防接種されるワクチンの安全性はどのようにチェックしていますか?
問2-21. 予防接種を受けた後に体調が悪くなり、医療機関を受診しました。救済などはありますか?
問2-22. 定期接種の対象者ですが、令和5年3月31日までに任意接種としてシルガード9の接種を受けました。接種にかかった費用の払い戻し(償還払い)を受けることはできますか?
ワクチン接種後の症状に対する医療体制について
HPVワクチンの接種を逃した方への接種機会の提供について(キャッチアップ接種)
積極的な勧奨の差し控えについて
Q&Aの回答一覧
子宮頸がんについて
「子宮頸がん」とは、女性の子宮頸部にできるがんのことです。子宮は、胎児を育てる器官で、全体に西洋梨のような形をしています。また、子宮頸部は、腟へと細長く突き出た子宮の入り口部分(腟の方から見た場合には、奥の突き当たり部分になります。)のことを言います。
問1-2. 何が原因で子宮頸がんになるのですか?
子宮頸がんの発生にはヒトパピローマウイルス(HPV)と呼ばれるウイルスが関わっています。このウイルスは、子宮頸がんの患者さんの90%以上で見つかることが知られており、HPVが長期にわたり感染することでがんになると考えられています。なお、HPVは一般に性行為を介して感染することが知られています。
問1-3. 子宮頸がんにかかるとどのような症状が現れますか?
子宮頸がんは初期の頃にはほとんど症状のないことが多いですが、生理のとき以外の出血や性行為による出血、おりものの増加などが見られることがあります。また、進行した場合には、下腹部や腰の痛みや血の混じった尿が見られることもあります。このような症状がみられた際には、ためらわずに医療機関を受診してください。
問1-4. 子宮頸がんは、どれくらい重い病気ですか?
子宮頸がんは、早期に発見されれば、治療により比較的治癒しやすいがんとされていますが、ごく早期のものを除いて子宮の摘出が必要となることがあります。他のがんと同様、発見される時期が遅くなると治療が難しくなります。少しずつ進行していくものですから、定期的に子宮頸がん検診を受診し、早期発見・早期治療に努めることが重要です。
問1-5. 子宮頸がんの患者さんはどれくらいいるのですか?
国内の子宮頸がんの患者さんは、年間11,000人程度(2021年)と報告されています。若い年齢層で子宮頸がんを発症する割合が比較的高く、年代別にみた子宮頸がんを発症する割合は、20代から上昇し、40代でピークを迎え、その後徐々に下降していきます。
[出典:国立がん研究センター がん情報サービス 人口10万対年齢階級別罹患率(子宮頚部2021年)]
問1-6. 子宮頸がんで亡くなる方はどれくらいいるのですか?
国内において子宮頸がんで亡くなる方は、年間3,000人程度(2024年)と報告されています。年代別の死亡率は、30代前半から年代が上がるにつれ高くなっていく傾向にあります。
なお、日本では、25~39歳の女性のがんによる死亡の第2位は、子宮頸がんによるものです。
[出典:国立がん研究センター がん情報サービス 人口10万対年齢階級別死亡率、全国がん死亡データ(子宮頚部2024年)]
問1-7. ヒトパピローマウイルスとは何ですか?
ヒトパピローマウイルス(HPV)は、皮膚や粘膜に感染するウイルスで、200以上の種類があります。粘膜に感染するHPVのうち少なくとも15種類が子宮頸がんの患者さんから検出され、「高リスク型HPV」と呼ばれています。
これら高リスク型HPVは性行為によって感染しますが、子宮頸がん以外に、中咽頭がん、肛門がん、腟がん、外陰がん、陰茎がんなどにも関わっていると考えられています。
問1-8. ヒトパピローマウイルスはどれくらい感染しやすいものですか?
子宮頸部の細胞に異常がない女性のうち、10~20%程度の方がヒトパピローマウイルス(HPV)に感染していると報告されています。また、海外では性行為の経験がある女性の50~80%が、生涯で一度はHPVに感染すると報告されています。
問1-9. ヒトパピローマウイルスに感染すると必ずがんになるのですか?
ヒトパピローマウイルス(HPV)に感染しても、必ずがんになるわけではありません。約90%の確率で、免疫の働きにより2年以内にHPV検査で陰性(HPVの遺伝子が検出できない状態)となります。また、HPV検査が陰性の方は陽性の方に比べて子宮頸がんに進展する可能性が極めて低いことが示されています。
検診、ワクチンについて
HPVワクチンを接種することで、子宮頸がんの主な原因とされるヒトパピローマウイルス(HPV)の感染を予防することが挙げられます。
また、子宮頸がん検診を定期的に受けることで、がんになる過程の異常(異形成)やごく早期のがんを発見し、医師と相談しながら、経過観察したり、負担の少ない治療につなげたりすることができます。
問2-2.子宮頸がん検診はどのようなものですか?
20歳以上の女性は、定期的に子宮頸がん検診を受けることが推奨されており、2年に1回の「子宮頸部の細胞診」が推奨されてきました。「子宮頸部の細胞診」では、子宮頸部の細胞を採取して、細胞に何らかの異常がないかを検査します。
加えて、令和6年4月からは、実施体制が整った自治体においては、30歳以上の女性に対しては5年に1回(※)の「HPV検査単独法」も選択可能となっており、各市区町村で、「子宮頸部の細胞診」と「HPV検査単独法」のどちらを実施するかを選択することになります。「HPV単独検査法」では、子宮頸部の細胞がHPVに感染しているかどうかを検査する「HPV検査」を実施し、陽性とされた場合にのみ追加的に、同一検体を用いて子宮頸部の細胞診を実施(トリアージ検査)する方法です。
お住まいの市区町村で導入されている検診の種類や検診を受けられる場所など、詳細については、お住まいの市区町村にお問合せください。
(※)HPV検査で陽性、細胞診で異常なしとなった場合には、罹患リスクが高い者として、1年後に検診を受診することになります。
問2-3. HPVワクチンの接種はどのようなものですか?
小学校6年~高校1年相当の女子は、予防接種法に基づく定期接種として、公費によりHPVワクチンを接種することができます。
2026年4月から公費で受けられるHPVワクチンは9価ワクチン(シルガード9)のみとなり、一定の間隔をあけて、合計2回または3回接種します。年齢によって、接種のタイミングや回数が異なりますので、接種する医療機関に相談してください。
問2-4. HPVワクチンの接種場所など、必要な情報はどこに問い合わせたらよいですか?
予防接種法に基づくワクチンの接種は、地域の実情に合わせて各市区町村が実施しています。お住まいの地域における接種方法などの詳細については、お住まいの市区町村の予防接種担当課にお問い合わせください。
問2-5. HPVワクチンは絶対に受けなければならないものですか?
HPVワクチンの接種は予防接種法に基づいて実施されており、国内外の研究結果から、HPVワクチン接種による子宮頸がんの予防効果などのメリットが、副反応などのデメリットよりも大きいことを確認して、皆さまに接種をお勧めしています。
しかし、接種は強制ではなく、あくまでご本人の意思に基づき接種を受けていただくものです。接種を望まない方に接種を強制することはありません。また、接種対象者やその保護者の同意なく、接種が行われることはありません。
実際に予防接種を受ける際は、ワクチンの効果とリスクを十分に理解した上で、受けるかどうかご判断ください。ワクチンの効果とリスクについてはHPVワクチンに関するリーフレットもご参照ください。
また、HPVワクチンについて不安や疑問があるときは、お住まいの都道府県に設置された相談窓口にご相談いただけます。
問2-6. HPVワクチンは何回接種すればよいですか、またその接種方法はどのようにすれば良いですか?
HPVワクチンの接種回数は年齢によって異なり、1回目の接種を15歳になるまでに受ける場合は合計2回、1回目の接種を15歳になってから受ける場合は合計3回の接種をします。
HPVワクチンの接種方法は以下をご覧下さい。
(1)1回目の接種を15歳になるまでに受ける場合
・標準的には、6か月の間隔をあけて2回目を接種します。
・なお、1回目と2回目の接種は少なくとも5か月以上あけます。5か月未満である場合、3回目の接種が必要になります。
(2)1回目の接種を15歳になってから受ける場合
・標準的には、1回目の接種から2か月の間隔をあけて2回目を、1回目の接種から6か月の間隔をあけて3回目を接種します。
・なお、2回目と3回目の接種がそれぞれ1回目の2か月後と6か月後にできない場合、2回目は1回目から1か月以上、3回目は2回目から3か月以上あけて接種します。
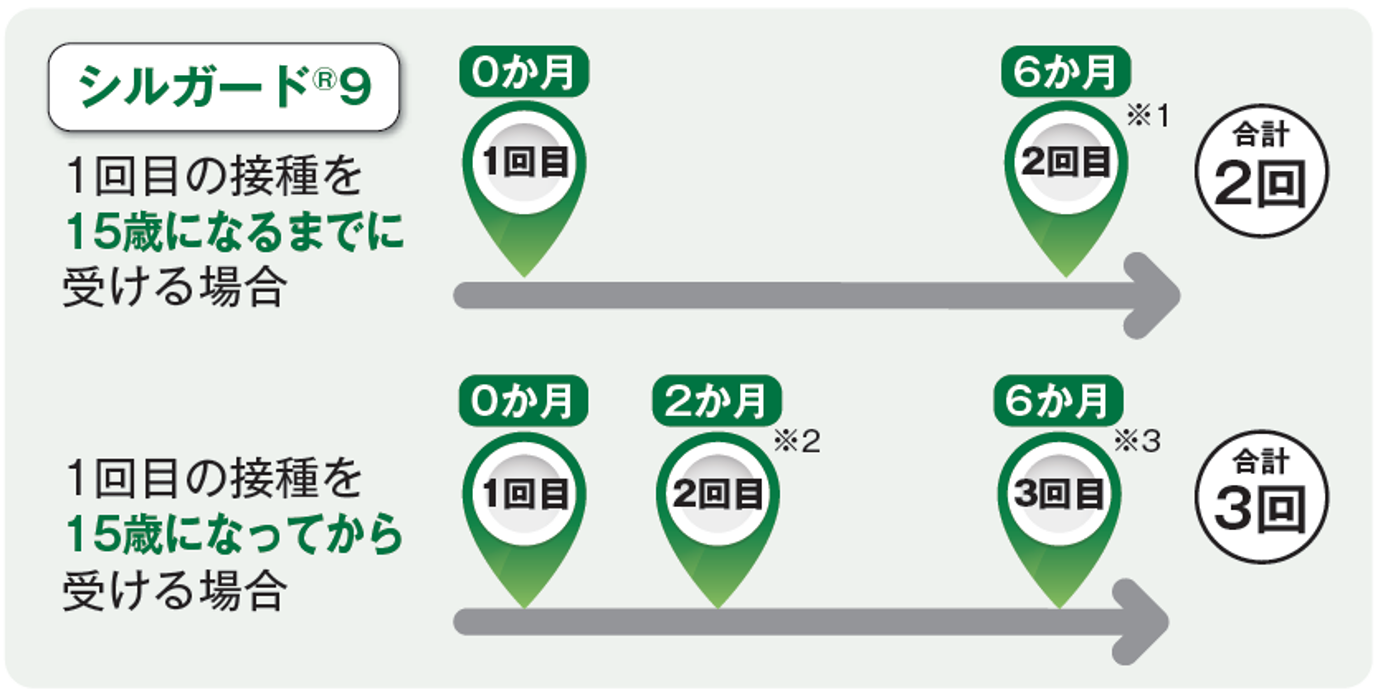
※1: 1回目と2回目の接種は、少なくとも5か月以上あけます。5か月未満である場合、3回目の接種が必要になります。
※2・3: 2回目と3回目の接種がそれぞれ1回目の2か月後と6か月後にできない場合、2回目は1回目から1か月以上(※2)、3回目は2回目から3か月以上(※3)あけます。
問2-7. 令和8年度から、定期接種で用いられるHPVワクチンが9価HPVワクチンだけになりますが、2価HPVワクチンや、4価HPVワクチンで定期接種を開始し、接種が完了していない場合はどのようにすれば良いですか?
これまで2価または4価HPVワクチンを定期接種で1回接種した場合は、(1)の方法に沿って、9価HPVワクチンを接種してください。
また、これまで2価または4価HPVワクチンを定期接種で2回接種した場合は、(2)の方法に沿って、9価HPVワクチンを接種してください。
(1)2回目の接種から9価HPVワクチンを用いる方法
・2価または4価HPVワクチンの1回目の接種から2か月の間隔をあけて2回目として9価HPVワクチンを接種し、2価または4価HPVワクチンの1回目の接種から6か月の間隔をあけて3回目を接種します。
・または、2価または4価HPVワクチンの1回目の接種から1か月以上の間隔をおいて2回目として9価HPVワクチンを接種した後、2回目の接種から3か月以上の間隔をおいて3回目として9価HPVワクチンを接種します。
(2)3回目の接種から9価HPVワクチンを用いる方法
・2価または4価HPVワクチンの1回目の接種から6か月の間隔をあけて、3回目として9価HPVワクチンを接種します。
・または、2価または4価HPVワクチンの2回目の接種から3か月以上の間隔をおいて3回目として9価HPVを接種します。
問2-8. HPVワクチンの定期接種の対象年齢を過ぎてからでも、接種できますか?
対象者に該当しない方でも、任意接種としてHPVワクチンを接種することは可能です。お近くの医療機関などにご相談ください。ただし、この場合、予防接種法に基づく定期接種(公費での接種)の対象ではないため、接種費用は全額自己負担となります。
問2-9. HPVワクチンを1回または2回接種してから1年を過ぎてしまいました。次の接種はどうすればよいですか?
数年以上の接種間隔があいた後にHPVワクチンを接種した場合も、一定程度の効果と安全性が示されています。また、海外の保健当局においても、規定の間隔から外れてしまった場合でも、接種をやり直す必要はないとされています。
十分な予防効果を得るためには、決められた回数を完了させることが大切ですので、できるだけ早めに残りの接種を受けるようにしてください。
問2-10. HPVワクチンはどれくらい効くのですか?
9価HPVワクチン(シルガード9)は、HPVの中でも子宮頸がんをおこしやすい種類(型)であるHPV16型、18型、31型、33型、45型、52型、58型の感染も防ぐため、子宮頸がんの原因の80~90%を防ぎます。
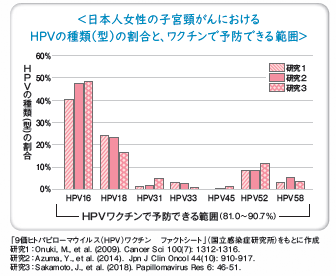
海外や日本で行われた疫学調査(集団を対象として病気の発生などを調べる調査)では 、HPVワクチンを導入することにより、子宮頸がんの前がん病変を予防する効果が示されています。また、接種が進んでいる一部の国では、子宮頸がんそのものを予防する効果があることもわかってきています。
問2-11. 海外でのHPVワクチンの使用状況を教えてください。
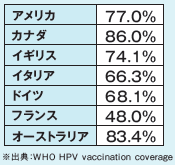
世界保健機関(WHO)がHPVワクチンの接種を推奨しており、2025年2月時点では、140か国以上で公的な予防接種が行われています。カナダ、オーストラリアなどの接種率は8割以上です。
<HPVワクチンを接種した女子の割合(2024年)>
問2-12. 子宮頸がん検診とHPVワクチンは両方受けなければいけませんか?
子宮頸がん検診、ワクチンともに有効な子宮頸がんの予防方法で、どちらも受けることが重要です。ワクチンはすべての高リスク型HPVの感染を予防できるわけではないため、早期発見・早期治療のために子宮頸がん検診も定期的に受診し、子宮頸がんに対する予防効果を高めることが大切です。特に20~30歳代で発症する子宮頸がんを予防するためには、ワクチンの効果が期待されています。
問2-13. HPVワクチンについて、がんを予防する効果は証明されていないのですか?
子宮頸がんは、数年から数十年にわたって、持続的にヒトパピローマウイルス(HPV)に感染した結果として発症するとされています。
海外や日本で行われた疫学調査(集団を対象として病気の発生などを調べる調査)では 、HPVワクチンを導入することにより、子宮頸がんの前がん病変を予防する効果が示されています。また、接種が進んでいる一部の国では、子宮頸がんそのものを予防する効果があることも分かってきています。
問2-14. HPVワクチンは痛いのですか?
HPVワクチンは、筋肉注射という方法で接種します。接種を受けた部分の痛みや腫れ、赤みなどの症状が起こることがあります。
接種を受けた部分の痛み(疼痛)は、50%以上の頻度で発生するとされていますが、多くの場合は数日程度でおさまります。
接種後に体調の変化や気になる症状が現れたら、まずはワクチンを受けた医療機関などの医師にご相談ください。
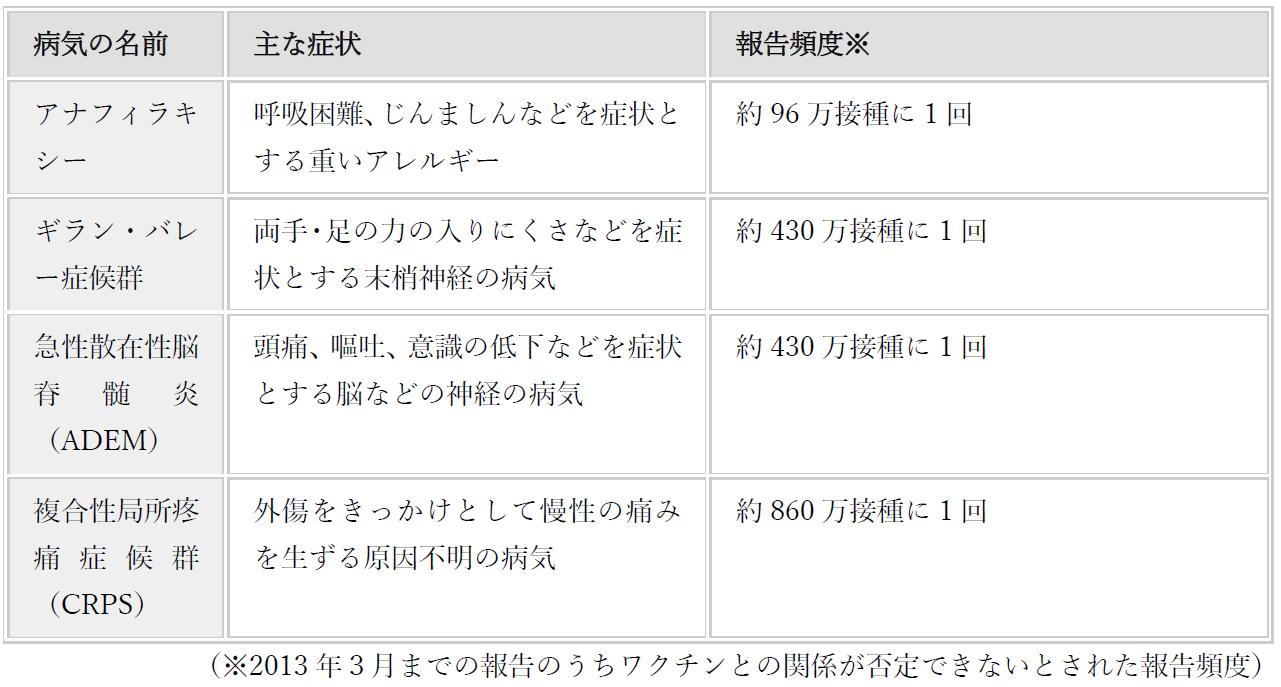
問2-15. HPVワクチン接種後に副反応はありますか?
HPVワクチン接種後に見られる主な副反応として、発熱や接種した部位の痛みや腫れ、注射による痛み、恐怖、興奮などをきっかけとした失神などが挙げられます。
【HPVワクチン接種後の主な副反応】

また、ワクチン接種後に見られる副反応が疑われる症状については、接種との因果関係を問わず収集しており、定期的に専門家が分析・評価しています。その中には、稀に重い症状の報告もあり、具体的には以下のとおりとなっています。
問2-16. HPVワクチン接種後に報告されている「多様な症状」はどのようなものですか?
HPVワクチン接種後に、広い範囲に広がる痛みや、手足の動かしにくさ、不随意運動(動かそうと思っていないのに体の一部が勝手に動いてしまうこと)等を中心とする「多様な症状」が起きたことが副反応疑い報告により報告されています。
この症状は、何らかの身体症状はあるものの、画像検査や血液検査を受けた結果、その身体症状に合致する異常所見が見つからない状態である「機能性身体症状」であることが考えられています。 症状としては、➀知覚に関する症状(頭や腰、関節等の痛み、感覚が鈍い、しびれる、光に対する過敏など)、➁運動に関する症状(脱力、歩行困難、不随意運動など)、➂自律神経等に関する症状(倦怠感、めまい、睡眠障害、月経異常など)、➃認知機能に関する症状(記憶障害、学習意欲の低下、計算障害、集中力の低下など)など様々な症状が報告されています。
なお、「HPVワクチン接種後の局所の疼痛や不安等が機能性身体症状を起こすきっかけとなったことは否定できないが、接種後1か月以上経過してから発症している人は、接種との因果関係を疑う根拠に乏しい」と専門家により評価されています。
また、HPVワクチンの接種歴のない方においても、HPVワクチン接種後に報告されている症状と同様の「多様な症状」を有する方が一定数存在したことが明らかとなっています。
このような「多様な症状」の報告を受け、様々な調査研究が行われていますが、「ワクチン接種との因果関係がある」という証明はされていません。
問2-17. HPVワクチン接種後に気になる症状が出た場合、どこに相談すればよいですか?
接種後に体調の変化や気になる症状が現れたら、まずは接種を行った医療機関などの医師にご相談ください。また、HPVワクチン接種後に生じた症状の診療を行う協力医療機関(※)をお住まいの都道府県ごとに設置しています。協力医療機関の受診は、接種を行った医師又はかかりつけの医師にご相談ください。
なお、HPVワクチンは合計2回または3回接種しますが、1回目または2回目の接種後に気になる症状が現れた場合は、2回目以降の接種をやめることができます。
(※)協力医療機関についての詳細は「ヒトパピローマウイルス感染症の予防接種後に生じた症状の診療に係る協力医療機関について」のページをご覧ください。
問2-18. HPVワクチンを受ける際に注意することはありますか?
次のいずれかに該当する方は、特に、健康状態や体質などを担当の医師にしっかり伝え、予防接種の必要性、リスク、効果について十分な説明を受け、よく理解した上で接種を受けてください。
- ●血小板が減少している、出血した際に止まりにくいなどの症状のある方
- ●心臓血管系疾患、腎臓疾患、肝臓疾患、血液疾患、発育障害などの基礎疾患のある方
- ●予防接種で接種後2日以内に発熱のみられた方
- ●過去にけいれんの既往のある方
- ●妊娠または妊娠している可能性のある方
- ●ワクチンを接種した後や、けがの後等に原因不明の痛みが続いたことがある方
問2-19. HPVワクチン接種後に注意することはありますか?
針を刺した直後から、強い痛みやしびれが生じた場合は、担当の医師にすぐに伝えて、針を抜いてもらうなどの対応をしてもらってください。また、その後の対応についても相談してください。
予防接種直後に、注射による痛み、恐怖、興奮などをきっかけとした失神が現れることがあります。失神し、倒れて怪我をする例も報告されているため、接種後の移動の際には、保護者の方が腕を持つなどして付き添うようにし、接種後30分ほどは体重を預けられるような場所で、なるべく立ち上がることを避けて、待機して様子を見るようにしてください。
その他、予防接種一般に言えますが、予防接種当日は激しい運動は避け、接種部位を清潔に保ち、また、接種後の体調管理をしっかり行ってください。接種部位の異常や体調の変化、さらに高熱、けいれん、長期間持続する激しい痛みなどの異常な症状を呈した場合は、すぐに医師の診察を受けてください。
また、接種後に気になる症状が現れたときは、以降の接種を中止、延期することが可能です。気になる症状があれば、担当の医師に相談してください。
問2-20. 予防接種されるワクチンの安全性はどのようにチェックしていますか?
ワクチンの安全性については、その他の医薬品と同様に、販売されるまでに安全性に関する承認審査を行っている他、ワクチンはウイルスや細菌など生物をもとに作っていることもあり、その後も製品(ロット)ごとに国による検定を行っています。
また、予防接種後に健康状況の変化が見られた事例を、予防接種との因果関係の有無に関わらず収集し、随時モニタリングしています。さらに、収集したこれらの情報について、定期的に専門家による評価を実施して安全性の評価を行っています。
問2-21. 予防接種を受けた後に体調が悪くなり、医療機関を受診しました。救済などはありますか?
HPVワクチンに限らず、予防接種法に基づくワクチン接種については、接種によって、医療機関での治療が必要になったり、生活に支障が出るような障害が残るなどの健康被害が生じた場合は、申請し認定されると、予防接種法に基づく救済(医療費・障害年金等の給付)を受けられます。
給付申請を検討する場合には、診察した医師、保健所、お住まいの市区町村の予防接種担当課へご相談ください。
※なお、救済に当たっては、その健康被害が予防接種によって引き起こされたものか、
別の原因によって起こったものなのか、専門家からなる国の審査会で、因果関係についての審議が行われます。
※予防接種健康被害救済制度の詳細については、「予防接種健康被害救済制度について」をご覧ください。
問2-22. 定期接種の対象者ですが、令和5年3月31日までに任意接種としてシルガード9の接種を受けました。接種にかかった費用の払い戻し(償還払い)を受けることはできますか?
国の制度としては、シルガード9は償還払いの対象ではありません。2価ワクチン(サーバリックス)や4価ワクチン(ガーダシル)とは異なり、シルガード9は令和5年3月31日まで、予防接種法に基づく定期接種(公費での接種)の対象ではなかったためです。ただし、自治体によっては、独自にシルガード9の償還払いを実施している場合がありますので、詳しくはお住まいの市町村にご確認ください。
ワクチン接種後の症状に対する医療体制について
HPVワクチンの接種後に生じた症状については、より身近な地域において患者さんに適切な診療を提供するため、各都道府県において協力医療機関が選定されています。ワクチン接種後に気になる症状が出たときは、まずは接種を受けた医師やかかりつけの医師など地域の医療機関を受診してください。その際、必要に応じて、協力医療機関の受診について相談してください。
HPVワクチンの接種を逃した方への接種機会の提供について(キャチアップ接種)
平成25(2013)年から令和3(2021)年の、HPVワクチンの接種を個別にお勧めする取組が差し控えられていた間(※)に、定期接種の対象であった方々の中には、HPVワクチンの公費での接種機会を逃した方がいらっしゃいます。こうした方に、公平な接種機会を確保する観点から、定期接種の対象年齢(小学校6年~高校1年相当)を超えて、あらためて公費での接種の機会をご提供していました。
平成9年度~平成19年度生まれの女性で、過去にHPVワクチンの接種を合計3回受けていない方は、令和4(2022)年4月~令和7(2025)年3月の3年間、HPVワクチンを公費で接種できました。
また、平成9年度生まれ~平成20年度生まれ(誕生日が1997年4月2日~2009年4月1日)の女性で、令和4年4月1日~令和7年3月31日までの間にHPVワクチンを1回以上受けた方は、令和8年3月31日までの間、残りの接種を公費で受けることが可能です。
(※)接種後に生じうる多様な症状等について十分に情報提供できない状況にあったことから、個別に接種をお勧めする取組を一時的に差し控えていました。令和3(2021)年11月の専門家の会議で、安全性について特段の懸念が認められないことがあらためて確認され、接種による有効性が副反応のリスクを明らかに上回ると認められたことから、個別に接種をお勧めする取組を再開することになりました。
積極的な勧奨の差し控えについて
平成25(2013)年4月にHPVワクチンが定期接種化されてから、接種部位以外の体の広い範囲で持続する疼痛等が報告されました。これを受けて、HPVワクチンの副反応について、平成25(2013)年6月14日に開催された専門家の会議において、これまでに収集された医学的情報をもとに分析・評価され、ワクチン接種の効果と比較した上で、定期接種を中止するほどリスクが高いとは評価されませんでした。
その会議では、接種部位以外の体の広い範囲で持続する疼痛の副反応症例等について十分に情報提供できない状況にあることから、接種希望者の接種機会は確保しつつ、適切な情報提供ができるまでの間は、積極的な勧奨を一時的に差し控えるべきとされました。
問5-2. 予防接種対象者への積極的な勧奨が差し控えられている状態が終了したのはなぜでしょうか?
HPVワクチンの接種については、専門家の会議において継続的に議論されてきました。令和3(2021)年11月12日に開催された会議において、安全性について特段の懸念が認められないことが確認され、接種による有効性が副反応のリスクを明らかに上回ると認められました。また、引き続きHPVワクチンの安全性の評価を行っていくこと、接種後に生じた症状の診療に係る協力医療機関の診療実態の継続的な把握や体制強化を行っていくこと、都道府県や地域の医療機関等の関係機関の連携を強化し地域の支援体制を充実させていくこと、ワクチンについての情報提供を充実させていくことなどを進め、積極的な勧奨を差し控えている状態を終了させることが妥当であると判断されました。
こうした専門家の意見を踏まえ、令和3(2021)年11月26日に差し控えの状態を終了させることとなり、基本的に令和4(2022)年4月から個別の勧奨(個別に接種のお知らせを送る取組)を順次行うことになりました。
問5-3. 積極的な勧奨が差し控えられている状態が終了しましたが、具体的にどのようにかわったのでしょうか?
A類疾病(ヒトパピローマウイルス感染症もその1つです。)の定期接種については、予防接種法に基づき市町村が接種対象者やその保護者に対して、接種を受けるよう勧奨しなければならないものとしています。
具体的には、市町村は接種対象者やその保護者に対して、広報紙や、ポスター、インターネットなどを利用して接種可能なワクチンや、接種対象年齢などについて広報を行うことを指しています。
「積極的な勧奨」とは、市町村が接種対象者やその保護者に対して、標準的な接種期間の前に、接種を促すハガキや予診票等を各家庭に送ること等により接種をお勧めする取り組みを指しています。(※)
- (※)HPVワクチンの場合、標準的接種年齢(中学1年相当)を迎える前に個別に通知することが一般的です。詳しくは、お住まいの市区町村の予防接種担当課へご相談ください。
問5-4. 接種対象者への周知はどのように行われているのですか?
リーフレットを用い、ワクチンの効果と安全性に関する情報提供に取り組んでいます。具体的には、HPVワクチンの接種について検討・判断いただくために必要なワクチンの効果と安全性に関する情報や、接種を希望した場合の円滑な接種のために必要な情報等をお届けするため、リーフレット等のお知らせが、接種対象者及びその保護者に個別に送付されています。接種を促すハガキや予診票等をそれぞれのご家庭にお届けすること等により、接種をお勧めする取り組みが行われています。



