健康・医療死亡診断書(死体検案書)について
死亡診断書と死体検案書
死亡診断書と死体検案書は、人の死亡を医学的・法律的に証明するために医師が交付する文書です。いずれも効力に違いはありません。
死亡診断書は 医師が生前に診療していた傷病に関連して死亡したと 認める場合に、死体検案書は、それ以外の場合(生前に医師の診療を受けていなかった場合や、生前に診療を受けていたのとは異なる傷病で死亡した場合、死亡した状態で発見され死因が不明な場合など)に交付されます。
死亡診断書は 医師が生前に診療していた傷病に関連して死亡したと 認める場合に、死体検案書は、それ以外の場合(生前に医師の診療を受けていなかった場合や、生前に診療を受けていたのとは異なる傷病で死亡した場合、死亡した状態で発見され死因が不明な場合など)に交付されます。
記載の方法-医師の皆さまへ
死亡診断書(死体検案書)は、 1.人間の死亡を医学的・法律的に証明する、厳粛かつ重要な文書であるだけでなく、2.我が国の死因統計作成の基礎となっています。死因統計は基幹統計である人口動態統計として公表され、国民の保健・医療・福祉に関する行政の重要な基礎資料となっています。
医師、歯科医師には、それぞれ医師法(第19条第2項)、歯科医師法(第19条第2項)によって作成交付の義務が規定されています。
医師、歯科医師には、それぞれ医師法(第19条第2項)、歯科医師法(第19条第2項)によって作成交付の義務が規定されています。
死亡診断書(死体検案書)記入マニュアル
令和8年版死亡診断書 (死体検案書) 記入マニュアル
死亡診断書(死体検案書)の記載方法や留意事項についてのマニュアルです。記載に当たってご不明な点がある場合にもご参照ください。

■令和6年度版記入マニュアルの主な改定点[327KB]
令和6年度版の記入マニュアルでは、生前に診療を担当していなかった医師が死亡診断書を記載する場合のルールが明記されました。変更点のポイントはリーフレットをご覧ください。

死亡診断書(死体検案書)の記載方法や留意事項についてのマニュアルです。記載に当たってご不明な点がある場合にもご参照ください。

■令和6年度版記入マニュアルの主な改定点[327KB]
令和6年度版の記入マニュアルでは、生前に診療を担当していなかった医師が死亡診断書を記載する場合のルールが明記されました。変更点のポイントはリーフレットをご覧ください。

よくある質問
| 死亡診断書と死体検案書の違いについて | ||
| 1 | 死亡診断書と死体検案書の違いは何ですか。 | 死亡診断書と死体検案書はどちらも、1.人間の死亡を医学的・法律的に証明する、2.我が国の死因統計作成の資料となる、という大きな意義をもっています。両者の間に法律上及び統計上の違いはありません。 医師は、「自らの診療管理下にある患者が、生前に診療していた傷病に関連して死亡したと認める場合」には「死亡診断書」を、それ以外の場合には「死体検案書」を交付してください。 |
| 2 | 死体検案書を交付する場合、警察署への届出は必要ですか。 | 死体検案書を交付する場合でも、死体に異状が認められない場合は、所轄警察署に届け出る必要はありません。 あくまでも、死体に異状が認められるかどうかで判断してください。(Q8参照) 死亡診断書についても同様です。 |
| 3 | 自ら診療を行っていた患者が、最終の診察後24時間以内に死亡しました。死亡後に改めて診察を行うことなく、死亡診断書を交付することができますか。 | 最終の診察後24時間以内に患者が死亡した場合においては、死亡後に改めて診察を行うことなく「生前に診療していた傷病に関連する死亡であること」が判定できる場合(※)には、医師法第20条ただし書の規定により、死亡後に改めて診察を行うことなく、死亡診断書を交付できます。 ※ 医師が、死亡後に改めて診察を行うことなく「生前に診療していた傷病に関連する死亡であることが判定できる場合」としては、たとえば当該患者の死亡に立ち会っていた別の医師から死亡状況の詳細を聴取することができる等、ごく限られた場合であることにご留意ください。なお、このような場合であっても、死亡診断書の内容に正確を期するため、死亡後改めて診察するよう努めて下さい。 (参考)医師法第 20条 医師は、自ら診察しないで治療をし、若しくは診断書若しくは処方せんを交付し、自ら出産に立ち会わないで出生証明書若しくは死産証書を交付し、又は自ら検案をしないで検案書を交付してはならない。但し、診療中の患者が受診後二十四時間以内に死亡した場合に交付する死亡診断書については、この限りでない。 |
| 4 | 自ら診療を行っていた患者が、最終の診察後24時間以上経過後に死亡しました。死亡診断書を交付することはできますか。 | 当該患者を死亡後改めて診察し、生前に診療していた傷病に関連して死亡したと認められる場合は、最終の診察からの経過時間にかかわらず、死亡診断書を交付することができます。 |
| 5 | 自ら診療を行っていた患者の死亡に立ち会えなかった場合に死亡診断書を交付することはできますか。 | 診療中の患者が死亡した場合、これまで当該患者の診療を行ってきた医師は、たとえ死亡に立ち会えなくとも、死亡後改めて診察を行い、生前に診療していた傷病に関連する死亡であると判定できる場合には、医師法第20条本文の規定により、死亡診断書を交付することができます。この場合は死体検案書を交付する必要はありません(Q6の図のA)。(Q3、4参照) |
| 6 | 生前に診療を担当していなかった患者の死後診察を行いました。交付するのは死亡診断書と死体検案書、どちらになりますか。 | 同一医療機関内で情報を共有したり、生前に診療が行われていた別の医療機関や患者の担当医師から生前の診療情報の共有又は提供を受ける等して、死亡した患者の生前の心身の状況に関する情報を正確に把握できた場合に限り、患者の生前に診療を担当していなかった医師でも、死亡後に診察を行った上で、生前に診療を受けていた傷病に関連して死亡したと判断した場合には、死亡診断書を交付することが可能です(次図のB)。それ以外の場合は、死体検案書を交付してください。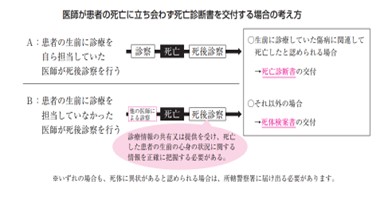 |
| 7 | Q6の生前に担当していなかった患者に死後診察を行って、死亡診断書を交付できる具体例はどのようなものですか。 | 死亡診断書の交付が可能な場合として、例えば、 ・自身の勤務する医療機関で、生前に診察を行ったり担当していた患者以外の患者が死亡した場合で、当該患者の担当医師の診療記録を確認した場合 ・別にかかりつけ医がいる患者がCPAで医療機関に搬送され、初診で死亡を確認した場合で、死亡の原因と考えられる傷病に関する状況を含め、かかりつけ医からの生前の心身の状況に関して、情報の提供を受けた場合 ・訪問診療で複数の医師で患者の診療をする体制を構築しており、診療記録の共有が行われるなど、患者の状態を医師間で十分に共有できている場合(医師が所属する医療機関が異なる場合も含む。) ・災害時、被災地の医療機関等に派遣された医師が、派遣先の医療機関にて患者の死後診察を行った際に、当該医療機関に保管されてある患者の診療情報を確認するなどした場合 等であって、入手した情報に基づき、生前に診療を受けていた傷病に関連して死亡したと判断した場合が考えられます。 |
| 医師法第21条に基づく異状死体等の届出について | ||
| 8 | どのような場合に警察署への届出が必要ですか。 | 交付すべき書類が「死亡診断書」であるか「死体検案書」であるかを問わず、異状を認める場合には、所轄警察署に届け出てください。 そのうえで死亡診断書又は死体検案書を交付する場合は、捜査機関による検視等の結果も踏まえた上で記載してください。 (参考)医師法第 21 条 医師は、死体又は妊娠 4 月以上の死産児を検案して異状があると認めたときは、24 時間以内に所轄警察署に届け出なければならない。 |
| 9 | 異状を認める場合とは、どのような場合ですか。 | 異状の有無は、死亡診断又は死体検案を行う医師が個々の状況に応じて個別に判断していただく必要があります。 |
| その他 | ||
| 10 | 警察からの依頼で、検視の立会いとそれに伴う死体検案業務に従事することになりました。ご遺体の状況も普段診察する患者と異なることが予想され、正しく死因判定ができるか不安です。相談できるところはありますか。 | 厚生労働省では、日本医師会に委託して、検案業務に従事する一般臨床医等が死因判定等について悩んだ際に、法医学を専門とする医師に電話で相談できる体制を構築する事業を行っています。(「死体検案医を対象とした死体検案相談事業」) 検案業務で死因判定に悩んだ際はこちらの事業を活用ください。 事業概要等(※日本医師会HP【死体検案相談事業】) https://www.med.or.jp/doctor/anzen_siin/ 【利用対象者】 検案業務に従事する一般臨床医、警察協力医(医師会員であることを問わない。) 【電話番号】 0570−041901 【通話料(目安)】 10円/60秒(固定電話)、10円/20秒(携帯電話)(利用者負担) ※相談に係る費用は発生いたしません |
お問い合わせ先
医政局医事課企画法令係
TEL:03-5253-1111(内線 2569)



