
3.介護報酬の見直しについて
介護報酬については、平成15年度の見直しに向けて、14年12月9日の第17回社会保障審議会介護給付費分科会において、「介護報酬見直しの考え方」がとりまとめられた。
これを受け、介護報酬の改定率については、保険料の上昇幅をできる限り抑制する見地から、近年の賃金・物価の下落傾向や事業者の経営実態も考慮し、引き下げを図る一方、必要な介護サービスの確保とサービスの質の向上を図るという観点から所要の財源も確保することとし、平成15年度予算案において、全体で2.3%のマイナス改定とした。具体的には、在宅重視及び自立支援の観点から、在宅サービスについては、居宅介護支援(ケアマネジャー)、訪問介護(ホームヘルパー)等を引き上げることとし、平均で0.1%の引き上げとした。施設サービスについては、経営状況等を考慮し、3年間の賃金・物価の下げ幅を超える、平均で4.0%の引き下げとした。
この全体の改定幅と、12月9日の「介護報酬見直しの考え方」において示された改定の具体的方向性に沿って、介護報酬新単価が、1月20日の社会保障審議会介護給付費分科会に諮問されたところであり(諮問された介護報酬見直し案については、別紙参照)、同審議会の答申を得た上で、決定する予定である。
| 別紙 |
平成15年度介護報酬の見直し案の概要
I 基本的考え方
| ○ | 平成15年度介護報酬の見直しは、第2期介護保険事業計画期間の介護サービスの増大及びこれに伴う保険財政への影響が大きいことや、近年の賃金・物価の下落傾向、介護保険施行後の介護事業者の経営実態を踏まえ、保険料の上昇幅をできる限り抑制する方向で、△2.3%(在宅0.1%、施設△4.0%)の改定を行う。 |
| ○ | 今回の見直しにおいては、限られた財源を有効に活用するため、当初の設定が実態に即して合理的であったかどうかの検討を踏まえながら、効率化・適正化と並行して、制度創設の理念と今後の介護のあるべき姿の実現に向けて、必要なものに重点化する。 |
| ○ | 具体的には、在宅重視と自立支援の観点から、要介護状態になることや要介護度の上昇を予防し、要介護度の軽減を図るとともに、要介護状態になっても、できる限り自立した在宅生活を継続することができるよう、所要の見直しを行う。また、いったん施設に入所した場合でも、在宅生活に近い形で生活し、将来的には、できる限り在宅に復帰できるよう、所要の見直しを行う。 |
| ○ | また、個々の利用者のニーズに対応した、きめの細かく満足度の高いサービスが提供されるよう、サービスの質の向上に重点を置いた見直しを行う。 |
II 主な見直しの内容
1 自立支援の観点に立った居宅介護支援(ケアマネジメント)の確立
1) 利用者の要介護度による評価の廃止
| 居宅介護支援(ケアマネジメント)の業務の実態等を踏まえ、利用者の要介護度に応じた評価を廃止し、居宅介護支援の評価を充実。 |
| 要支援 | 650単位/月 | ||
| 要介護1・2 | 720単位/月 | → | 850単位/月 |
| 要介護3・4・5 | 840単位/月 |
2) 質の高い居宅介護支援の評価
居宅介護支援の質の向上を図る観点から、居宅介護支援の体制や居宅サービス計画(ケアプラン)に応じた評価の見直しを行う。
|
|||||||||||||||||
2 自立支援を指向する在宅サービスの評価
(1) 訪問介護
1) 訪問介護の区分の体系的な見直し
| 訪問介護の適正なアセスメントを図る観点から、身体介護と家事援助が混在した複合型を廃止。 また、「家事援助」から「生活援助」に名称を改めるとともに、短時間のサービス提供や生活援助について、自立支援、在宅生活支援の観点から重点的に評価。 |
| 身体介護中心型 | 30分未満 | 210単位 | → | 231単位 |
| 家事援助中心型 | 30分以上1時間未満 | 153単位 | → | 208単位 |
| 1時間以上 | 222単位 | 291単位 | ||
2) 訪問介護における減算の算定範囲等の見直し
| 訪問介護の質の向上の観点から、3級訪問介護員によるサービス提供の場合の減算の算定範囲に生活援助等を追加し、評価を見直す。 |
3) いわゆる介護タクシーの適正化
| 適切なアセスメントに基づく居宅サービス計画(ケアプラン)上の位置付けがあることを前提に、要介護1以上の者に対し、通院等のために乗車・降車の介助を行った場合に算定対象を限定して、適正化を図る。 |
(2) 通所サービス
| 要介護者の在宅生活を支援し、利用者の利便性の向上や家族介護者の負担の軽減を図るため、6~8時間の利用時間を超えてサービスを提供する場合や入浴サービス等を評価するとともに、全体として適正化。 |
(3) リハビリテーション
1) 訪問リハビリテーションの評価
| 円滑な在宅生活への移行、在宅での日常生活における自立支援を図る観点から、退所(退院)後6月以内の利用者に対して具体的なリハビリテーション計画に基づきADLの自立性の向上を目的としたリハビリテーションを行った場合を評価。 |
2) 通所リハビリテーションの評価
| 円滑な在宅生活への移行、在宅での日常生活における自立支援を図る観点から、身体障害や廃用症候群等の利用者に対して個別リハビリテーション計画に基づき、理学療法士・作業療法士・言語聴覚士が個別にリハビリテーションを行った場合のリハビリテーションを評価。 |
| 個別リハビリテーション加算 (新設) | |
| 退院・退所日から起算して1年以内の期間 | 130単位/日 |
| 退院・退所日から起算して1年を超えた期間 | 100単位/日 |
(4) 居宅療養管理指導
| きめ細かく個別的な指導管理の充実を図り、利用者の在宅生活における質の長期的な維持・向上を目的として、居宅療養管理指導を再編。 |

(5) 訪問看護
| 利用者又は家族等に対して24時間連絡体制にあって、かつ、計画的に訪問することとなっていない緊急時訪問を必要に応じて行う場合の訪問看護の評価の適正化。 |
| 緊急時訪問看護加算 | |||
| 訪問看護ステーションの場合 | 1,370単位/月 | → | 540単位/月 |
| 病院・診療所の場合 | 840単位/月 | 290単位/月 |
(6) 痴呆対応型共同生活介護(グループホーム)
| 痴呆性高齢者が安定的に自立した生活を営むことができるよう夜間の介護内容や介護体制を確保したグループホームにおける夜間のケアを評価。 |
|
※算定要件
|
3 施設サービスの質の向上と適正化
(1) 介護老人福祉施設(特別養護老人ホーム)
| 画一的な集団処遇ではなく、在宅での暮らしに近い日常の生活を通じたケアを行う観点から、入所者の自立的生活を保障する個室と、少人数の家庭的な雰囲気の中で生活できるスペースを備えた小規模生活単位型特別養護老人ホームで行われるユニットケアを評価。 |
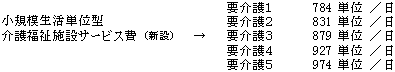
| これに伴い、居住費について自己負担を導入し、低所得者対策を講じた上で在宅との費用負担の均衡を図る。 |
| ※ | 低所得者については居住費負担の軽減のため、保険料区分第1段階の場合66単位/日、保険料区分第2段階の場合33単位/日を加算。 |
| また、従来型の施設については、要介護度の高い者に配慮しつつ、全体として適正化。 |
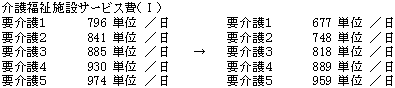
(2) 介護老人保健施設(老人保健施設)
| 入所者の介護度の改善と在宅復帰を進める観点から、日常生活動作等の維持・向上を重点とした個別的なリハビリテーション計画に基づくリハビリテーションを評価するとともに、全体として適正化。 |
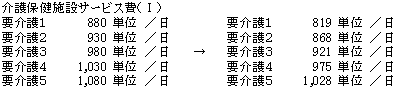
| リハビリ機能強化加算 (リハビリ体制加算の再編) |
12単位/日 → 30単位/日 |
| また、老人保健施設が行う訪問リハビリテーションを評価。 |
(3) 介護療養型医療施設(病院・診療所)
| 1) | 介護と医療の役割分担、他の介護保険施設との機能分化を図る観点から、長期にわたる療養の必要性が高く、要介護度の高いものの入院を評価するとともに、全体として適正化。 |

2) 重度療養管理の新設
| 介護保険適用病床と医療保険適用病床の機能分化を図る一方で、介護保険と医療保険の制度の狭間で患者の受け入れ先がなくなることを防ぐため、要介護4または要介護5であって、常時頻回の喀痰吸引を実施している状態など常時医師による医学的管理が必要な状態にあるものに対して、療養上の適切な処置と医学的管理を行った場合を評価。 |
3) リハビリテーションの体系的な見直し
| 従来の集団療法を中心とした評価を廃止し、個別的なリハビリテーションを評価。 |
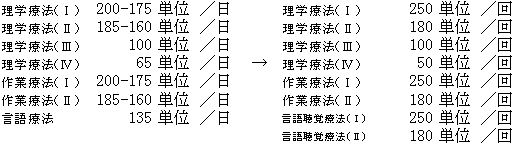
| ※ | 病棟等においてADLの自立等を目的としたリハビリテーションを行った場合に算定。 |
(4) 施設入所者の在宅復帰の促進
| 施設入所(入院)者の在宅復帰を指向したサービスを評価し、在宅復帰を促進するため、退所(退院)前の施設と居宅介護支援事業所の連携を積極的に評価する観点から、退所(退院)時指導加算を再編し、退所(退院)前の連携について必要な加算を新設。 |
介護報酬見直しの考え方
平成14年12月9日
社会保障審議会介護給付費分科会
当分科会は、平成13年10月から今日まで17回にわたり、今後のサービスのあり方を含め、介護報酬の見直しについて議論してきた。
介護保険施行後の2年半余の実績を踏まえたサービスの課題としては、在宅サービスの利用者が増加する一方で、施設入所を希望する者が依然として多い傾向が見られるほか、在宅・施設サービスともに質の向上と効率化を図らなければならないことが挙げられる。この場合、介護サービスや保険料負担においても、地域によって大きな格差があることにも留意しなければならない。また、施行後初めてとなる今回の介護報酬の見直しにおいては、当初の設定が実態に即して合理的であったかどうかの検討を踏まえた見直しを行うことも必要である。
平成15年度に予定される介護報酬の見直しにおいては、以上のような観点を踏まえ、在宅重視の理念の実現やサービスの質の向上と効率化など、以下に掲げる考え方に沿って、各サービスの担うべき役割を念頭におきつつ、報酬体系や単位について所要の措置を講ずるべきである。
介護報酬の全体の改定については、第2期介護保険事業計画期間の介護サービスの増大及びこれに伴う保険財政への影響が大きいことや、近年の賃金・物価の下落傾向、介護保険施行後の介護事業者の経営実態を踏まえ、保険料の上昇幅をできる限り抑制する方向で、適正なものとすることが必要である。
また、介護の質の向上と効率化を図る観点から、事業者間の公正な競争と事業運営の効率化を促すため、事業コストが適切に評価されるよう介護報酬を設定することが必要である。
なお、当分科会において、介護報酬とともに制度面の見直しに関する数多くの指摘がなされたところである。介護保険法附則において、施行後5年を目途に見直しを行うこととされているが、これらの課題については早急に検討を行い、見直しが可能なものについては、必ずしも5年後を待たず、逐次実施を図るべきである。また、制度の見直しに向けて必要な検討体制について、早期に整備すべきである。
I 基本的な考え方
| 介護保険制度施行後初めてとなる今回の介護報酬の見直しにおいては、限られた財源を有効に活用するため、効率化・適正化と並行して、制度創設の理念と今後の介護のあるべき姿の実現に向けて、今回は、必要なものに重点化した見直しを行うことが大切である。 このため、在宅重視と自立支援の観点から、要介護状態になることや要介護度の上昇を予防し、要介護度の軽減を図るとともに、要介護状態になっても、できる限り自立した在宅生活を継続することができるよう支援する。また、いったん施設に入所した場合でも、在宅生活に近い形で生活し、将来的には、できる限り在宅に復帰できるよう支援する。 また、個々の利用者のニーズに対応した、きめの細かく満足度の高いサービスが提供されるよう、サービスの質の向上に重点を置いた見直しを行う。 さらに、痴呆ケアの確立と質の確保を図る。 なお、施設と在宅の関係、施設ごとの特性や経営主体による諸規制等にも配慮することが必要である。 |
II 具体的な方向
1.居宅介護支援(ケアマネジメント)
| 居宅介護支援(ケアマネジメント)の業務の実態等を踏まえ、利用者の要介護度に応じた包括単位を廃止し、要介護度に関わらない一律の評価とする。 また、居宅介護支援の質の向上を図る観点から、一定の種類数以上のサービスを組み合わせた場合を評価するとともに、利用者の居宅の訪問など一定の要件を満たさない場合の評価を見直す。 |
2.在宅サービス
(1) 訪問介護
| 訪問介護の適正なアセスメントを図る観点から、身体介護と家事援助が混在した複合型を廃止する。また、「家事援助」から「生活援助」に名称を改めるとともに、短時間のサービス提供や生活援助について、自立支援、在宅生活支援の観点から適切に評価する。 さらに、訪問介護の質の向上の観点から、3級訪問介護員によるサービス提供の場合の減算の算定範囲を拡大する。 いわゆる介護タクシーについては、適切なアセスメントの下に、算定対象を限定し、適正化を図るべきである。 |
(2) 通所サービス
| 要介護者の在宅生活を支援するとともに、利用者の利便性の向上や家族介護者の負担の軽減を図るため、6~8時間の利用時間を超えてサービスを提供する場合を適切に評価し、延長加算を新設する。 |
(3) 訪問リハビリテーション・通所リハビリテーション
| 円滑な在宅生活への移行、在宅での日常生活における自立支援を図る観点から、訪問リハビリテーションを評価するとともに、通所リハビリテーションについて、個別的なリハビリテーション計画に基づくサービスを評価する。 |
(4) 居宅療養管理指導
| きめ細かく個別的な指導管理の充実を図り、利用者の在宅生活における質の長期的な維持・向上を目的として、月当たり算定回数や単位数の再編を行う。 |
(5) 痴呆対応型共同生活介護(グループホーム)
| 痴呆対応型共同生活介護(グループホーム)において、痴呆性高齢者が安定的に自立した生活を営むことができるよう、夜間のケアを含めたサービス内容についての入所者ごとのアセスメント等を行うとともに、夜間介護体制の整備されたグループホームについて、夜間ケア加算を新設する。 |
3.施設サービス
(1) 特別養護老人ホーム
| 画一的な集団処遇ではなく、在宅での暮らしに近い日常の生活を通じたケアを行う観点から、入所者の自立的生活を保障する個室と、少人数の家庭的な雰囲気の中で生活できるスペースを備えた小規模生活対応型特別養護老人ホーム(仮称)で行われるユニットケアを評価する。これに伴い、居住費について自己負担を導入し、低所得者対策も講じた上で、在宅との費用負担の均衡を図る。 また、特別養護老人ホームにおいて要介護度の高い者について報酬上も配慮する。 |
(2) 老人保健施設
| 入所者の介護度の改善と在宅復帰を進める観点から、老人保健施設において、日常生活動作等の維持・向上を重点とした個別的なリハビリテーション計画に基づくサービスを評価するとともに、老人保健施設が行う訪問リハビリテーションを評価する。 |
(3) 介護療養型医療施設
| 介護と医療の役割分担、他の介護保険施設との役割分担を図る観点から、長期にわたる療養の必要性が高く、要介護度の高い者の入院を評価する。また、個別的なリハビリテーション計画に基づくサービスを評価する。 経過措置に従い、療養病床を有する病院の看護職員6:1/介護職員3:1の人員配置の評価を廃止する。 さらに、介護保険適用病床と医療保険適用病床の機能分化を図る一方で、介護保険と医療保険の制度の狭間で患者の受け入れ先がなくなることを防ぐため、一定の医療処置を要する者を対象に、重度療養管理を新設する。 なお、介護報酬設定における人員配置の評価の在り方については引き続き検討することとする。 |
(4) 施設入所者の在宅復帰の促進
| 施設入所(入院)者の在宅復帰を指向したサービスを評価し、在宅復帰を促進するため、退所(退院)前の施設と居宅介護支援事業所の連携を積極的に評価する観点から、退所(退院)時指導加算を再編し、退所(退院)前の連携について必要な加算を新設する。 |