| 資料4 |
ALS患者に関する調査報告
吸引等に関するALS患者・家族の実態と意見
平成15年2月10日
日本ALS協会
(TEL 03-3267-6942)
日本ALS協会を中心に平成14年11月12日、坂口厚生労働大臣に「ALS等の吸引を必要とする患者に医師の指導を受けたヘルパー等介護者が日常生活の場で、吸引を行うことを認めてください。」という要望書を、17万8千人の署名を添えて要請した。
大臣の「関係者による検討会を設置し、桜の花の咲くころまでに結論を出したい」との答弁があり、平成15年2月3日に第1回「看護師等によるALS患者の在宅療養支援に関する分科会」(「新たな看護のあり方に関する検討会」の下に設置)が開催され、継続検討が予定されている。
分科会による検討が深められ、また関係者に広く理解が広まり、当事者である患者・家族の要望に応える施策が実施されることを願って、以下の資料を紹介する。
「介護保険実施に伴う在宅療養実態調査」平成12年9月、日本ALS協会実施
有効回答数:434名患者(内、吸引等実施患者62.4%、呼吸器装着者53.9%)
(関係資料:機関誌JALSA52号掲載)
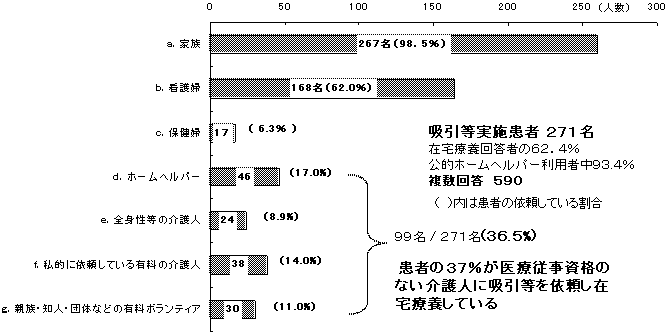
1.ALS患者の吸引等の依頼先状況

| 在宅療養中の63%の患者が吸引等を行っており、ほぼ全ての家族が医療従事資格はないが医師の指導により実施している。 患者の62%が看護師に依頼している。このことは吸引等が訪問看護の大切な業務として位置づけられていることを示しているが、患者さんの吸引を日常的にカバーできているとはいえない。実際上、訪問看護回数は週平均1〜3回であり、仮に週(7日)の訪問看護時間を約3回x1時間とし、吸引を1時間毎24時間必要とした場合でも、カバーできる時間は2%弱にすぎない。 家族は吸引のため患者から24時間離れられず、長期に疲労困憊の状態が続くことになる。そのために、37%の患者が自己責任の延長で吸引をしてもらえる知人や家政婦、全身性介護人、ヘルパー(介護事業所)等を探して、介護を依頼している実態がある。その場合、吸引等が医療行為として禁止されているため、引き受けてくれる介護事業所は少なく、介護者の確保に大変な苦労をしている。また、その経費は夜間等を含めて月20〜30万円になる家族も少なくない。 そのためヘルパーに依頼している患者は17%であるが、94%が公的ヘルパー(介護保険、身障、全身性介護人等)を利用しており、ヘルパーが、医師・看護師等の指導により吸引が安全にできるようになれば、家族の介護負担は軽減し、患者の療養生活は改善される。患者・家族はコミュニケーションや患者に慣れた長期滞在できる介護人を求めている。介護保険利用の実態調査で一番多く出された声は、せっかくの介護保険ヘルパーが吸引できないことへの改善要望であった。 分科会が看護と介護現場の実情を汲み取り、ヘルパーが公的に吸引できるよう具体的施策をまとめられることを切に期待したい。 |
2.吸引等実施ALS患者の訪問看護利用状況
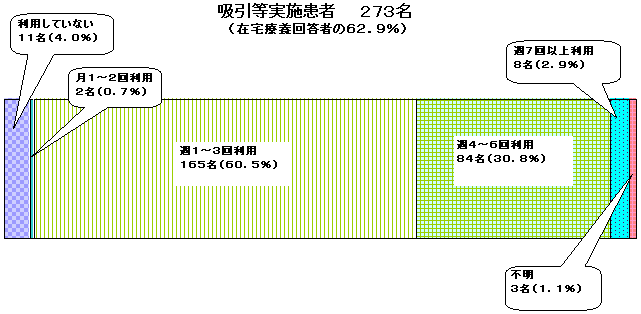
| 在宅療養患者の63%が吸引等を実施しており患者が利用している訪問看護の頻度は週平均1〜3回が多く、毎日1回(土、日を除いて)利用できている患者は約3割しかなく、週7回以上の利用者は3%に満たないのが実情である。 ALSの場合、訪問看護は従来通り医療保険で1日2回と診療報酬外の「在宅人工呼吸器使用特定疾患患者訪問看護治療研究事業」として年260回が利用できる。従って、制度上では1日に3回以上の訪問看護の利用が可能である。しかし、実際には看護師のマンパワー不足と2回目の診療報酬が半額以下になる仕組みもあることから、1日2回(1回約1時間)を要請しても、応えてもらえない状況がある。平成14年4月より、2ヵ所の訪問看護ステーションから訪問することも可能となったが、同一の日は認められておらず、依然として患者の要請に応えられていない状況が続いている。 患者・家族はALSという進行性の神経難病に対して理解があり、専門的看護技術を備えた看護師による健康管理指導ができる訪問看護が必要な時に必要な質と量の確保できる体制の拡充を望んでいる。 病院から在宅に移ることは、病院でなくても地域医療サポートがあれば在宅療養生活が可能と主治医が判断してのことであり、患者・家族も生活を共にしたいからである。 そのような日常生活の場で患者・家族が望んでいることは、ALS等の吸引を必要とする患者に医師・看護師等の指導をうけたヘルパー等介護者も日常生活の場で吸引できることであり、看護と介護が連携して患者・家族の求める在宅療養生活にマッチした支援体制ができることである。 |
| ( | 調査票の自由記載欄から、原文をそのまま転写。各項目の分類は日本ALS協会企画調査部が行った。) |
| ・ | ヘルパーは吸引ができず、訪問看護婦は20分〜30分しかおらず私用(銀行、歯医者など頼めないお使い)が足せないで困っております。 |
| ・ | 皆さんも思われていることですが、ヘルパーさんに吸引ができるようになると良いと思います。ほとんど一人で看ているため、ヘルパーさんが吸引できるようになると家の外へ出る機会が増えるので。 |
| ・ | ヘルパーさんが吸引してくれるようになることを望みます。そうなればヘルパーさんに来てもらって、介護人が安心して休息する時間が取れる。 |
| ・ | 訪問リハビリや夜間、深夜のホームヘルプが必要でも、訪問リハビリはどこもやっていないし、ホームヘルプもちょうどよい時間に来てくれる業者がいなかった。ヘルパーさんに吸引を頼めないのでヘルパーさんのいる時でも外出できない。業者によっては胃瘻のセットも医療行為とみなされてしまう。介護用品機器の情報がない。OTの支援不足。役所の担当が一年毎に変わってしまう。病気の進行に即した支援体制(特に社会参加)が弱い。 |
| ・ | 私の家では夫がALSで、在宅療養中です。在宅して2年が過ぎました。始めの一年半は友人学生などに依頼し毎月20万から22万くらいの負担でした。この4月〜介護保険が導入されてからは10から12万くらいの負担+介護保険の3%ですのでとても助かっています。全てヘルパーではいってもらえたらと思っています。看護婦資格のあるヘルパーは、吸引も介護も依頼できるのでとても助かります。増員して欲しいです。 |
| ・ | 患者の介護を遠方から母に頼んで来てもらい、昼は母、夕方と夜は妻が行うという無理をしている状態です。誰かが病気をしたら患者を看る者がいなくなるという困ったことになります。ヘルパーさんに医療行為が許されるなら負担が随分と減ります。また私的に介護人を頼みたいのですが、なかなか見つからないのが現状です。妻が働いているのですが仕事をやめて介護をしたいけれど、そうすると生活していけない苦しさがあります。 |
| ・ | 患者の介護で主婦としての家事やその他に手が回らないで生活しているのですが、介護保険でのホームヘルプサービスは患者に関するサービス(例えば家事援助でも本人の食事作りや人の部屋の掃除など)しかできないということに納得できず、本当に困っていて助けられているという状態ではありません。現状と合わないサービスだと思います。更に身体介護においても吸引の行為をしてもらえないため、ヘルパーと家族の介護者の二人での介護となり家族は患者から離れられません。身障、全身性障害者のサービスも実施されておりませんので、現実にはサ−ビス回数も時間も増える可能性が低いです。このような制度の広がりを強く望んで毎日を過ごしております。 |
| ・ | 全てのヘルパーさんが吸引など医療行為を出来るようになると助かります。(大分県に看護免許を持っているヘルパーさんはほんの数人しかいないので)そうしたら、夜間の吸引などもしてもらえて、ゆっくり寝ることが出来るのにと思います。 |
| ・ | ヘルパーがある期間ごとに変わってしまうので、病気への理解が追いつかなかったり家族の負担が減らない。吸引や介護を任せられる人がいないため家族が結局、離れられない。 |
| ・ | 家内が患者で気管切開して在宅療養中。私は夫で介護のために会社を退職。吸引等の医療行為の件ではヘルパーさんが「吸引はヘルパーの仕事ではないと法的に決められている」というように解釈してしまって、介護型ヘルパーでさえ吸引などをしてもらえない。(介護保険が始まる前は、それほど明確には言っていなかった)結局介護型ヘルパーを頼んでも家族がいなければならず、介護者の負担は減らない。そうすると一人で介護している場合、介護者は看護婦がいるとき以外は外出することも出来ない。せめて訪問看護を医療保険で行っている場合、介護保険でも利用できるようにしてもらいたい。厚生省は医療行為にこだわるならば、もっと看護婦の派遣ができるように施策を考えるべきだし、それが出来ないなら総務庁の勧告に沿った見直しを早急にすべき。ヘルパーの業務内容について(介護ヘルパーは吸引ができないからやってもらえるのは排泄介助程度。家事ヘルパーは患者本人の家事しかしてもらえないからやってもらうのは掃除程度。難病患者を在宅介護している家庭でヘルパーさんに最も望んでいることは介護人の負担を減らしてもらうこと。家事援助については家事、たとえば食事とか洗濯もやれるようにしてもらわなければ介護人の負担はほとんど減らない。ヘルパーの業務内容については介護保険が始まってから以前の措置制度のときよりうるさく言われるようになってしまった。訪問看護の時間が短くなってしまった。(訪問看護は医療保険で受けているが介護保険開始前は月〜金で、毎日1.5〜2時間くらい来てくれていたのに、介護保険が始まってからは介護保険の1時間以内というのに合わせて訪問看護も一時間に短縮されてしまった。 |
| ・ | 介護保険でヘルパーが入るのはありがたいが医療行為ができないので家族も家の中におるようになる。寝るわけにもいかず気兼ねにもなる。介護している立場より。 |
| ・ | 医療行為ができ、長時間留守ができ、信頼できるヘルパーさんを強く希望します。 |
| ・ | 主人がこの病になって初めて3ヶ月、自宅で看たが昼間は入れ替わりヘルパーと訪問看護婦が来て下さるのですが、夜は私が一人です。息子が最初の1ヶ月は家に泊まって仕事に行ったけれど、あとは嫁と子供がいるので来ません。時々は来てくれて何かあればすぐ来れる所に住人がいます。ある時、私は耳が聞こえ難くアラ−ムが聞き取れないので大きな音を出すのにしてもらいましたがこれを息子が止めて帰ったので私は目が覚めず、覚めた時は呼吸器が外れて主人は虫の息でした。あの時は本当に生きた気はしませんでした。宮崎でもつい先日看護婦のミスでALSの人が亡くなられました。主人はおかげで又、息を吹き返し今、近くの病院でお世話になっていますが、10月から又、家で看ることになっています。大体3ヶ月をめどに病院と家庭でと先生から言われています。私も色々病気、特に頭の事故で4回その都度頭を打ってどうも夜がきついです。寝不足が特に午前2〜5時、この時間は痰が多くて眠れません。だから昼寝をして下さいといわれますが、昼も人の出入りが多く眠れません。夜のせめて半分、12時まででも何とかできればと思います。介護保険前は付き添いさんを頼んでいたが、金が続きません。月に25万円位.やはり私も起きていっしょにやらねばなりません。何とかいい方法はないでしょうか。主人は何にもできなく、口と首を少し動かすので私は意志を判断しています。長々と申し訳ありません。下手な字で。 |
| ・ | ヘルパーに吸引等の医療行為が認められ、その間だけでも家族が患者から離れられる時間が出来れば良いと思う。 |
| ・ | 呼吸器、吸引器、胃瘻経管食の全身性障害者がデイサービス(入浴)またはショウトステイを利用する場合、必ず家族同伴を要求されます。それでいて料金は定額払い。家族にとっての休養は無しです。医療行為ができる看護人に出会わない限り私共の安心した休養はありません。 |
| ・ | ショートステイができると良い。専門家の在宅訪問をしてほしい(リハビリ、歯科、眼科、耳鼻科など)。吸引をできる人の確保が困難なため介護者が受診をする時間がとりにくい。特に予定できない時。 |
| ・ | 介護人の不足を補うのに、吸引をできる人となると限られてしまう。夜間たまにはゆっくり休みたいと思っても、それは不可能で現実に困っている。ショートステイなども呼吸器をつけていると不可能で、介護人が一人しかいないので私が倒れたらどうしようかと不安である。ALS患者が安心して入院又は生活できる場が欲しい。 |
| ・ | 現在、呼吸器装着している患者がショートステイできる施設がないため介護人が休養できない。 |
| ・ | 吸引の出来るヘルパーがなかなか見つからず、ようやく最近見つかりました。呼吸器をつけて在宅療養をしている人には吸引できるヘルパーが絶対必要です。そうでなければ介護者は解放されません。 |
| ・ | やがて気管切開して人工呼吸器をつけた場合、家族以外では吸引が出来ないと聞きました。私は家計のこともあり働いておりますが、そうなると仕事をやめなくてはならなくなりますが、収入がなくなることになります。吸引のできる介護人を安価で頼めるといいのですが。 |
| ・ | 仙台市は特別措置を取り介護保険によって従来のサービスが低下しないように4年間の期限付きでサービスが30万円を超えた分だけ介護保険を使っています。宮城県は県も指名性介護人派遣を始めました。時間は40時間と少ないですが、私たちALS患者が生きてゆくためには介護人(なれた人、色々と熟知している人)を確保できるかどうかにかかっています。そのためには人材豊富なヘルパーが吸引ができるようにし、家族に変わって患者を看護できる人を確保していかなければならないと思います。あれもこれも不備だらけですが、介護人が第一と思います。 |
| ・ | 介護人がいれば問題は激減します。とにかく介護者不足で困ってます。介護事業所が吸引を認め、ヘルパーを派遣してくれることを強く望みます。現在は全くの素人を見つけ研修を経てから介護してもらっているのでとてもエネルギーがいります。 |
| ・ | ヘルパーさんに吸引のできる人がいればいいと思うのですが、今の制度では無理と思います。ならば訪問介護支援センターに登録看護婦を置いて欲しいと思います。現在は小さな市町村では採算が合わないようで見通しが暗いです。同病者が少ない町では一人の声では反映しません。〈現在、町の社協を利用しています〉 |
| ・ | 介護保険実施前は障害者プランで料金はかからなかったが、介護保険になってからは負担額が増えるので経済的にも枠一杯を頼むわけには行きません。ヘルパーにしても看護婦にしても人が変わり過ぎる。ヘルパーも吸引できるようになって欲しい。 |
| ・ | 介護保険適用業者で吸引等(医療行為)ができない方が多いので、家族が在宅しなければならず、自由時間が取れない。 |
| ・ | 介護保険が始まるまでヘルパーさんたち皆さんが吸引もしてくださっていたのでもう少し良かったです。4月からは新人らしきヘルパーさんが担当となりました。うちのような寝たきりの難病患者の介護は経験者が来るべきだと思います。唾液の吸引もしてくれません。「吸引してください」と呼ばれるのでほんの30分、昼することもできません。 |
| ・ | ヘルパーさんで看護の免許をもっていらっしゃる方がおられますので、吸引ができるようになれば少し楽になります。 |
| ・ | 子供が中学生と小学生の為、学校行事が等々ある中で主人をお願いできる人がほとんどいないので欠席する事がほとんどです。役員などの選出に先生が協力して除外ということもあまりなく、毎回役員はできませんと頭を下げる自分に疲れます。24時間365日、私が一人で看護をしているので、主人も私以外に看護を頼むのが不安でしかたがないようです。看護免許を持つヘルパーの方がいれば本当に助かります。主人の介護も私にとってとても重要なことですが子供のこともしてやりたいと思います。妻であり母でもあるからです。主人は30代前半で寝たきりの生活です。結婚が早かったので子供は主人の年では大きいと思いますが、もっと家族でいろんな所に旅行をしたかったです。あれもしたいこれもしたいと思うことは、山のようにあります。主人はまだ36歳です。頑張って生きていればきっと治ると信じて頑張りたいと思います。 |
| ・ | ヘルパーさんの吸引行為が許可されないのなら、訪問看護婦さんの滞在時間を延長してほしい。介護人のリフレッシュタイムが欲しいです |
| ・ | ヘルパーさんに吸引のできる人がいればいいと思うのですが、今の制度では無理と思います。ならば訪問介護支援センターに登録看護婦を置いて欲しいと思います。現在は小さな市町村では採算が合わないようで見通しが暗いです。同病者が少ない町では一人の声では反映しません。〈現在、町の社協を利用しています) |
| ・ | 訪問看護師の訪問看護時間を長くして欲しい。1日2時間以上欲しい。 |
| ・ | 妻一人でやっているので、もし病気になった場合共倒れになるのが恐い。医療保険で呼吸器使用の場合、1日2時間、週6日、看護婦さんが来てくれますが、1日2時間だと交通時間だけで時間がなくなってしまうので自費で支払わなければなりません。看護婦さんは1時間7000円と高いです。週6日、1日2時間と決めないで1週間に12時間使えるか、1週8時間でも良いですからフレキシブルにして欲しい。 |
| ・ | ナースステーションの看護婦の回数及び看護時間を増やしてほしいです。希望しても不可能な現実です。 |
| ・ | 訪問看護婦は1回に1.5時間も時間を取っておきながら1時間足らずでひどいときには30分くらいで帰ってしまう。それで忙しいと言い。時間は決まっているのに1時間も2時間もずれて来る。いくら直接にはお金を払ってないといいながら納得できない。ケアプランも同じところに頼んでいるので、何も言えない。なんでもしてもらうという私たちは本当に情けないことだと思う。 |
| ・ | 病状が進んで夜の介護が大変になってきました。私一人では出来なくなり有料の看護婦さんを頼んだら一晩(7時間)2.5万円かかります。夜は毎晩でも頼みたいのが本音です。せめて介護度5の全額を現金でいただけたら、それを全部夜の看護婦さんに使いたいです。現在は介護保険からは月々1〜2万くらいしか使っていません。 |
| ・ | 訪問看護ステーション(国の年間260回利用できる制度)を有効に利用したいと考えていますが、ステーションがマンパワー不足により県の制度(年間32時間利用可)さえ思うように利用できず無意味な制度となっています。現状に大変不満を感じており、ステーションにも申し入れておりますが経営上の問題が絡んでくるとの事なので今後、上層部に訴えていく考えをもっています。 |
| ・ | 介護保険を満額利用しても1ヶ月65万円の出費があり、経済的負担は相当なものです。呼吸器をつけて長い療養生活を続けてゆくには介護人(妻)の生活もある程度保障されなければ共倒れになってしまいます。夜間の訪問看護婦さんの派遣や昼間の訪問看護婦さんの派遣(年260回)の制度を利用できるように行政の方で責任を持って指導して欲しい。現実には人手不足という理由で回数も時間も充足していません。 |
| ・ | 訪問看護は交通費の自己負担が多い医療保険で扱われるので、介護保険のように後日の返金がない短期入院をさせてもらえる施設があると助かる。 |
| ・ | ヘルパーさんは自己負担がかかるので、できれば全て訪問看護をお願いしたいが看護ステーションの関係で、ヘルパーさんをお願いしている。1日3時間で月の負担が約2万である。病気が進んで時間を増やさなければならなくなったらどうすればよいかとても心配である。全身性障害者介護人派遣事業について詳しく知りたい。本人は働けないので負担を軽くしてほしい。 |
| ・ | 私の住む町は山村僻地ということで利用負担額が加算されていますが、都市並みのサービス(訪問看護婦の派遣)などをしていただきたいと思います。あまりにも格差があるように思います。 |
以上
平成14年度厚生労働科学研究費補助金(特定疾患対策研究事業)
分担研究報告書
ALS患者の在宅サービスの利用状況からみる問題点と今後の課題
| 分担研究者(研究協力者) | 豊浦保子(日本ALS協会近畿ブロック・梅花短期大学 (有)エンパワーケアプラン研究所) |
| 研究要旨 在宅サービスの利用状況から、現行制度の問題点及び課題を明らかにすることを目的に、日本ALS協会近畿ブロック会報購読会員に郵送調査を実施した。結果、患者の身体状況や介護者の特性でサービスの利用状況に大きな差異があることがわかった。サービスの不足に苦しむALS患者を対象に、介護保険の限度額引き上げ、もしくは障害者福祉からの介護サービスの上積みが必要である。吸引を医療行為の枠からはずして訪問介護員が対応できるように、利用者の立場に立って解決していくことが喫緊の課題となっている。 |
共同研究者
隅田好美1)3)4) 水町真知子1)3) 海野幸太郎2) 小林智子1)3) 黒田研ニ5)
1)日本ALS協会近畿ブロック 2)日本ALS協会茨城県支部 3)(有)エンパワーケアプラン研究所 4)大阪府立大学大学院社会福祉学研究科 5)大阪府立大学社会福祉学部
| 1 | 2000年4月に介護保険が導入され3年目に入った。本研究では訪問看護、訪問介護の利用状況を中心に在宅サービス利用の現状を明らかにし、在宅療養の問題点について検討する。 | |
| 2 | 在宅療養を行うALS患者における在宅サービスがどのように利用されているかを調査した結果、「要介護5」で介護保険を限度額まで利用、かつ訪問看護も利用し、なおサービスが不足しているとした患者群(I群)と、「要介護5」でサービスをほとんど利用せず家族介護を行う患者群(II群)が見られた。I・II群を比較検討し、療養の特性や現行制度の問題点及び課題を明らかにする。 |
| 2002年10月、日本ALS協会近畿ブロック会報購読会員のうち患者273人に郵送調査を実施し、195人から回答を得た(回収率71.4%)。死亡者12人、他の疾病1人を省いた182人について分析した。居住地は大阪府(74人)、兵庫県(43人)、京都府(16人)、奈良県・和歌山県・滋賀県(合計19人)、その他16県(30人)であった。 なお、本研究を実施するに当たり、日本ALS協会近畿ブロック会長より「患者の率直な意見を集約し、患者と家族の困窮をまとめ療養の現状を報告したい」との依頼文を添付し、同意を得た人について分析を行った。 |
| 患者の平均年齢は61.3歳で、介護保険適用とならない40歳未満は2人であった。男性は110人(60.4%)、女性は72人(39.6%)。闘病期間は平均6年9カ月で、5年以上が55.9%を占め、そのうち10年以上が20.3%あった。在宅(短期入院を含む。以下「在宅」という)が149人(81.9%)、長期入院が33人(18.1%)であった。 在宅149人のうち介護保険の認定が要介護5の患者は99人(66.4%)、身体障害者手帳の等級が1級の患者は107人(71.8%)であった。 |
| 主介護者は、配偶者144人(79.1%)、子供17人(9.3%)、親6人(3.2%)であった。主介護者の平均年齢は57.5歳で、60歳代62人(34.1%)、70歳以上23人(12.6%)であった。 本人を含む家族数は、2人が64人(35.2%)、3人が49人(26.9%)、4人が29人(15.9%)、5人以上が32人(17.6%)であり、独居は5人(2.7%)あった。 |
| 今回調査について、1992年、1996年、2000年に近畿ブロックが行った調査結果を比較すると(表1)、入院者は1992年30.6%から、2002年には18.1%に減少し、在宅が69.4%から81.9%に増加し続けていた。経管栄養は徐々に増加し、経鼻管と胃ろうは合わせて61.0%あった。人工呼吸器装着者は増加し続け、2002年にはバイパップ、陽圧式人工呼吸器を合わせて65.4%、在宅の人工呼吸器装着者は48.9%となった。人工呼吸器装着者の平均装着期間は4年1か月であった。 |
| 長期入院者33人のうち入院期間が3〜6か月は9人(27.3%)、7か月〜1年未満3人(9.1%)、1年以上18人(54.5%)、無回答3人(9.1%)であった。1年以上入院している患者の入院先は兵庫県8人、京都2人、奈良、大阪1人、近畿以外6人であった。 長期入院を決めた最も大きな要因として介護力の問題が69.7%を占め、その他に住環境の問題、家族関係、経済的な問題などがあった(表2)。 在宅者149人のうち「主な療養場所として長期入院できる病院がある」と回答した人は4人(2.7%)であった。1年間に入院した患者は77人(51.7%)であったが、介護者の都合で入院した患者は14人(9.4%)であった。 |
| 在宅療養者149人のうち訪問看護の利用者は118人(79.2%)であった。そのうち、2ヶ所の訪問看護ステーションを利用している人は18人(15.3%)であった。1週間の利用回数は3回が22.9%と最も多く(表3)、1回の利用時間は「1時間以上2時間未満」が65.3%を占めていた(表4)。「在宅人工呼吸器使用特定疾患患者訪問看護治療研究事業」の利用者は、東京、奈良、岡山、徳島在住の4人であった。訪問看護の利用回数を増やしてほしいと思う人は55人(46.6%)、思わない人44人(37.3%)、その他11人(9.3%)、無回答8人(6.8%)であった。増やしてほしいと希望する患者の訪問看護利用回数は、3回が26.4%、5回が20.8%であった。 訪問看護に対して困っている点、期待、要望に関する自由記載では、看護技術に関すること(9人)、1回の利用時間が短く利用回数が少ない(8人)、日祝日や土曜日が休みである(4人)、夜間介護がない(4人)、人手不足のため訪問看護の利用を増やせない(4人)、慣れた看護師への信頼感(5人)があった。「看護技術の個人差が大きく、利用回数を増やすと吸引や人工呼吸器を理解できないスタッフが来るので困る」「入浴を訪問看護師が怖がる」「安心して任せられない」などがあった。「訪問看護の時間は短く、急いで買い物に行かなければならない」「日曜日や祝日、夜間は利用できず、その間家族が一人で介護しなければならない」「利用回数を増やしてほしくても、人手不足で増やしてもらえない」などがあった。その他、「スタッフが変わるので困る」という意見や、「退院時から関わってくれた看護師への安心感」が記載されていた。 ホームヘルパーの利用者は97人(65.1%)であった。利用者のうち1週間の利用回数は3回が20.6%と最も多く(表3)、1回の利用時間は「1時間以上3時間未満」が約60%あり、4時間以上利用している患者が12.4%あった(表4)。 |
| 在宅149人のうち、吸引器使用者は94人(63.1%)であった。1日の吸引回数は平均21.1回であり、10〜19回は26.6%、20〜29回は17%であった(表5)。就寝中に吸引や体位交換を行う回数は平均3.1回で、5回以上が16.0%あった(表6)。 吸引器使用者のうち家族や医療従事者以外で吸引を行う者は、ホームヘルパーが22.3%、全身性障害者介護人9.6%、家政婦2.1%であった。ホームヘルパーや全身性障害者介護人などに吸引方法を教えた人は、主介護者(本人を含む)10人、看護師6人、医師2人、ホームヘルパー(看護師資格あり3人)4人、すでに技術を有していた(ホームヘルパー)2人であった。 吸引に関する困ったこと、良かったこと、トラブルの経験の自由記載において、家族と看護師だけが吸引をしている患者では、良かったことについて「看護師がいるときだけ安心して出かけられ、家事ができる」というものがあり、反対に困ったことは「看護師がいる1時間しか外出できない」、家族が外出しているときに苦しい思いをしたなどにより外出できないこと(8人)、介護者不足で家族への負担が大きい(4人)、看護師の技術に個人差がある(3人)、夜間が大変などであった。トラブルの経験は、痰が出にくい時の吸引など吸引方法について(5人)、吸引器のトラブル(4人)、吸引時に気管や鼻から出血した経験(4人)、看護師の技術差が大きく(3人)、何度教えてもできないためメンバーチェンジしてもらったというものがあった。 ホームヘルパーや全身性障害者介護人も吸引を実施している患者では、良かったこととして外出や仕事ができ介護者に気持ちのゆとりができる(8人)、家族が安心して休める(4人)、家族がいないときにいつでも吸引をしてもらえ助かる(4人)、慣れているので安心して任せることができる(3人)というものがあった。困ったことは、慣れるのに時間がかかった(2人)というものがあり、トラブルの経験は、吸引器に関すること(2人)、ホームヘルパーが交代したときなど、慣れないときに本人に苦痛を与えたというものがあった。 |
| 1) | 身体状況 |
| 介助で経口摂取している人は7人、介助で座位をとる人は4人だった。人工呼吸器装着者は13人で、吸引回数は1日平均35回、夜間に起こす回数は平均3回であった。人工呼吸器装着時から2年以内の患者が4人いた。 |
| 2) | 介護者の特性 |
| 主介護者が65歳以上の配偶者であるのは7人(男4、女3)。主介護者が配偶者以外、娘(4人)息子(1人)妹(1人)の6例は介護疲れを訴え、睡眠不足や精神面の疲労などを強く感じていた。4人の患者(女3、男1)の主介護者は会社員・自営業で働くため、患者は昼間独居であった。園児・学童を育てる介護者は2人いた。 |
| 3) | サービスの利用状況 |
| 訪問看護が週平均4.5回(1回〜10回)、夜間の訪問介護を希望していた1人以外は、全員が日数・時間を増やしてほしいと希望していた。2か所の訪問看護ステーションを利用しているのは5人で、訪問回数は週5回から7回だった。介護保険は訪問介護と入浴サービスでほぼ限度額全部を利用していた。さらに4例は全身性介護人、4例は家政婦のサービスを利用していた。 |
| 4) | 事例―A |
| 50代の女性、夫婦2人暮らし。呼吸器はつけていない。夫は会社員として働き妻は昼間独居。訪問看護10回/週(各1時間)、訪問介護28回/週。不足分を補うために家政婦(5回/週)を利用している。訪問介護に対して「介護保険が足りない。本人の介護以外やってもらえない」。訪問看護に対して「回数、時間を増やせないと言われているが、増やさないと看護、介護ができなくなる」と記述していた。介護者である夫は、在宅を希望しながらも、「入院先を探したいが、短期も長期も入院先のメドはない」と書いていた。 |
| 事例―B |
| 夫婦と子ども3人の5人家族。40代の夫が呼吸器をつけて2年目。訪問看護7回/週(各1.5時間)訪問介護7回/週(週17時間)全身性障害者介護人派遣制度153時間は主に夜間に使用。不足分を役所に働きかけて障害福祉ヘルパーを月72時間利用できるようになったが、それでもサービスが足りず、訪問介護に対して「限度内では制限があり、時間数を増やしてほしい」と記述していた。訪問看護に対しては「看護師さん自身、吸引について技術の向上、呼吸器について勉強、理解を深めてほしい」との記述があった。 |
| 1) | 全員が人工呼吸器を装着しており、装着後5年以上は8人で、10人は寝たきりであった。また10人は経管栄養であった。闘病年数の平均は10年8か月と長期化していた。 | |
| 2) | 主介護者は全員が配偶者であり平均59・7歳であった。10例に副介護者の娘か息子が同居していた。吸引回数は平均25回で、夜間に起こす回数は平均2回であった。 | |
| 3) | サービス利用は、訪問看護を利用している9人の週平均は3.6回で、1回から6回と利用回数にバラツキがあった。訪問看護を利用していない人は2人いた。介護保険の訪問介護は6人が利用せず、5人は利用しても週1〜2回と少なかった。利用しない理由として「訪問介護は吸引できないので外出できない」「介護内容の制約が多い」「同じ人に来てもらえるなら検討」等の意見記述があった。 |
| I群の人工呼吸器装着者14人のうち、8例は訪問介護員(3例は看護師)が吸引をしていた。8例は主介護者が働いており、患者は昼間独居であったり、子供が幼い、介護者が高齢、副介護者がいない等の理由から、家族がケアマネジャー等に働きかけて吸引を依頼したものである。「ヘルパーに吸引してもらって助かる。吸引は必要」と昼間独居患者の意見記述があった。 |
| 1群には『在宅人工呼吸器使用特定疾患患者訪問看護治療研究事業』を利用している1例があり、週5日/1日4時間の訪問を受けて、持病のある介護者(配偶者)の体調は「普通」と記されていた。 時間・日数を増やしてほしいと希望する17人の現状の利用回数は、週5回以上が7人であったが、週1〜2回は4人、週3〜4回は6人であった。時間・日数を増やしてほしいと患者が希望しても、看護師の人手不足のためか、地域により重症者の毎日訪問の希望も満たされていない状況があった。 |
| 1 | 在宅療養者は増加し、在宅人工呼吸器療養者も増加し続けていた。人工呼吸器を装着すると原則として24時間介護が必要となる。長期入院者の主な入院理由は介護力の問題であったが、在宅療養者では介護疲れなど介護者の都合で一時入院できた患者は少なく、在宅療養の受け皿があまりにも乏しいと思われる。入院できる病院があると考えている患者は4人だけであった。 訪問看護の利用時間は短く、利用回数を増やしてほしいと希望しても、人手不足などで利用回数を増やすことができないというステーション側の事情の一方で、看護師の技量に個人差が大きいとして吸引や人工呼吸器に関する知識や技術の習得を求める要望も多く見られた。現状は患者のニーズに対応できているとは言いがたい。 訪問介護の利用は65%であったが、ホームヘルパーは吸引を行うことを認められていないため、ホームヘルパーを依頼しても介護負担の軽減にならないという理由で訪問介護を利用していない人もあった。家族と看護師のみが吸引を行っている場合では、「家族が外出できない」、「訪問看護は土日が休みのため、家族だけで介護しなければならない」など家族に対する負担が大きく、ホームヘルパーの吸引を求める要望が多くみられた。ホームヘルパーが吸引を実施していることでのトラブルはなかったが、吸引の方法を家族が教えている場合が多く、ホームヘルパーの吸引の研修を希望する要望が多くあった。 看護師やホームヘルパーが、初期から家族と一緒に介護を行っている場合は、その患者にあった介護を、家族と一緒に習熟していくため、看護師やヘルパーに対する信頼感が高まり、吸引を含め安心して介護を任せることができるという声が多い。医療依存度の高いALS患者のケアには、習熟と信頼関係が保てること、すなわち長期間を見越した人材の研修、教育が不可欠と思われる。 |
|
| 2 | 介助で経口摂取(7人)を行ったり、座位がとれる(4人)等の患者の介護者は時間もかかり疲労を感じていた。人工呼吸器装着時から2年以内の4人はサービスを増やしてほしいと希望。人工呼吸器を装着後、年数が短い人は介護量が多いと考えられる。本人の症状が安定し、在宅人工呼吸療養が落ち着くまでには、本人、介護者とも一定の期間が必要かと思われる。逆に人工呼吸器を装着して長期化し、寝たきりになると、介護量が少なくなり、介護者の負担感も少なくなる。 主介護者が配偶者以外、娘(4人)息子(1人)妹(1人)の6例は、介護疲れを訴え、睡眠不足や精神面の疲労などを強く感じていた。介護者が配偶者である場合と比較しても、拘束感、犠牲感を強く持っていた。保育園児や小学生のいる世帯で、かつ在宅工呼吸療養に移って2年目のケースでは、子育てに大変な上に24時間介護が加わり、介護サービスが大きく不足していると記していた。 これらより、「要介護5」であっても、すべての人に同量のサービスが必要ではなく、患者の身体状況や介護者の特性でサービスの利用状況に大きな差異があることがわかった。一律なサービスは必要ではなく、サービスを増やしてほしいと望む在宅療養者への強力な支援が必要と思われる。 ALS患者の介護は、経管栄養よりも経口摂取の方が介護量と時間が増え、誤嚥や窒息の危険性も大きく、ケア者の精神的、肉体的負担が大きい。寝たきりの患者より、離床している患者の介護も、ケアの量と時間が増える。また症状的には、呼吸不全の時期にある患者、人工呼吸器を装着しないターミナル期の患者は、頻回に細かな体位交換を求めるため著しく介護量は増える。『在宅人工呼吸器使用特定疾患患者訪問看護治療研究事業』は人工呼吸器装着者が対象であるが、上記のような対象者にも手厚い看護支援が必要である。訪問看護は地域により、重症者の毎日訪問の希望も満たされていない状況がある。広く普及できるサービスとして利用を促進していくような手立てが必要である。 もっとサービスが必要であるとした人工呼吸器装着者14人のうち8例は、訪問介護員(うち3例は看護師)が吸引していた。記述内容にも、訪問介護員に吸引してもらわなければ在宅療養が成り立たないという切迫感がうかがわれた。入院先が確保できない現状で、家族に負担の多い在宅療養の支援を充実するためには、訪問看護サービスの拡大とヘルパーが活用できるような医療行為問題についての打開策が課題であると思われる。 |
| (1) | 在宅療養者が増加し、在宅人工呼吸器療養者も増加していたが、在宅療養者のうち、短期にも長期にも入院できる病院を確保している人は極めて少なく、在宅療養は家族介護に負担の多い現状であった。 |
|
| (2) | ALS患者の介護は、経管栄養よりも経口摂取の方が、また、寝たきりの患者より離床している患者の介護の方が、介護の量と時間が増える。呼吸不全が出現した患者や人工呼吸器を装着後、年数が短い人は介護量が多い。逆に、人工呼吸器を装着して長期化し、寝たきりになると、介護量が少なくなり、介護者の負担感も少なくなる。 |
|
| (3) | 訪問看護は利用時間が短く、利用回数を増やしてほしいと希望しても人手不足のためか対応できていない事業所が多かった。『在宅人工呼吸器使用特定疾患患者訪問看護治療研究事業』や、訪問看護ステーションの2か所利用などの制度は、重症者の毎日訪問の希望も満たされていない現状から推して、十分活用されていない。希望によって毎日訪問も可能なステーションの体制を求めたい。 |
|
| (4) | 主介護者が高齢であったり働いていたり、また配偶者以外(子供等)であったり、子育て中の介護者は、現状のサービスでは足りず、疲労感や犠牲感も強く感じていた。サービスの不足に苦しむALS患者を対象に、介護保険の限度額引き上げ、もしくは障害者福祉からの介護サービスの上積みが必要である。その前提として、1日平均35回もある吸引を医療行為の枠からはずして訪問介護員が対応できるように、利用者の立場に立って解決していくことが喫緊の課題となっている。 |
| 回答者 | 1992年11月 72名 |
1996年12月 159名 |
2000年10月 176名 |
2002年10月 182名 |
|
| 平均年齢 | 57.4歳 | 58.7歳 | 60.2歳 | 61.4歳 | |
| 平均闘病期間 | 6年10カ月 | 6年7カ月 | 6年9カ月 | 6年9カ月 | |
| 10年以上の闘病者 | 14(19.0%) | 36(22.6%) | 39(22.2%) | 37(20.3%) | |
| 長期入院者1) | 22(30.6%) | 41(25.8%) | 35(19.8%) | 33(18.1%) | |
| 在宅療養者2) | 50(69.4%) | 118(74.2%) | 135(76.7%) | 149(81.9%) | |
| 経管栄養 | 28(38.9%) | 70(44.0%) | 106(60.2%) | 111(61.0%) | |
| (内訳) | 経鼻管 | 23(31.9%) | 43(27.0%) | 30(17.0%) | 23(12.6%) |
| 胃ろう | 5( 6.9%) | 27(17.0%) | 76(43.2%) | 88(48.4%) | |
| 人工呼吸器装着 | 29(40.0%) | 80(50.3%) | 109(61.9%) | 119(65.4%) | |
| 在宅人工呼吸器 | 13(18.0%) | 50(31.4%) | 80(45.6%) | 89(48.9%) | |
| 1) | 3か月以上を長期入院とした。 |
| 2) | 3か月未満の短期入院を含む |
| 人数 | パーセント | |
| 介護力の問題 | 23 | 69.7 |
| 住環境の問題 | 3 | 9.1 |
| 家族関係 | 1 | 3 |
| 経済的な問題 | 1 | 3 |
| その他の問題 | 3 | 9.1 |
| 無回答 | 2 | 6.1 |
| 合計 | 33 | 100 |
| 利用回数 | 訪問看護 | ホームヘルパー | ||
| 人数 | パーセント | 人数 | パーセント | |
| 1回以下 | 18 | 15.3 | 14 | 14.4 |
| 2回 | 20 | 16.9 | 8 | 8.2 |
| 3回 | 27 | 22.9 | 20 | 20.6 |
| 4回 | 8 | 6.8 | 7 | 7.2 |
| 5回 | 21 | 17.8 | 11 | 11.3 |
| 6回 | 13 | 11 | 10 | 10.3 |
| 7回 | 4 | 3.4 | 10 | 10.3 |
| 8回以上 | 3 | 2.5 | 13 | 13.4 |
| 無回答 | 4 | 3.4 | 4 | 4.1 |
| 合計 | 118 | 100 | 97 | 100 |
| 訪問看護利用時間 | 訪問看護 | ホームヘルパー | ||
| 人数 | パーセント | 人数 | パーセント | |
| 1時間未満 | 7 | 5.9 | 3 | 3.1 |
| 1時間以上2時間未満 | 77 | 65.3 | 32 | 33 |
| 2時間以上3時間未満 | 21 | 17.8 | 27 | 27.8 |
| 3時間以上4時間未満 | 0 | 0 | 15 | 15.5 |
| 4時間以上 | 2 | 1.7 | 12 | 12.4 |
| 無回答 | 11 | 9.3 | 8 | 8.2 |
| 合計 | 118 | 100 | 97 | 100 |
| 人数 | パーセント | |
| 1〜 9回 | 12 | 12.8 |
| 10〜19回 | 25 | 26.6 |
| 20〜29回 | 16 | 17 |
| 30〜39回 | 11 | 11.7 |
| 40〜49回 | 6 | 6.4 |
| 50回以上 | 7 | 7.4 |
| 無回答 | 17 | 18.1 |
| 合計 | 94 | 100 |
| 人数 | パーセント | |
| 0回 | 11 | 11.7 |
| 1回 | 15 | 16 |
| 2回 | 19 | 20.2 |
| 3回 | 14 | 14.9 |
| 4回 | 10 | 10.6 |
| 5回以上 | 15 | 16 |
| 無回答 | 10 | 10.6 |
| 合計 | 94 | 100 |