| �g�s�b�N�X | �g�n�l�d | ��c�����ڎ� |
�ځ@�@��
�@
�P�@���{���v�̕K�v��
�Q�@�o��
�R�@������
�@�����X�N�P�P������A��Õی������R�c��E���x��敔��ɂ����āA�^�}���Ă܂��A�����ɒ���B
�@
��Õی������R�c��x��敔��J�Ï�
| �J �� �� | �c �� |
| ��1�� ( 9.11.12) | �E���x��敔��̐R�c�̐i�ߕ��ɂ��� �E�f�Õ�V�̌n�̌������ɂ��� |
| ��2�� ( 9.11.28) | �E�f�Õ�V�̌n�̌������ɂ��� |
| ��3�� ( 9.12.10) | �E�f�Õ�V�̌n�̌������ɂ��� |
| ��4�� ( 9.12.24) | �E�f�Õ�V�̌n�̌������ɂ��� |
| ��5�� (10. 1.12) | �E����x�̌������ɂ��� |
| ��6�� (10. 1.21) | �E����x�̌������ɂ��� |
| ��7�� (10. 2. 4) | �E����x�̌������ɂ��� |
| ��8�� (10. 2.10) | �E����x�̌������ɂ��� |
| ��9�� (10. 2.18) | �E����x�̌������ɂ��� |
| ��10��(10. 2.27) | �E����x�̌������ɂ��� |
| ��11��(10. 3. 4) | �E����x�̌������ɂ��� |
| ��12��(10. 3.10) | �E���i�ƊE����̃q�A�����O�ɂ��� �E�f�Õ�V�̌n�̂�����̐����ɂ��� |
| ��13��(10. 3.25) | �E���i�ƊE�q�A�����O |
| ��14��(10. 4. 3) | �E���i�ƊE�q�A�����O |
| ��15��(10. 4.22) | �E����x�̌������ɂ��� �E�f�Õ�V�̌n�̌������ɂ��� |
| ��16��(10. 5.12) | �E����x�̌������ɂ��� �E�f�Õ�V�̌n�̌������ɂ��� |
| �J �� �� | �c �� |
| ��17��(10. 5.22) | �E�f�Õ�V�̌n�̌������ɂ��� �E����҈�Ð��x���̌������ɂ��� |
| ��18��(10. 6. 4) | �E����҈�Ð��x���̌������ɂ��� |
| ��19��(10. 6.26) | �E����҈�Ð��x���̌������ɂ��� |
| ��20��(10. 7.10) | �E����҈�Ð��x���̌������ɂ��� |
| ��21��(10. 7.22) | �E����҈�Ð��x���̌������ɂ��� |
| ��22��(10. 8.26) | �E����҈�Ð��x���̌������ɂ��� |
| ��23��(10. 9.11) | �E����҈�Ð��x���̌������ɂ��� |
| ��24��(10. 9.21) | �E����҈�Ð��x���̌������ɂ��� |
| ��25��(10.10. 5) | �E����҈�Ð��x���̌������ɂ��� |
| ��26��(10.10.20) | �E����҈�Ð��x���̌������ɂ��� |
| ��27��(10.10.23) | �E����x�̌������ɂ��� |
| ��28��(10.11. 9) | �E����҈�Ð��x���̌������ɂ��� �E����x�̌������ɂ��� |
| ��29��(10.11.16) | �E����x�̌������ɂ��� |
| ��30��(10.11.27) | �E����x�̌������ɂ��� �E���i�ƊE�q�A�����O |
| ��31��(10.12. 2) | �E����x�̌������ɂ��� |
| ��32��(10.12.11) | �E����x�̌������ɂ��� |
| ��33��(10.12.16) | �E����x�̌������ɂ��� |
| ��34��(10.12.21) | �E����x�̌������ɂ��� |
| �J �� �� | �c �� |
| ��35��(11. 1. 7) | �E����x�̌������ɂ��� |
| ��36��(11. 1.13) | �E�f�Õ�V��ƈψ���̕��ɂ��� |
�@
�h�h�@��܋��t�̂�����ɂ��āi�ӌ����T�v�j
I�@���@�_
�P�@����x�̖��_
(1) ����x���s���̂䂪�݂ݏo��
(2) �s���̂䂪�݂̔�������
�Q�@����x�������̊�{�I���_
(1) ��܂̎g�p�̓K����
(2) �����̌��ʂ�����������Ȗ�܂̎g�p�𑣐i
(3) ���Ɖ��i�ɂ���܂��I������錒�S�Ȗ�܂̎s��̌`��
(4) �L�p���̍�����܂̌����J���̑��i�ƎY�Ƃ̈琬
(5) ���x�̓������E�������̊m��
II�@�������̋�̓I����
�P�@��܂̕��ނƏ���
�Q�@�������Ȗ�܂̑I���𑣐i����ی����t�̎d�g�݂̌��� �i�Q�l�}�Q�Ɓj
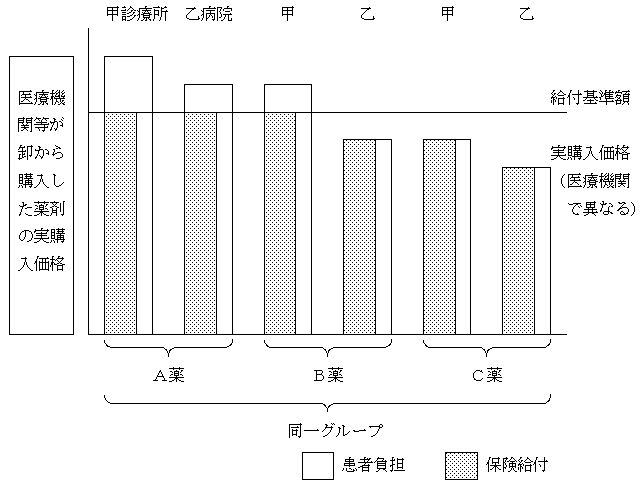
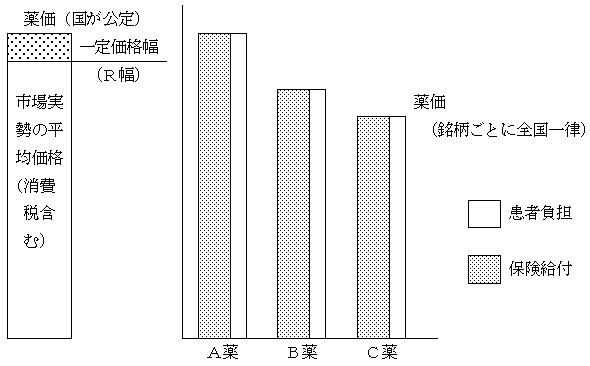
�u�s�ꉿ�i�E�w�����i���t���i�����ƈāj�v
�@���I��Õی����x���ɂ����āA���҂͔�p�̈ꕔ�S���邾���ŁA�ߏ�Ȏ��v����������\���������B�s�ꌴ���������ꂽ���R�Ȑ��x�Ƃ���Ƃ��Ă��A���i�̍�����h�~���邽�߈��̏���͕K�v�B���̓_����T�d�Ȍ������K�v�B
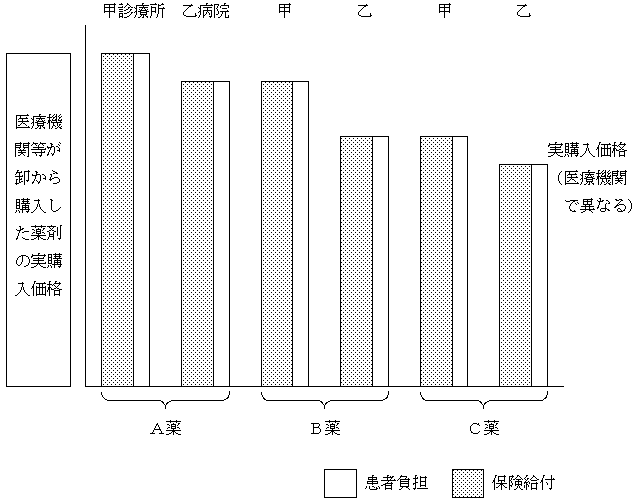
�u���w�����i�E���t��z���i�^�}���āj�v
�@���w�����i���́A�������S�ɉ������A�������Ȗ�̎g�p�𑣐i����\��������d�g�݁B�������A���ҕ��S�̌������A�����R�X�g���̖�肩��A�����_�ł͐T�d�Ȍ������K�v�B
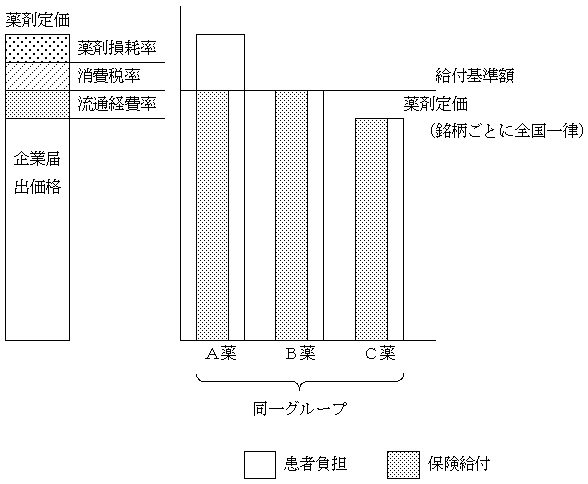
�u��ܒ艿�E���t��z���i��������j�v
�@���҂̑I���ɉ��i�������̌o�ϓI�U�������߂�O�̈Ă̒��ł́A��ܒ艿�E���t��z�����A�����_�ł́A�����\�Ȏd�g�݂Ƃ��ďڍׂȌ����i�ʎ��Q�Ɓj���K�v�B
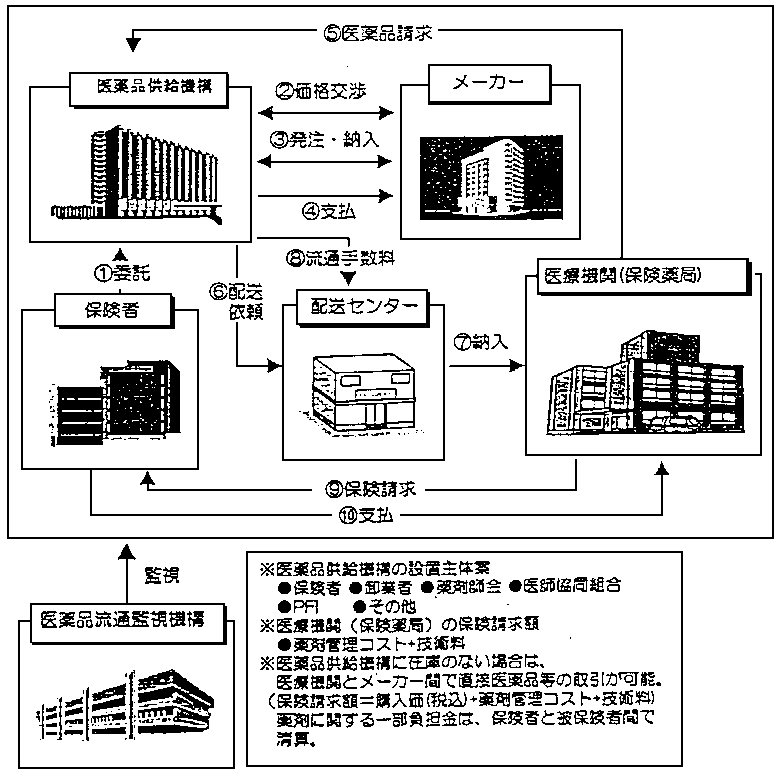
�u���i�����������i����āj�v
�@��Ë@�ւł̉��i���A�������S�ɉ�������_�ň�̓T�^�I�Ȏd�g�݁B�������A��Ë@�ւ̓R�X�g�ӎ����Ȃ��Ȃ�A�ߏ蓊�^���������邨���ꂪ���邽�߁A�ی��҂���Ë@�ւŎg�p�����܂�����ł���悤�ɂ��邱�Ƃ��K�v�B
�@�܂��A���݂̗��ʂ����S�ɕς��邽�߁A�����\���̊ϓ_����A�T�d�Ȍ������K�v�B
�u����x�������āv
�@�s���̂䂪�݂��������₷�����s���x�̊�{�I�\����ύX���Ȃ������O��Ƃ���ẮA�T�d�Ȍ������K�v�B
�@
III�@�����|���v�ւ̍���̎��g��
�P�@�^������ӌ�
�@����̕����̉��v�ړI��B�����邽�߂ɂ́A��ܒ艿�E���t��z���̊�{�I�d�g�݂ɉ����A���̂悤�ȏ����������s�����Ƃ��K�v�B
�Q�@������ӌ�
��ܒ艿�E���t��z���̌��� �i�ʎ��j
(1) ���t��z�̐ݒ�Ɋւ��錟��
| �E���ҕ��S�����ɏd���Ȃ�A��܂̃t���[�A�N�Z�X��N�Q����\�������������ɔ��B �E����O���[�v���ɓ��������ڂ̈������݂��钆�ŁA���҂��[���̏�ŁA�����i�̖�܂��I�������d�g�݂ł���A�t���[�A�N�Z�X��N�Q����悤�Ȃ��̂ł͂Ȃ��B �E���t��z�����銳�ҕ��S�����z�×{��̎x���ΏۂƂ��邱�Ɠ��ɂ��A���҂̃t���[�A�N�Z�X�͊m�ۂł���B |
| �E�������ɈقȂ���ʂ̖�܃O���[�v����b�Ƃ��ċ��t��z��ݒ肷�邱�Ƃ͖��B�Տ���A���e�����͈͓͂��ꐬ���܂łł͂Ȃ����B �E���݁A���ɓ������A����Ƃ����l�����i�ގ���������j�Ŗ��Z�肵�Ă���B��ܔ�̌������̊ϓ_����A�ł��邾������O���[�v�͈͍̔͂L�����Ƃ��K�B �E���ɖ���E��p�ŕ��ނ���Ă���S��܌Q�ɂ��Ă̕]���݂̂ŁA�K�ۂ̔��f�͍���B���ʂ́A���Ȃ��Ƃ������P�ʂ̃O���[�v����b�Ƃ��邱�Ƃ��l�����Ȃ����B |
(2) �藦���ҕ��S�Ɋւ��錟��
| �E�藦���ҕ��S�ɂ��ቿ�i�i�I���͋@�\���Ȃ��B���t��z���ቿ�i�̖�܂ɂ��ā@�@�́A��ܒ艿�����t��z�܂ŏ㏸���A�����ōd���I�ɂȂ�\�������������ɔ��B �E��z���S�̃h�C�c�ł��Q�Ɖ��i�܂ʼn��i���㏸������܂͂����ꕔ�B���݂̖�s��́@�@�i��P���Q���ށj�܂���ƁA�K�Ȓ藦���S��ݒ肷��A�ቿ�i�i�̉��i�@�@�����t��z�܂ŏ㏸����\���͒Ⴂ�B |
| �E��܈ꕔ���S�̔p�~�ɂ͔��B���ɔp�~����̂ł���A�藦���S�ɐU�ւ���ׂ��B �E������K�C�h���C�����̍쐬�����Ǘ����̏�L���ŏd������h�~���ׂ��B �E���Ҏ�̖̂�ܑI����ʂ����ʑ�̊ϓ_���A��܂̏����J��O�ꂷ�ׂ��B |
(3) ��ܒ艿���E�ً}�[�u�Ɋւ��錟��
| �E���R�o�ω��ł͈��̎�������̈Ⴂ��e�F���ׂ��B��ܒ艿�̌��蓙�̍ٗʓI�ȋً}�[�u�͕s�K�B �E�啝�ȍ��v�Ŕ̔����i��}��\���������̂ŁA���̌��I�����}�邱�Ƃ��K�v�B �E�ً}�[�u�̗v���ɂ��ẮA���m�Ɏs��Ɍ��J����Ă��邱�Ƃ��K�v�B�܂��A�K���Ȏs��������i�����̂��߁A�@�I�[�u���܂ߒ����̓K���Ȏ��{�̐��̐�����}�邱�Ƃ��K�v�B |
(4) �L�p���̍�����܂̌����J���̑��i�Ɋւ��錟��
| �E����I�ȐV��ɂ��Č��݂̊�̂悤�Ȍ����������ł́A�L�p���̍����V��̌����J���ӗ~���킮�\���������̂Ō��������K�v�B �E����I�V�͈�Õی������ɑ傫�ȉe����^����̂ŁA�͈͂̌��肪�K�v�B �E�������x�̏[���A���F�R�����Ԃ̒Z�k���A�V��J���̊�������}��Y�Ɛ��K�v�B�܂��A���x�����̍ۂɂ́A����Y�Ƃւ̉e�����l���A�K�v�Ȍo�ߑ[�u���u����ׂ��B |
(5) ��ܔ�ւ̉e��
�@�ȏ�̂悤�Ȍ����܂��A��ܔ�ւ̉e���ɑ���]���������ӌ�����B
| �E��ܔ�̏k�����ʂ͂P�����B���̌�g�p�ʂ̊g�哙�ɂ���ܔ�㏸�̉\�������蓱���ɔ��B �E�\���ȏ��Ƌ��t��z�̐ݒ�A�K�Ȓ藦���S���ɂ��A���Ҏ�̖̂�ܑI���������A��ܔ�p���I�Ɍ�������\��������A��������ׂ��B �E���ɏk�����ʂ��P��ł����Ă��������鉿�l������B�܂��A�V�����d�g�݂��r�I���K�͂Ŏ��{���A��ܒ艿�A��ܔ�̓��������ۂɌ����邱�Ƃ��K�v�B |
�@
�u���w�����i�E���t��z���v(�^�}����)�@�@�@�i�Q�l�}�j
�P�@�d�g�݂̊T�v
�Q�@�T���}

�@
�u��ܒ艿�E���t��z���v
�P�@�d�g�݂̊T�v
�Q�@�T���}
�@
�u�s�ꉿ�i�E�w�����i���t���v
�P�@�d�g�݂̊T�v
�Q�@�T���}
�@
�u���i�����������v
�P�@�d�g�݂̊T�v
�Q�@�T���}
�@
�u����x�̌������āv
�P�@���݂̎d�g�݂̊T�v
�Q�@�ύX���e
�R�@�T���}
�@
�i�Q�l�j
��ܒ艿�E���t��z���̊�{�I�l����
����܂̃O���[�v���ɋ��t��z��ݒ肵�����Ԃ̋����������遄
�@�Տ���A������̎��Ԃ���݂ē����Ɏg�p������܁i�Տ���A�����̌��ʂ������܁j��̃O���[�v�Ƃ��āA���̓������̏�����Ë@�ցA���҂ɒ��邱�Ƃɂ���āA�����̌��ʂ������ܓ��m�̋����W�m�ɂ���B
�@���̏�ŁA�����̌��ʂ������܂ɂ��ẮA��Õی����x�Ƃ��ē����̕]��������Ƃ̊ϓ_����A��܂̃O���[�v���ƂɈꗥ�̋��t��z��ݒ肷��B���t��z�́A���̃O���[�v�ɂ��Ă̋��t�̏���ł���A���t��z�����镔���ɂ��ẮA�S�z���ҕ��S�Ƃ���B
�@���t��z�́A�s��ɉߓx�̉�������Ȃ��y�ъ��҂ɕW���I�Ȕ�p�ɂ��Ă͕ۏႷ��Ƃ����ϓ_����A�����Ƃ��āA����O���[�v���̑S��܂̉��d���ϒl����b�ɋ��t��z��ݒ肷��B
�@�Ȃ��A���t��z����蕝�ȏ㘨�����Ă���ቿ�i�i���ɂ��ẮA�ቿ�i�i�݂̂̉��d���ϒl����b�ɋ��t��z��ݒ肷��B
����܂̖����ԋ����𑣐i���邽�ߒ藦���ҕ��S�����遄
�@���t��z�Ƃ�������̉��ŁA��ܒ艿�̑召�ɂ�鋣���������邽�߁A��ܒ艿�ɉ����Ċ��ҕ��S���ω�����藦���ҕ��S������B
�@����ɂ��A���҂��Ë@�ւ́A�������ʂ̖�܂̒��ŁA�������Ȗ�܂�I������Ƃ����o�ϓI�ȗU�������߂�B�Ȃ��A�����������ҕ��S�ɂ��R�X�g�ӎ����\���ɓ����悤�A��܂ɌW��̎����s����B
�������Ƃ̎�̓I�Ȕ��f�ɂ���ܒ艿��ݒ肷��d�g�݂����遄
�@���t��z��ݒ肵�Ċ��҂̃R�X�g�ӎ������߁A����ɖ�܂̖����Ԃ̋����������悤�Ȏd�g�݁i���A�藦���S���j��ݒ肵����ŁA�����Ƃ̎�̓I�Ȕ��f�ɂ���ܒ艿���ݒ肳���d�g�݂Ƃ���B
�@���̎d�g�݂ɂ��A�����Ƃ͈�Ì���ł̖�܂̑I���̕ω��ɉ����A���ɂ���̔̔��ł͂Ȃ��A���ҕ��S�i��ܒ艿�j�̑召�����Ƃɂ������S�Ȕ̔����s���U�������߂�B
�@�����Ɠ͏o���i�ɁA�s��������܂������ݒ肷�闬�ʌo��A����ŗ��A���Ռo����悶�Ė�ܒ艿��ݒ肷�邱�Ƃɂ��A��܂̎s��ɂ��������̖ڈ��ƂȂ�B�܂����ʌo��������I�Ɍ��������Ƃɂ��A��ܗ��ʁE��܊Ǘ��̌��S���E��������U������B
�����Ɖ��i�ɂ���ܑI����W����̔����Ԃ̖�܂ɂ��Ăً͋}�[�u���u���遄
�@��������ɂ��đS���̈�Ë@�֔[�����i�i����Ŕ��j�̉��d���ϒl�������Ɠ͏o���i�ɗ��ʌo����悶���z����蕝�ȏ㘨�����Ă���ꍇ�ɂ��ẮA��ܒ艿�E���t��z�����_���Ƃ��鎿�Ɖ��i�i���ҕ��S�j�ɂ�銳�Ҏ�̖̂�܂̑I����W���邨���ꂪ����B
�@���̂��߁A�ً}�[�u�Ƃ��āA��ܒ艿�̌��薔�͕ی����ڂ̎�����[�u�ɂ��A���̊댯������������B�Ȃ��A���̑[�u���u�������Ƃ����\����d�g�݂Ƃ��邱�ƂȂǂɂ���āA���������댯���̔������̂�}������B
���L�p���̍�����܂̌����J���𑣐i���邽�߁A����I�V�ɂ͔z�����s����
�@�����ɂƂ��ėL�p���̍�����܂̌����J���𑣐i���A���̗��p�E���y��}�邽�߁A���㋦�ɐݒu���ꂽ��܂Ɋւ�����g�D�ŔF�肳�ꂽ���̂ɂ��Ă͈��̔z�����s���B
�@����I�V��A���a�p���i���ɂ��ẮA�����ԁA���t��z��ݒ肵�Ȃ��B�܂��A�����J���̃��X�N�����������邽�߁A����I�V�Ɠ����̌��ʂ�L������͈͂̐V��ɂ��Ă����l�̎�舵���Ƃ���B����ɁA���̑��̗L�p�����������̑��̐V��ɂ��ẮA�����ԁA���t��z�Ɉ�藦�̉��Z���s���B
�@�Ȃ��A�����̋�̓I�Ȋ�ɂ��ẮA��Ìo�Ϗ�̉e�����傫�����Ƃ���A���݂̐V��̖Z�胋�[�����Q�l�Ƃ��A�����Љ�ی���Ë��c��ɐݒu������Ƃ���Ȃ�g�D�ɂ����Č�������B
�@
�h�h�h�@�f�Õ�V�̌n��������ƈψ�����ɂ���
���{���̈ʒu�Â�
�@
�����T�v
I�@�f�Õ�V�̌n�������̔w�i�Ǝ��_
(1) �����ɊJ���ꂽ��Ò���������l�����i�^�}���ĊT�v�@�ʎ��P�Q�Ɓj
(2) ��Ò̐������̊�{����
�Q�@���s�f�Õ�V�̌n�̉ۑ�
(1) ��Ë@�ւ̋@�\�ʂ̕]���̌n�̖��
(2) ���҂̕a�Ԃɉ������]���̌n�̖��
(3) ��ËZ�p�̕]���̌n�̖��
(4) ��Ë@�ւ̓����I�o��A�ێ��Ǘ��o��̕]���̌n�̖��
(5) �o���������������Ƃ���̌n��̖��
(6) �K�Ȉ�Â���邽�߂̍����̖��
�R�@�f�Õ�V�̌n�������̎��_
(1) ���Ҏ�̂̈�Ò̎����ƈ��肵����Õی����x�̊m��
(2) ��Ë@�ւ̋@�\���S�Ɗ��Ҏ�̂̓K�ȑI���̑��i
(3) �a�Ԃɉ������ǎ��Ȉ�ÃT�[�r�X�̓K���ȕ]���ƈ�Ë@�ւ̌��S�Ȍo�c�̊m��
(4) �f�Õ�V�̌n�̓������̊m��
�@
II�@��̓I����
�i�ʎ��P�j
�^�}���Ă̒����Ò̐��݂̍���i�T�v�j
(1) ��{�I�l����
(2) ��̓I����
�i�ʎ��Q�j
�^�}���Ă̒���f�Õ�V�̌n�݂̍���i�T�v�j
�P�@��Ë@�ւ̋@�\�ɉ������]��
�@���̎d�g�݂́A�킪���̋@�\�������i��ł��Ȃ���Ë@�ւ̏܂��A�X�̈�Ë@�ւ����F�̂��鍂���@�\��L����Ƃ����`�ŋ@�\���S��i�߂�ƂƂ��ɁA���ꂼ�ꂪ�n��̒��ŘA�g��}�邱�Ƃ�U������悤�Ȑf�Õ�V�̌n���\�z���邱�Ƃɂ���āA���҂��A�g�߂Ȓn��ŁA���S���ėǎ��Ȉ�Â������I�Ɏ���悤�Ȓn���Ñ̐��̐����𑣐i����Ƃ����l�����Ɨ��������B
�Q�@���҂̕a�ԁi�}�����E��������Ó��j�ɉ������]��
�@���̎d�g�݂́A�킪���̈�ʕa���ł́A�W���I�Ȏ��Âɂ�葁���މ@���\�ȋ}�������҂ƕa�Ԃ����肵�����ɂ킽��×{���K�v�Ȋ��҂����݂��A���ύ݉@���������������Ă���ƂƂ��ɁA���҂̕a�Ԃɉ������K�Ȉ�Â̒�����ȏɂ��邱�Ƃ܂��A�}�����E��������Â����ɂӂ��킵�����@�a���̐l���z�u�E�\���ݔ����m�����A�܂����҂̕a�Ԃɉ������f�Õ�V�̎x�������������邱�Ƃɂ���āA�X�̈�Ë@�ւ����҂ɑ��A�K�Ȉ�Â������I�ɒł���̐��̐����𑣐i���A�������@�̉�����}��Ƃ����l�����Ɨ��������B
�R�@��ËZ�p�̕]��
�S�@�����I�o��A�ێ��Ǘ��o��̕]��
�T�@���Ȉ�Â̓���
�@���̎d�g�݂́A���Ȉ�Â̓����Ƃ���ꚐI�A���������y�ю��̌������ɂ��e�����~�ς��@�\���I�ɑj�Q���₷�����ƁA���ȕ�ԕ��̒����������ɂȂ�Ƃ����_�܂��A���ȌŗL�̋Z�p�]���Ƃ��ę@�\�̒����I�ێ��Ǘ��i���������鎕�Ȉ�Áj�ɒ��ڂ����]�����s�����Ƃ��A���Ȉ�Ô�K�����̊ϓ_������d�v�ł���Ƃ̍l�����Ɨ��������B
�@
�P�D���x�ʈ�Ô�z�̐L�ї��i�ΑO�N������j �@�@�i�P�ʁF���j
| �@�@ | ��Õی� �v |
��p�ҕی� | ���@�@�� | �V�l�ی� | |||
| �v | �{�@�l | �Ɓ@�� | |||||
| �V�@�N�@�x�@�v | 4.9 | 1.9 | 2.3 | 1.5 | 3.7 | 9.1 | |
| �W�@�N�@�x�@�v | 6.0 | 4.1 | 3.7 | 4.5 | 3.7 | 9.7 | |
| �X �N �x | �v | 1.5 | ��1.9 | ��2.9 | ��0.7 | 0.7 | 5.5 |
| �S���`�W�� | 2.5 | 0.1 | 0.9 | ��0.9 | 0.6 | 6.4 | |
| �X���`�R�� | 0.8 | ��3.3 | ��5.6 | ��0.6 | 0.8 | 4.9 | |
| �P�O�N�S�� �@ | 0.0 | ��5.2 | ��7.6 | ��2.2 | 0.8 | 4.5 | |
| �P�O�N�T�� �@ | ��2.0 | ��6.6 | ��9.4 | ��3.2 | ��1.2 | 2.1 | |
| �P�O�N�U�� �@ | 3.0 | ��1.0 | ��4.6 | 3.4 | 4.2 | 6.2 | |
| �P�O�N�V�� �@ | 1.9 | ��1.9 | ��6.3 | 3.7 | 3.0 | 4.9 | |
| �P�O�N�W�� �@ | 0.4 | ��4.5 | ��9.0 | 1.4 | 2.3 | 3.9 | |
| �P�O�N�S�`�W�� �@ | 0.7 | ��3.8 | ��7.4 | 0.6 | 1.8 | 4.3 | |
| �X�N�X���`10�N�W�� �@ | 0.7 | ��3.5 | ��6.3 | ��0.1 | 1.2 | 4.7 | |
| �P�O�N�X�� �@ | 3.8 | ��0.5 | ��2.1 | 1.5 | 3.9 | 7.8 | |
�@
�Q�D��ޕʈ�Ô�z�̐L�ї��i�ΑO�N������j�@�@�i�P�ʁF���j
| �@ | ��Õی� �v |
�f�@�@�Á@�@�� | ���@�� | �H���×{ | �{�ݗ×{ | �K��Ō� | ||||
| �v | ���@�@ | ���@�O | ���@�� | |||||||
| �V�@�N�@�x�@�v �@ | 4.9 | 1.7 | 0.1 | 3.1 | 1.3 | 18.3 | 3.7 | 25.7 | 111.2 | |
| �W�@�N�@�x�@�v �@ | 6.0 | 5.4 | 6.2 | 4.3 | 7.3 | 14.0 | 0.3 | 29.0 | 87.7 | |
| �X �N �x | �v | 1.5 | 0.2 | 2.3 | ��1.3 | ��1.1 | 15.8 | ��0.5 | 25.6 | 47.6 |
| �S���`�W�� | 2.5 | 1.4 | 2.3 | 0.6 | 1.1 | 17.5 | ��1.2 | 26.9 | 53.0 | |
| �X���`�R�� | 0.8 | ��0.6 | 2.4 | ��2.6 | ��2.6 | 14.7 | 0.1 | 24.8 | 44.4 | |
| �P�O�N�S�� �@ | 0.0 | ��1.4 | 2.1 | ��3.7 | ��3.6 | 12.7 | ��0.2 | 23.2 | 35.5 | |
| �P�O�N�T�� �@ | ��2.0 | ��3.4 | 0.4 | ��6.0 | ��5.8 | 10.7 | ��1.1 | 22.5 | 25.8 | |
| �P�O�N�U�� �@ | 3.0 | 1.7 | 3.6 | ��0.4 | 3.6 | 18.6 | ��0.8 | 23.7 | 37.1 | |
| �P�O�N�V�� �@ | 1.9 | 0.5 | 2.9 | ��1.3 | ��0.6 | 17.3 | ��0.4 | 22.7 | 32.9 | |
| �P�O�N�W�� �@ | 0.4 | ��0.9 | 3.2 | ��4.3 | ��2.4 | 12.5 | ��0.3 | 22.7 | 32.8 | |
| �P�O�N�S�`�W�� �@ | 0.7 | ��0.7 | 2.5 | ��3.1 | ��1.7 | 14.3 | ��0.6 | 23.0 | 32.8 | |
| �X�N�X���`10�N�W�� �@ | 0.7 | ��0.6 | 2.4 | ��2.8 | ��2.2 | 14.6 | ��0.2 | 24.0 | 38.9 | |
| �P�O�N�X�� �@ | 3.8 | 2.3 | 3.5 | 1.7 | 0.1 | 21.4 | ��0.1 | 21.3 | 40.6 | |
| �@�@ | ���@�O �y�ђ��� |
�i�Q�l�j ���@�O |
|
| �V�@�N�@�x�@�v �@ | 4.5 | 3.1 | |
| �W�@�N�@�x�@�v �@ | 5.3 | 4.3 | |
| �X �N �x |
�v | 0.6 | ��1.3 |
| �S���`�W�� | 2.4 | 0.6 | |
| �X���`�R�� | ��0.7 | ��2.6 | |
| �P�O�N�S�� �@ | ��1.8 | ��3.7 | |
| �P�O�N�T�� �@ | ��4.1 | ��6.0 | |
| �P�O�N�U�� �@ | 1.8 | ��0.4 | |
| �P�O�N�V�� �@ | 0.9 | ��1.3 | |
| �P�O�N�W�� �@ | ��2.2 | ��4.3 | |
| �P�O�N�S�`�W�� �@ | ��1.1 | ��3.1 | |
| �X�N�X���`10�N�W�� �@ | ��0.8 | ��2.8 | |
| �P�O�N�X�� �@ | 4.1 | 1.7 | |
�@
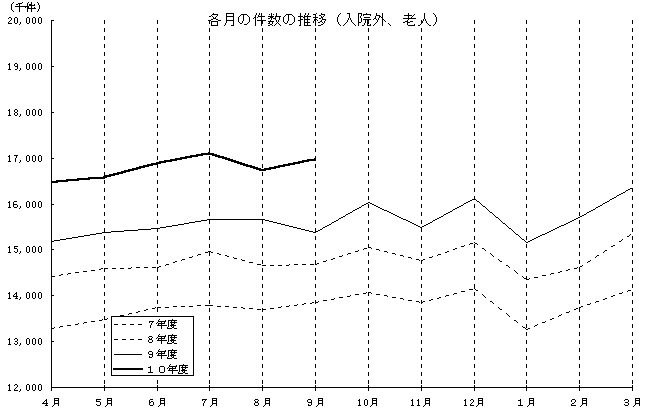
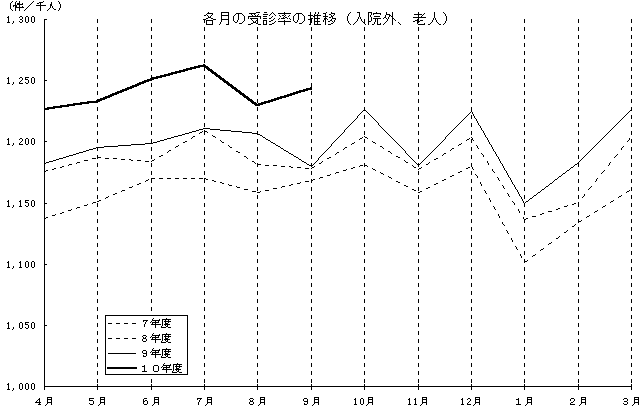
�R�D��f���A�P������������A�P���������Ô�̐L�ї��i��Õی��v�A�ΑO�N������j�@�i�P�ʁF���j �@
| �N�@�@�� | ��� | �P�l������ ��� |
��f�� | �P�������� ���� |
�P�������� ��� |
|
| �V�@�@�N�@�@�x �@ | 4.9 | 4.5 | 0.3 | ��0.4 | 4.6 | |
| �W�@�@�N�@�@�x �@ | 6.0 | 5.6 | 2.9 | ��1.3 | 4.0 | |
| �X �N �x | �v | 1.5 | 1.2 | ��0.2 | ��1.7 | 3.2 |
| �S���`�W�� | 2.5 | 2.3 | 0.9 | ��1.5 | 2.9 | |
| �X���`�R�� | 0.8 | 0.5 | ��1.0 | ��1.9 | 3.5 | |
| �P�O�N�S�� �@ | 0.0 | ��0.3 | ��1.7 | ��1.9 | 3.4 | |
| �P�O�N�T�� �@ | ��2.0 | ��2.2 | ��1.2 | ��3.5 | 2.6 | |
| �P�O�N�U�� �@ | 3.0 | 2.7 | 2.2 | ��0.9 | 1.5 | |
| �P�O�N�V�� �@ | 1.9 | 1.6 | 2.9 | ��2.3 | 1.1 | |
| �P�O�N�W�� �@ | 0.4 | 0.1 | 0.7 | ��2.3 | 1.9 | |
| �P�O�N�S�`�W�� �@ | 0.7 | 0.4 | 0.6 | ��2.2 | 2.1 | |
| �X�N�X���`10�N�W�� �@ | 0.7 | 0.5 | ��0.3 | ��2.0 | 2.9 | |
| �P�O�N�X�� �@ | 3.8 | 3.5 | 2.9 | ��0.9 | 1.6 | |
�@���x�ʁA��f�� �@�@�@�@�@�@�i�P�ʁF���j
| �@ | ��Õی� �v |
��p�ҕی� | ���@�@�� | �V�l�ی� | |||
| �v | �{�@�l | �Ɓ@�� | |||||
| �V�@�N�@�x�@�v | 0.3 | ��0.7 | ��0.8 | ��0.5 | 0.3 | 1.5 | |
| �W�@�N�@�x�@�v | 2.9 | 2.2 | 2.7 | 1.7 | 2.4 | 3.0 | |
| �X �N �x | �v | ��0.2 | ��2.1 | ��2.6 | ��1.5 | ��0.0 | 1.5 |
| �S���`�W�� | 0.9 | ��0.3 | 1.0 | ��1.6 | 0.3 | 1.5 | |
| �X���`�R�� | ��1.0 | ��3.4 | ��5.2 | ��1.5 | ��0.3 | 1.4 | |
| �P�O�N�S�� �@ | ��1.7 | ��5.2 | ��6.8 | ��3.4 | ��0.7 | 3.4 | |
| �P�O�N�T�� �@ | ��1.2 | ��4.1 | ��6.0 | ��2.1 | ��0.4 | 3.0 | |
| �P�O�N�U�� �@ | 2.2 | 0.1 | ��3.0 | 3.1 | 2.9 | 4.5 | |
| �P�O�N�V�� �@ | 2.9 | 1.4 | ��2.8 | 5.6 | 3.1 | 4.2 | |
| �P�O�N�W�� �@ | 0.7 | ��1.5 | ��5.5 | 2.9 | 1.9 | 1.9 | |
| �P�O�N�S�`�W�� �@ | 0.6 | ��1.9 | ��4.8 | 1.1 | 1.4 | 3.4 | |
| �X�N�X���`10�N�W�� �@ | ��0.3 | ��2.7 | ��5.0 | ��0.4 | 0.4 | 2.3 | |
| �P�O�N�X�� �@ | 2.9 | 0.7 | ��0.4 | 1.9 | 2.8 | 5.3 | |
�V�l��Ô�i���@�O�j�̓��� �@�@�@�@�@�@
| �N�@�� | ���� | �O�N������ | ��f�� | �O�N������ | (�Q�l) ��� �@ | �O�N������ |
�����W�N�X�� �@�@�@�@10�� �@�@�@�@11�� �@�@�@�@12�� �����X�N�P�� �@�@�@�@�Q�� �@�@�@�@�R�� �@�@�@�@�S�� �@�@�@�@�T�� �@�@�@�@�U�� �@�@�@�@�V�� �@�@�@�@�W�� |
(�猏) 14,678 15,054 14,775 15,155 14,344 14,606 15,367 15,180 15,389 15,469 15,671 15,670 |
(%) 5.9 7.0 6.6 7.0 8.2 6.3 8.7 5.3 5.4 5.9 4.7 6.8 |
(��/��l) 1,178 1,204 1,177 1,203 1,137 1,151 1,204 1,183 1,196 1,198 1,211 1,207 |
(%) 0.9 1.9 1.6 2.0 3.2 1.4 3.7 0.6 0.7 1.2 0.1 2.1 |
(���~) 3,380 3,691 3,472 3,648 3,302 3,325 3,663 3,637 3,695 3,618 3,801 3,656 |
(%) 5.4 10.4 7.5 7.0 9.7 5.3 10.1 5.6 6.8 8.3 5.3 6.5 |
| ����(�X���`�W��) | 15,113 | 6.5 | 1,188 | 1.6 | 3,574 | 7.3 |
| �����X�N�X�� �@�@�@�@10�� �@�@�@�@11�� �@�@�@�@12�� ����10�N�P�� �@�@�@�@�Q�� �@�@�@�@�R�� �@�@�@�@�S�� �@�@�@�@�T�� �@�@�@�@�U�� �@�@�@�@�V�� �@�@�@�@�W�� |
15,376 16,038 15,493 16,120 15,171 15,708 16,357 16,463 16,576 16,883 17,095 16,727 |
4.8 6.5 4.9 6.4 5.8 7.5 6.4 8.5 7.7 9.1 9.1 6.7 |
1,180 1,226 1,181 1,224 1,150 1,183 1,226 1,227 1,233 1,251 1,263 1,230 |
0.1 1.9 0.3 1.8 1.2 2.8 1.9 3.7 3.1 4.4 4.3 1.9 |
3,521 3,824 3,441 3,847 3,409 3,489 3,852 3,745 3,662 3,797 3,914 3,660 |
4.2 3.6 -0.9 5.5 3.2 4.9 5.2 3.0 -0.9 5.0 3.0 0.1 |
| ����(�X���`�W��) | 16,167 | 7.0 | 1,215 | 2.3 | 3,680 | 3.0 |
| ����10�N�X�� | 16,966 | 10.3 | 1,244 | 5.4 | 3,805 | 8.1 |
| �g�s�b�N�X | �g�n�l�d | ��c�����ڎ� |