| トピックス | 報道発表資料 | HOME |
| 平成11年度厚生科学研究費 「医療のリスクマネジメントシステム構築に関する研究」より |
| 主任研究者 杏林大学保健学部教授 川村治子 |
看護職員は24時間患者の最前線に存在し、医師と並んで、医療サービスの最終的な提供者であることが多いことから、医療システム上の問題を反映しやすい。
そこで本調査研究では、ヒヤリ・ハット事例を通じて、看護業務に潜む事故発生要因を整理・分析することで、個人および組織の事故防止対策に利用出来るものを提供することと、看護エラーの背景要因に関して医療従事者間の連携、ハードウエア、ソフトウエア、環境、マネジメントなど、医療システムの諸要素の問題として検討することを目的とした。
2.研究対象と方法
1)収集対象施設の選定
全国300床以上の病院1,500施設から、約半数の777施設をランダムに選び、看護部長あてに郵送にて研究の趣旨、およびヒヤリ・ハット体験提供の依頼文書を送付。応諾を得た190施設とその他28施設の計218施設(一般病院 213施設、精神病院 5施設)を収集対象とした。
2)調査方法と内容
3.結果
収集数の看護業務領域別内訳を表1に示す。
収集総数は11,148事例。ここでは、分析の便宜上、看護業務を患者の療養上の世話と医師の診療の補助業務に大別した(法律上の区分ではない)。前者は患者側要因の関与も大きいが、後者のエラーはほとんどが医療提供者側の要因によって発生する。両群で事故の成り立ち、および防止のあり方には差があるため、両群にわけて事例数を示した。
療養上の世話業務に関連する事例が全体の約3割で、その半分が転倒転落事例であった。一方、医師の診療の補助業務に関連する事例は全体の6割であった。うち内服と注射(点滴・IVHを含む)の与薬関連事例が合わせてその3/4を占めていた。特に注射事例は約3,500事例と全体の3割を占めていた。
注射事例の中には一部針刺し事例などが含まれるが、多くは与薬業務に関する事例であった。
4.業務プロセスからみた注射エラー発生要因の詳細な分析
(与薬エラー発生要因マップ(注射編)の作成) xls形式(89KB)
1)与薬業務の分析の意義
与薬業務は全ての医療機関に共通した業務で、特に注射業務は医師の指示から実施まで複数の人間が関与し、薬剤・注射器・点滴ラインや輸液ポンプなどの多種のハードウェア、指示の情報伝達というソフトウェア、注射準備環境、マネジメント(業務・労働体制や院内研修など)の諸要素がからみ、最も複雑なサブシステムを形成している。
そして一つの注射で対象患者、薬剤の内容、薬剤の量、投与方法、投与日時、投与速度、刺入部の安全性、投与後の漏れの有無と確認すべき箇所が多く、それだけエラーも発生しやすい。薬剤によっては重大な結果を引き起こす。従って、注射エラーの防止は医療事故防止上、最優先で取り組むべき対象であり、また、注射エラーの発生要因を分析することによって、他業務のエラー対策の立案にも役立つものと思われる。そこで、11年度は注射業務に関する事例から、そのエラー発生要因と防止について検討した。(その他の主要な領域は12年度以降に実施。)
具体的には、注射(点滴,IVHも含む)業務プロセスのどこでどのようなエラーが、どのような要因で発生しうるのかを与薬エラー発生要因マップ(注射編)として整理し、抽出した主要な発生要因に対して個人、組織および組織以上のレベルでどのような対応が求められるかを検討した。
2)分析対象および分析方法
注射業務のプロセスを示す(図表2の左欄)。前日などに注射箋(注射伝票)が薬剤科に届けられ、前もって薬剤が病棟へ払い出されたものを受領し実施する場合(定時注射)と臨時や緊急指示で、病棟保管薬を一時的に借用して実施する場合(臨時注射)が存在する。指示受けから実施までの看護婦・士(以下、看護婦と記載)のかかわり方にも施設によって差がある。特に定時注射の場合、注射の準備から実施までに複数の看護婦が連携してゆく施設と病室担当の看護婦が準備から実施まで行う施設がある。
また、臨時注射も指示を受けた担当看護婦が処置係(注射係)に準備・実施を依頼する施設と病室担当の看護婦が自ら実施する施設がある。看護部によっていろいろなバリエーションがあるが、一応注射業務のプロセスを以下の6プロセスに分類した。
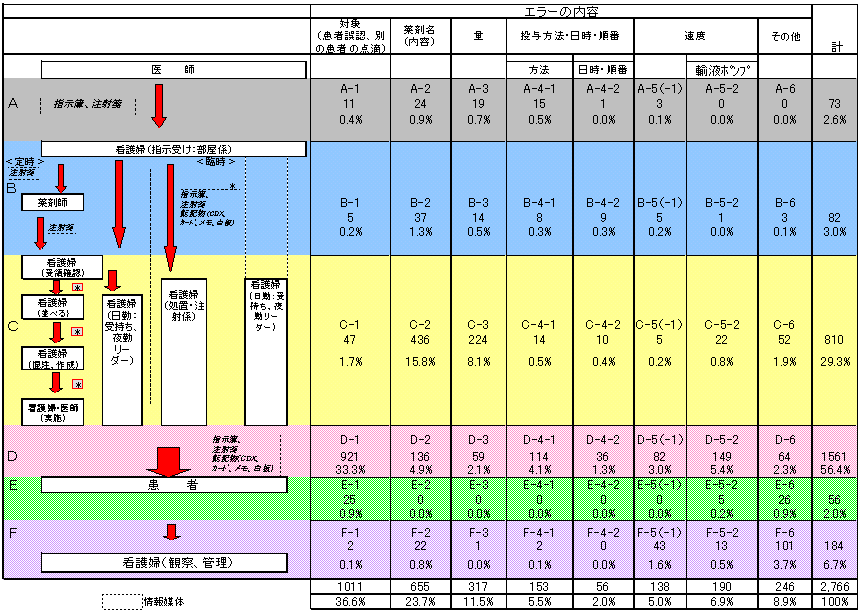
事例2,766事例を、その主たる発生要因が注射業務プロセスのどこで発生したかと、エラー内容によって、上記36のマトリックスに整理した。(この際、複数の業務プロセスの要因がからむ事例は、主たる業務プロセスで判断した。)
次に各マトリックスに該当する事例数を数え、全体に対する割合を計算した。
(なお、看護のヒヤリ・ハット事例であるため、薬剤部門におけるエラー発生要因に関しては検討していない。)
各マトリックス毎に事例の表現内容からエラー発生の背景要因を抽出し、内容別にまとめた。この際、複数の要因が記載されている事例においては、その要因を重複列挙した。また複数のプロセスに関連する要因も重複列挙した。各要因の事例数は半定量的に表現することとし、事例数の目安として4段階で表した。「☆☆☆☆」は10例以上、「☆☆☆」は5~9例、「☆☆」は3~4例、「☆」1~2例である。
3)結果と考察
今回の事例は個人がこれまで体験したヒヤリ・ハット事例のうち印象に残ったものを自主的に提供してもらったもので、その収集にはすでにバイアスがかかっている。従って、各エラー内容と各業務プロセスでの収集事例割合が実際のインシデント、あるいは事故の発生割合を反映するものではない。しかし、今後の注射事故防止の参考とするため敢えて事例数とその割合を示した。
各マトリックスのうち、「D.実施(施注)」過程における対象(患者)に関する事例が921/2,766事例(33.3%)と最も多く、次に「C.注射準備」過程における指示薬剤の内容、およびその量に関するヒヤリ・ハット事例がそれぞれ436/2,766(15.8%)、224/2,766(8.1%)と多かった。
対象(患者)に関するヒヤリ・ハット体験は各人にとって印象に残りやすいということも影響して割合が高くなった可能性もあるが、少なくとも921/(総事例数)11,148事例(8.3%)という高率で体験者が存在したことを考えると、注射業務の最終過程での患者確認のあり方について、これまでの人間による確認のみでよいのか考え直さざるを得ないのではないかと思われた。
(以上)
| ‘出来事’(事故、ヒヤリ・ハット体験等)の領域別分類 | 事例数 | % | 合計% | ||
| 療 養 上 の 世 話 |
1 | 転倒・転落 | 1,754 | 15.7 | 小計3,492 (31.3%) |
| 2 | 誤嚥・誤飲 | 353 | 3.2 | ||
| 3 | 食事に関すること(誤嚥・誤飲を除く)・経管栄養 | 205 | 1.8 | ||
| 4 | 熱傷・凍傷 | 58 | 0.5 | ||
| 5 | 抑制に関すること | 244 | 2.2 | ||
| 6 | 入浴に関すること(転倒、熱傷、溺水、急変) | 180 | 1.6 | ||
| 7 | 排便に関すること | 33 | 0.3 | ||
| 8 | 自殺、自傷 | 219 | 2.0 | ||
| 9 | 無断離院・外泊・外出に関すること | 320 | 2.9 | ||
| 10 | 院内での暴力・盗難など | 126 | 1.1 | ||
| 診 療 の 補 助 業 務 |
11 | 与薬(経口薬) | 1,438 | 12.9 | (小計)6,817 (61.1%) |
| 12 | 注射・点滴・IVHなど | 3,496 | 31.4 | ||
| 13 | 輸血 | 156 | 1.4 | ||
| 14 | 麻薬に関すること | 112 | 1.0 | ||
| 15 | 機器類操作・モニターに関すること | 241 | 2.2 | ||
| 16 | チューブ類のはずれ・閉塞に関すること | 700 | 6.3 | ||
| 17 | 検査に関すること(内視鏡) | 62 | 0.6 | ||
| 18 | 検査に関すること(内視鏡を除く) | 260 | 2.3 | ||
| 19 | 手術に関すること | 241 | 2.2 | ||
| 20 | 分娩に関すること | 59 | 0.5 | ||
| 21 | 医療ガス(酸素、笑気など)に関すること | 52 | 0.5 | ||
| 観 察 情 報 |
22 | 患者観察、病態の評価に関するもの | 203 | 1.8 | (小計)384 (3.4%) |
| 23 | 情報の記録、医師への連絡に関すること | 62 | 0.6 | ||
| 24 | 患者・家族への説明、接遇に関すること | 119 | 1.1 | ||
| そ の 他 |
25 | 設備、備品、環境に関すること | 105 | 0.9 | (小計)455 (4.1%) |
| 26 | 院内感染に関すること | 0 | 0.0 | ||
| 27 | その他 | 350 | 3.1 | ||
| 合計 | 11,148 | 100 | |||
※平成11年度は上記12の注射(点滴,IVHを含む)業務のヒヤリ・ハット事例を分析した。
※この表における「療養上の世話」及び「診療の補助業務」については、事故分析のために便宜的に区分したものであり、法律上の扱いを示すものではない。

| *事例数や%の解釈にあたっての注意 |
|
| (1) | 事例は報告者が、看護職のキャリアの中で体験した最も印象的なヒヤリ・ハット体験を、体験期間を限定せずに自由意志で提出してもらったものです。従って、提供にはバイアスがかかっていると考えられます。従って、これが、一般のインシデントや事故での発生割合を示しているものではありません。敢えて数値を示したのは、今後の事故防止対策の優先順位等の参考にするためです。 |
| (2) | 事例の中には複数のプロセスにまたがるものがあります。提出者の記述のみから判断し、よりウェートの高いカラムに入れています。しかし、別添の大図表のエラー発生要因(定性分析)では、複数のプロセスに重複して記載しています。 |
| エラー発生の要因 | 個人レベル | 組織レベル | 組織以上のレベル (医療関連企業、卒前教育、行政) |
|
| 1)情報伝達の混乱 | ||||
| ・複数の情報伝達媒体が同時存在(指示簿、注射箋、転記物) | ・業務プロセスにおける確認ポイントの明確化・意識化と確認習慣の徹底 | ・情報伝達のルール化:指示記載の統一化、確認のルール化 | ・効率的な情報伝達と患者情報の共有システムの開発 | |
| ・不統一な指示記載 | ||||
| ・不正確な伝達媒体(転記、口頭指示) | ・口頭指示表現のルール化 | |||
| ・変更・中止指示の伝達不備 | ・変更・中止指示の伝達および確認のルール化(薬剤受領後と非受領後) | |||
| 2)エラーを誘発する「モノ」のデザイン(類似性や不統一性) | ||||
| |
・薬剤:類似した外形・名称と不揃いの規格、単位 | ・認知メカニズムへの理解と自らのエラー特性への洞察 | ・エラーを生じやすい薬剤の整理 | ・薬剤、機器デザイン設計段階での事故防止の視点での検討 |
| ・医材:類似したライン、三方活栓 | ・事故防止の視点による薬剤、医療機器認可制度、情報収集制度 | |||
| ・機器:誤りやすい操作と新旧およびメーカーによる操作設計の不統一性 | ・危険な医薬品、機器操作の学習 | ・薬剤、機器採用時に事故防止の観点からも検討 | ・事故防止教育の充実(ヒューマンエラーに対する知識教育、臨床知識や技能を高めるシミュレーション教育の開発、危険予知訓練など)、教育ツールの開発 | |
| 3)エラーを生じさせる患者の類似性、同時性とバリエーション | ||||
| |
・類似性:同姓、類似した外形・病態・治療 | ・認知メカニズムへの理解と自らのエラー特性への洞察 | ・患者確認のルール化 | ・リーズナブルな患者確認機器の開発 |
| ・同時性:同時検査、同時手術、同時点滴更新など | ||||
| ・バリエーション:患者や病態の変化に応じた幾多の処方 | ・「考える業務の励行」←←← | ・患者情報の共有化 | ||
| ・医師看護婦間のコミュニケーション、機械的な指示ではなく受け手の理解を促す情報提供 | ||||
| ・可能な限り処方の標準化 | ||||
| 4)準備、実施業務の途中中断と不確かな業務連携 | ||||
| ・突発的事項の発生 | ||||
| ・看護業務以外での中断(電話など事務業務) | ・注射準備など危険業務中の隔絶 | |||
| ・事務業務と医療業務の分担 | ||||
| ・業務連携の際の伝達不良 | ・業務途中の連携のあり方のルール化 | |||
| 5)不明確な作業区分と狭隘な作業空間 | ||||
| ・狭隘あるいは非機能的な準備台や物品棚 | ・注射準備作業室の拡大、レイアウトの改善 | |||
| ・他業務と共用する準備台や準備室 | ||||
| 6)時間切迫 | ||||
| ・業務量、業務密度と労働力あるいは個人の処理能力のミスマッチ | ・技能の習熟 | ・業務量や個人の能力を勘案した労働力の配置(マネジメント) | ||
| ・補完できる労働体制 | ||||
| ・柔軟な勤務シフト | ||||
| 7)薬剤知識の不足 | ・薬剤のリスクに的を絞った院内研修 | |||
| |
・看護婦の業務拡大により多種の薬剤開発で知識が追いつかない | |||
| ・薬剤師の病棟与薬業務における役割分担の強化 | ||||
| 8)新卒者の臨床知識と技術が急性期医療に対応困難 | ・教育と臨床の情報交換・人的交流体制 | |||
| ・院内教育では限界 | ・看護婦の卒後研修の充実 | |||
| 9)全体として | 院内安全管理体制の構築 | ・安全管理指導者育成 | ||
| ・医療事故に関する研究の推進 | ||||
| ・リスク情報収集とフィードバック体制 | ||||
| ・安全管理に対する経済的裏づけ(安全に対するコストの評価) | ||||
| トピックス | 報道発表資料 | HOME |