(1) 行政、医師会、学会等、それぞれの取り組み
我が国においてまだ定着していない医療技術評価とEBMの推進を図るためには、各分野においてそれぞれの団体が連携を図りつつ、推進活動を行うことが重要であると考えられる。
医療の質を向上させるEBMを医療現場に普及するためには、EBMについての正しい理解を医療従事者及び患者の両方に持ってもらうことが重要である。EBMの実施を支援する治療ガイドラインを広く提示するなどEBM関連領域を含めて効率的かつ効果的に普及・啓発を行っていく方策を検討していく必要がある。この場合、医師会等関連団体の協力が不可欠であることに留意するとともに、普及・啓発手段としては昨今普及しているインターネットを利用することを考慮すべきである。
学会においても主催する講習会・シンポジウム、認定医に対する生涯教育等の機会を利用して普及・啓発に努力すべきである。
卒前、卒後教育においては、医療技術評価及びEBMを行うのに必要な臨床疫学、臨床判断学、臨床経済学及びそれらの基礎となる疫学、統計学を修得させるプログラムを実施する必要がある。また、卒後教育を行う指導医にEBMを行う方法論を教育していくことも重要である。さらに、これらのEBMに関連する卒前、卒後教育の内容や指導者を評価するシステムが確立され教育に対する評価が高まれば、EBMの普及を促進することができると考えられる。
- (1)行政
- 厚生省においては、医療技術評価の現状と効果の把握、我が国への導入の可能性などについて、平成8年より「医療技術評価の在り方に関する検討会」において検討を行い、引き続き平成10年6月からは本検討会においてEBMを中心に医療技術評価の推進について検討を行っている。
今後は、EBMについて、その概念の普及・啓発等を進めていくとともに、実際の医療現場でのEBMの実践につながる普及方策の検討が望まれる。また、医療技術評価の推進については、これがある程度普及するまでは、厚生省が中心となって、疾患ごとの治療ガイドラインの作成を推進するなどの施策を展開していく必要がある。
- (2)学会、医師会
- 平成9年度厚生科学研究の「医療のテクノロジーアセスメントのニーズと優先順位」における各専門学会を対象としたアンケート結果では、医療技術評価の必要性の認識は高く、医療技術評価の実施機関としては関連する専門学会を挙げた者の割合が行政等に比べ最も高かった。学会が医療技術評価について高い興味を持ち、その実施において指導的立場をとることが内部からも要請されている。各専門学会には専門的立場からの医療技術評価の実施が望まれる。特に今般作成される治療ガイドラインについては医師会と協力の上、関係学会がその作成の中心になる必要がある。また、EBMの教育方法等も関係学会で作成されることが望まれる。
同様に医師会においても医療技術評価の必要性が認識されており、医療提供者の立場として医師会が学会等と協力し、治療ガイドラインの作成、EBMの普及・啓発を行っていくことが期待される。
(2) 総合的推進に向けての調整
このように各分野ごとにその立場に立った医療技術評価とEBMの推進に取り組むことが考えられるが、効率的に医療技術評価とEBMを推進していくためには各分野ごとの取り組みを調整する機関も重要である。
米国では医療政策研究局(Agency for Health Care Policy and Research:AHCPR)、米国医師会、米国保険者協会が共同で構築した米国ガイドライン情報センター(National Guideline Clearinghouse:NGC)が、英国ではNational Coordinating Centre for Health Technology Assessment等の調整機関が存在する。医療技術評価はその国の社会文化的背景とも密接に関連しているため、我が国にも独自の調整機関が設置されることが望ましい。現在、我が国は急速に少子高齢化する社会に対応する保健医療の在り方を検討することが求められており、保健医療分野において評価すべき課題は山積している。これらの課題に対して医療提供者、専門家、行政そして患者の立場を調整し、医療技術評価を総合的に行う組織機能が必要である。医療技術評価はその目的上、医療の中身そのものに関連するものであり、医療技術評価を基に様々な施策を行うためには関係者の間の調整が必要となる。諸外国の現状、政策、研究結果をも踏まえ、調整を行う組織機能の設置が我が国においても望まれる。
5 EBM推進のための環境整備について
(1) 臨床研究の推進
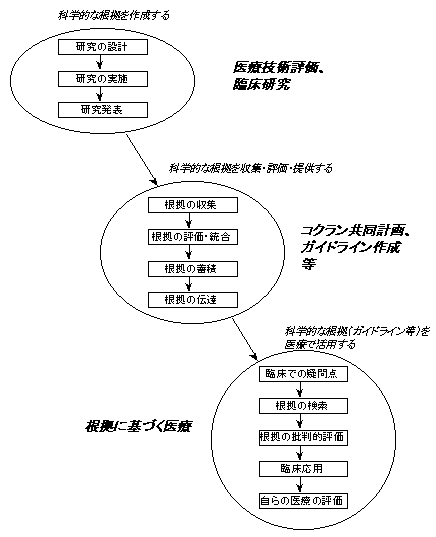
EBMを推進するためには、医療現場で使われる科学的な根拠を創ることと科学的な根拠を整理し伝えることを支援すべきである(図1)。
(2) 情報の収集・評価・伝達
(3) EBMを支える医療環境整備
EBMを推進するには、医学的な情報等を系統的に収集、蓄積、作成する必要があることは既に述べているが、我が国においては、現在、これらの必要な情報のデータベース等が整備されておらず、これらの基盤となる環境の整備が必要である。このような環境整備の一環として、病名や医療行為等の用語や分類の標準化を進める必要がある。この場合、統計的に利用しやすい分類とすべきであり、その場合にはWHOの疾病分類ICD-10等を基に標準化作業を行うことが望ましいと考えられる。
科学的な根拠を創り出すために、現在の病態生理中心の研究を患者を対象としたランダム化比較試験のような研究へ移行させることが必要となる。疾病予防、診断、治療等に対する有効性の評価を行うことができる研究を実施すべきである。
このような臨床研究は、個々の医療機関だけで行われるのではなく、厚生省特定疾患調査研究班のように、特定の課題に関し体系立て全国的に連携し実施することも重要である。この場合、大規模な国際共同研究への参画なども視野に入れるべきであり、検査基準等の国際化に対応した研究も推進されるべきである。
また、得られた研究結果自身をレビューするための研究も重要となる。この点については、研究結果を第三者の研究者が評価することは日本の研究風土に馴染まない面もあると言われるところであり、今後、研究者自身の意識改革が重要である。
このような臨床研究は患者が対象とされるので国民の理解・協力が必要である。研究目的、治療計画、得られる結果等についてインフォームドコンセントを十分に行い、患者の求めに応じて十分な説明を行うなど、国民が臨床研究に主体的に協力できるように臨床医は積極的に努力すべきである。また、政府としても臨床研究の実施を支援するために、国際的連携も視野に入れた臨床研究を促進するための体制を整備すべきである。
このような雑誌から、短時間で信頼できる情報を収集することが可能となる。日本でもこのように既存の評価を体系的に整理した雑誌が発刊されることにより、簡便に信頼できる科学的な根拠を臨床医が入手できるようになる。
しかし、実際の臨床現場で生じる疑問に対し、全てランダム化比較試験を行うことができるとは限らない。そのような場合には、厳密な研究計画の下で行われたコホート研究、症例対照研究等からも信頼性の高い研究結果が得られる。つまり科学的な根拠は、ランダム化比較試験やメタ・アナリシスに限定されるものではない。このような医学関連の研究結果を全て収集し、必要な評価を批判的に行い選別をした上で、体系的なレビューが行われた情報のデータバンク、電子図書館等を将来的には構築することが必要であると考えられる。この電子図書館にアクセスすることにより、医師等、患者を問わず短時間で必要な情報が検索できることがEBMを大きく推進することになるであろうと予測できる。
このようなデータベースに情報を入力する場合、その分類や要約を行う方法の開発、人材の確保も検討していく必要がある。一つ一つの科学論文に関して適切に整理分類を行う司書(ライブラリアン)の働きが重要であり、このような職種の育成が必要である。
また、医療現場で医師や看護婦等が医療技術評価の成果を利用したり、自らの診療の過程や結果等について評価を行うためには、電子カルテ等の情報技術を活用した道具を開発・発展・普及する必要がある。これらの整備のため、国は研究及び法制度上の問題点の整理を進める必要がある。