| 医療制度改革法案の概要 |
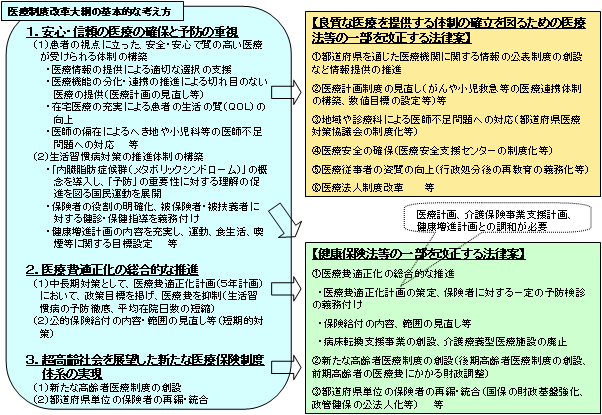
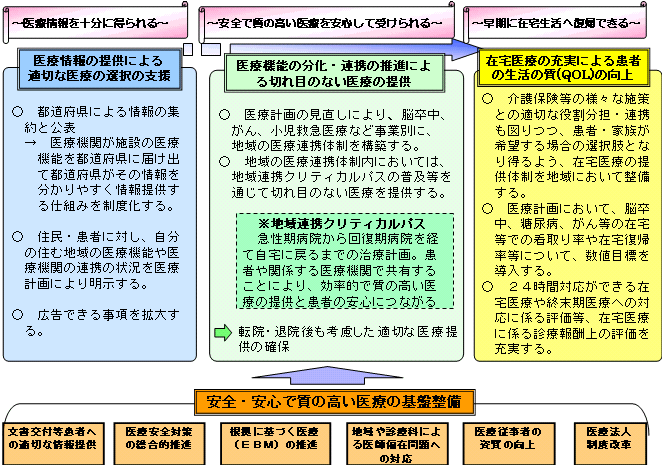
| 患者の視点に立った、安全・安心で質の高い医療が受けられる体制の構築 |
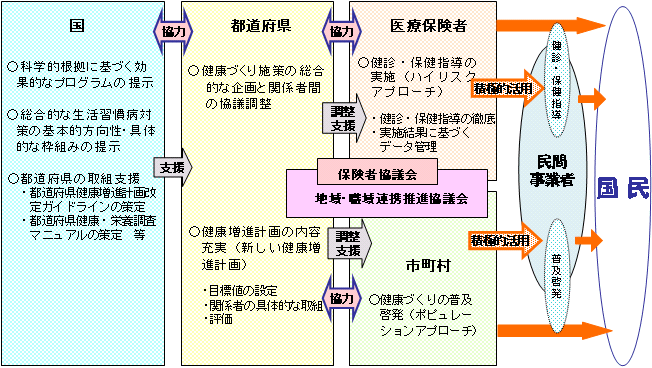
| 生活習慣病対策の推進体制の構築 |
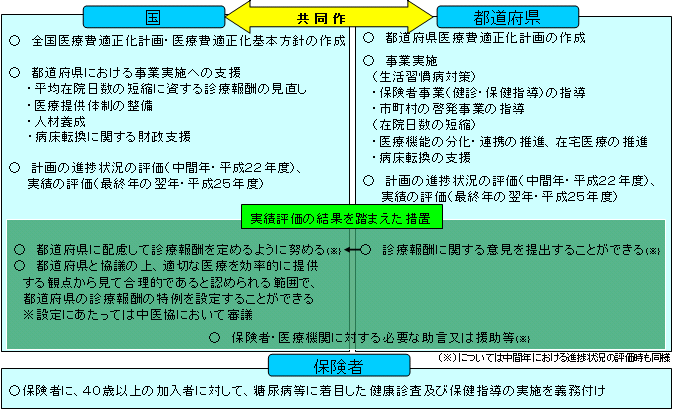
| 医療費適正化計画(中長期的対策) |
|
| 医療費の伸びの抑制(短期的対策) |
|
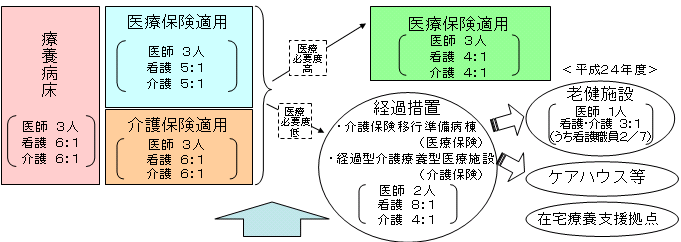
| 医療の必要性に応じた療養病床の再編成 |
|
|
※ 介護療養型医療施設の廃止(平成24年3月) | |||||||||
|
||||||||||
| 医療保険制度体系の見直し |
|
| 医療制度改革法案の概要 |

| 患者の視点に立った、安全・安心で質の高い医療が受けられる体制の構築 |

| 生活習慣病対策の推進体制の構築 |

| 医療費適正化計画(中長期的対策) |
|

| 医療費の伸びの抑制(短期的対策) |
|
| 医療の必要性に応じた療養病床の再編成 |
|

|
※ 介護療養型医療施設の廃止(平成24年3月) | |||||||||
|
||||||||||
| 医療保険制度体系の見直し |
|