| 資料3 |
医師の需要と供給の課題
国立保健医療科学院
(旧国立医療・病院管理研究所) 政策科学部長 長谷川 敏彦 |
自己紹介
国立保健医療科学院
埼玉県和光市(2002-)
国立医療・病院管理研究所と
国立公衆衛生院とが
3年前に統合新設
保健医療福祉の
総合的な政策の研究が目的
第1部
以前の検討委員会
(結論将来の医師過剰)
国の検討等の経緯
| ・ | 1986 佐々木委員会 将来医師過剰、1995年目途に10%削減方針 |
| ・ | 1994 前川委員会 将来医師過剰、10%削減方針継続 |
| ・ | 1998 井形委員会 将来医師過剰、10%削減方針継続 (削減率7.8%) |
第2部
需給の動向
供給の変化
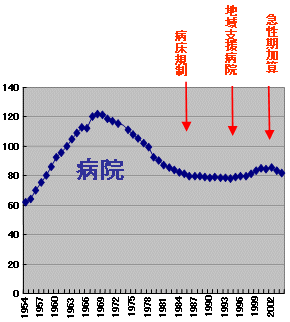
医師数推移
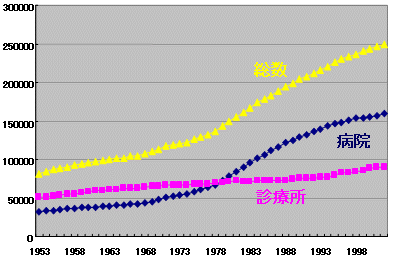 |
| 3師調査 |
無医地区推移1966−2004
厚労省指導課無医地区等調査より
地区数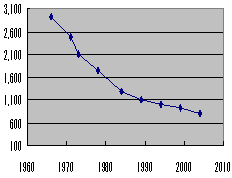
|
人口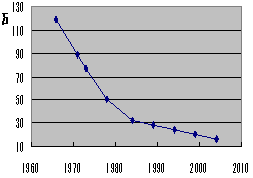
|
需要の変化
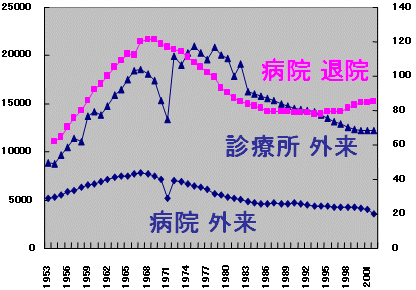
外来患者数 推移
全患者数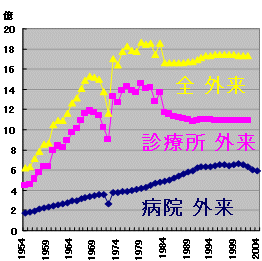
|
医師1人当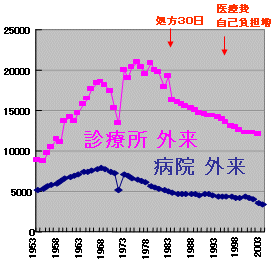
|
| 3師調査・医療施設調査・患者調査より推計 | |
外来患者数 年齢階級別
人口当たり 1975-2002
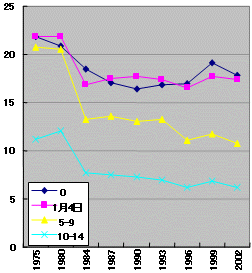
|
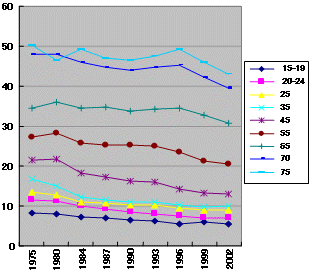
|
| 患者調査より推計 | |
需要推移
| 全患者数 | 病院医師1人当 |
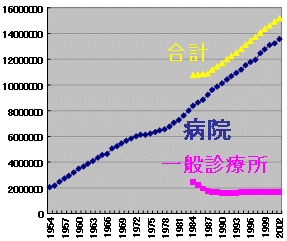
|
|
| 3師調査・医療施設調査・患者調査より推計 | |
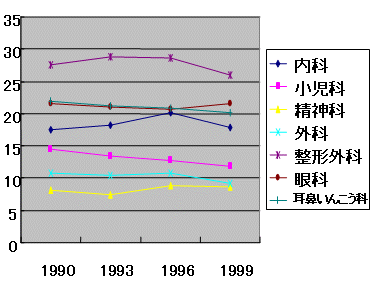
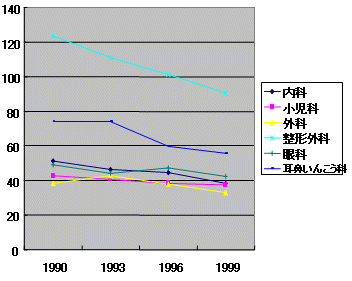
地域、診療科
医師当たり患者数推移
1990−1999患者調査(入院外来)、3師調査(主たる診療科別)
| 入院 | 外来 |
|
|
| 3師調査 | |
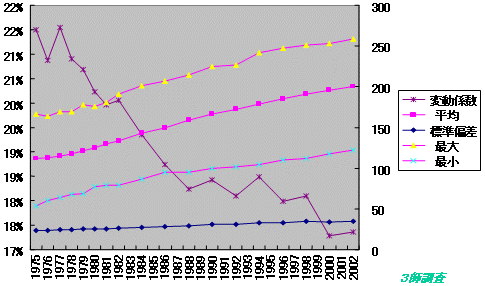
県別医師数推移
人口10万対、47都道府県平均、標準偏差、変動係数
まとめ
| ・ | 医師数は全国では順調に増加 |
| ・ | 無医地区や県別ばらつきも減少 |
| ・ | 需要に対して全体として供給が足りない証拠無 |
| ・ | ただ病院医の負担は増加 |
拡がる不足感
大学医局アンケート
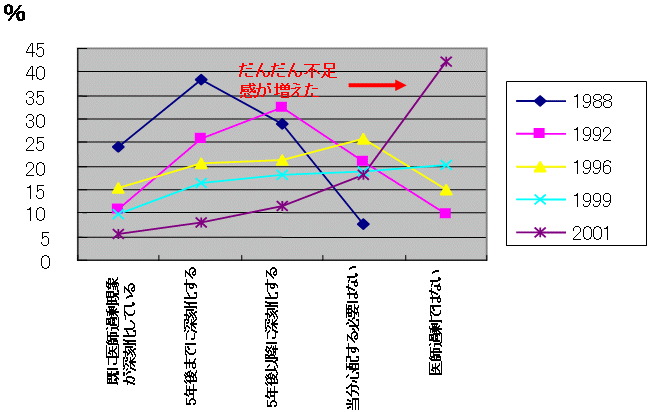 |
| ジャミック・ジャーナル 2001.12 |
大学及び大学アンケート
|
日本病理学会 |
|
日本呼吸器外科学会 |
||
| 日本麻酔科学会 |
日本血管外科学会 |
||||
| 日本医学放射線学会 |
|||||
| 日本腎臓学会 |
|||||
| 日本リハビリテーション医学会 |
まとめ
| ・ | 2000年ごろまでは医師過剰論 |
| ・ | 最近では不足感と不足論 |
第3部
不足の現状分析
医師1人当たり患者数 推移
 |
| 3師調査・医療施設調査・患者調査より推計 |
勤務医労働時間
年齢階級別(週当たり超過勤務時間)
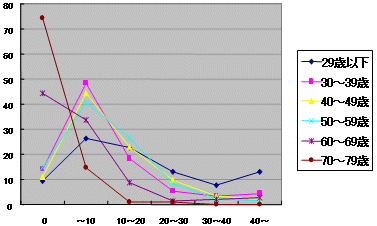 |
| 大阪府医師会勤務医アンケート |
退院患者の変化
年齢階級別退院回数
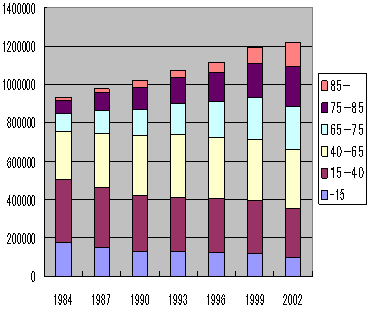 |
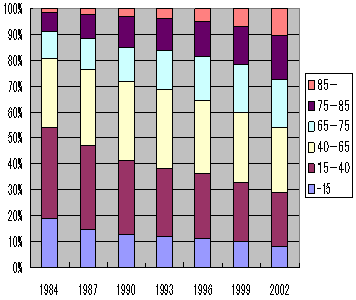 |
| 患者調査 |
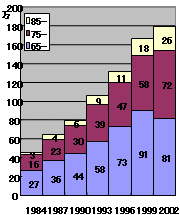
手術入院数時系列変化
患者調査1984-2002、老齢人口、年齢別
 |
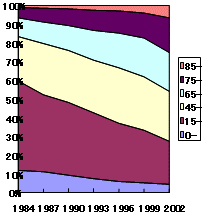 |
全身麻酔数の変化
「病院 300床以上と以下」別
 |
| 医療施設調査より |
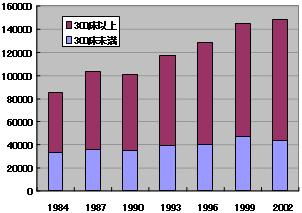
病院
医師 対 退院患者
病床当たり医師数 推移
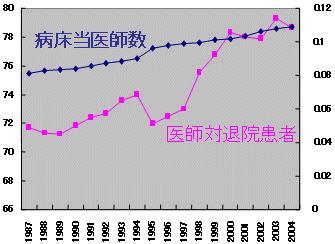 |
| 医療施設調査より |
病床当たり医師数 推移
病床規模別
| 中小病院 | 大病院 |
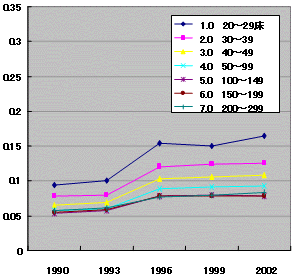 |
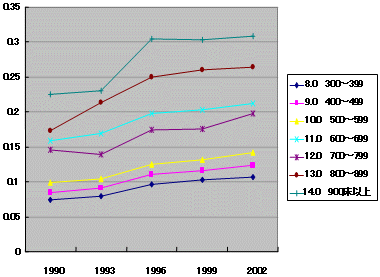 |
| 医療施設調査より | |
医師当たり年間退院患者数 推移
| 中小病院 | 大病院 |
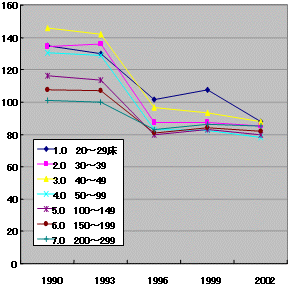 |
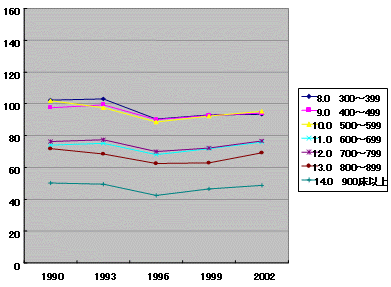 |
| 医療施設調査より | |
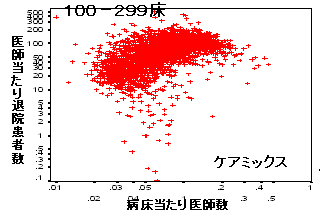
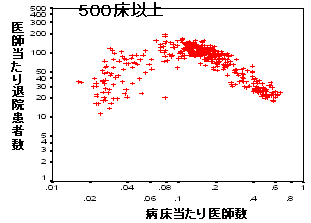
医療生産性と病床当たり医師投入数
| 300床以上一般病院 | |
| 医師当たり患者数 | 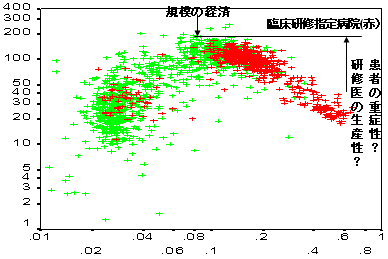 |
| 病床当たり医師数 |
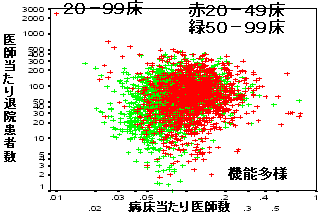 |
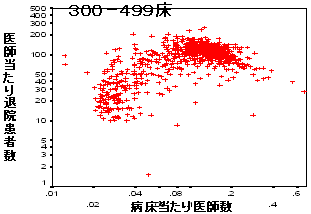 |
 |
 |
国際比較
急性期病床100当たり全医師数
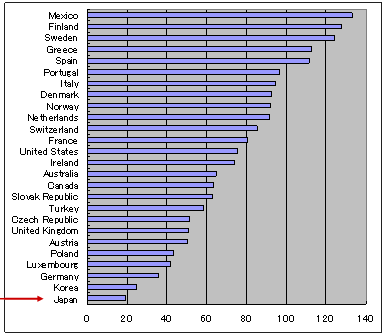 |
OECD Health Data |
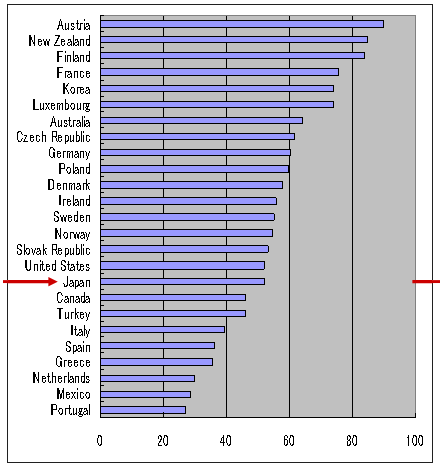
| 全医師数当たり退院回数 | 専門医数当たり退院回数 |
 |
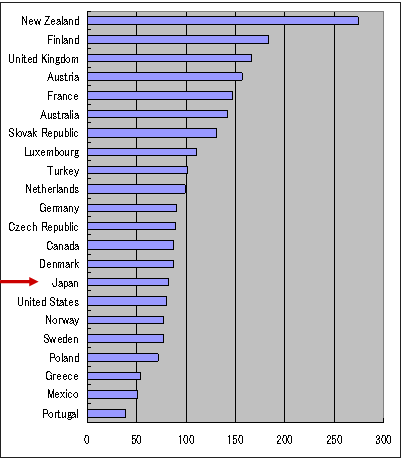 |
| OECD Health Data 2004 | |
全医師数当たり外来院回数
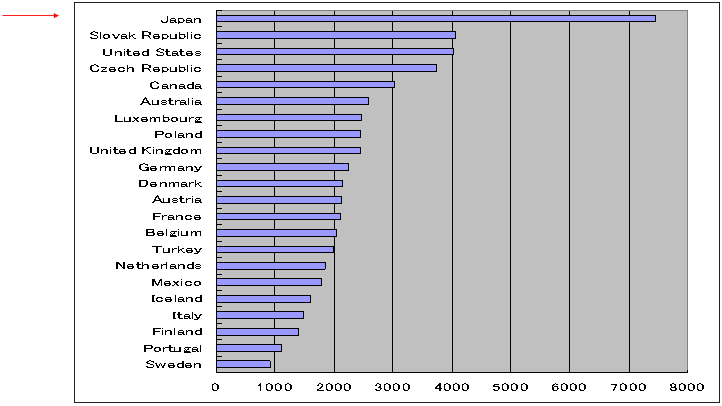 |
| OECD Health Data 2004 |
国際比較
| 病院当たり医師数 | 医師当たり退院患者数 |
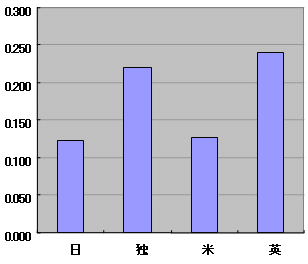 |
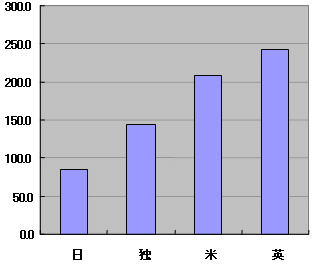 |
| 政府統計 | |
第4部
近年急速不足背景
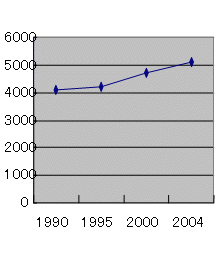
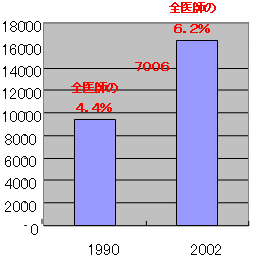
大学院生の増加
医学部大学院生の増加
| 大学院定員 | 大学院生 |
 |
 |
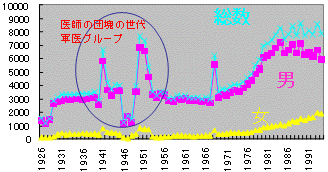
高齢医師の退職
医籍登録者数年次推移
 |
| 医籍登録簿より算出 |
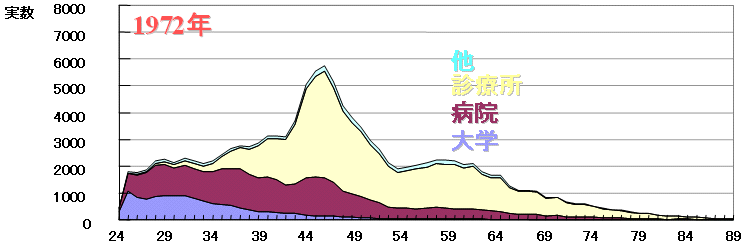
| 医師職場分布 |
|
医師登録数と年間の増加数
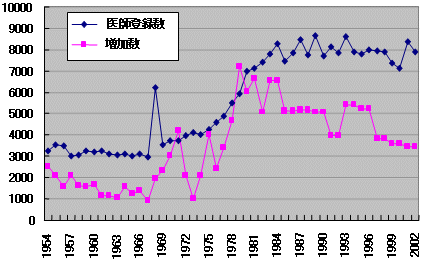 |
| 医籍登録・3師調査 |
女性医師
医師数、医籍登録数、医学部入学者数に占める
女性の割合 (1965−2005)
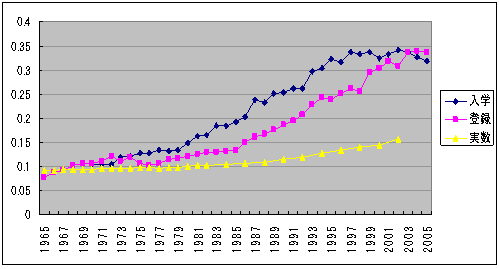 |
| 医籍登録・3師調査・文部科学省調査 |
卒後年数別医師数
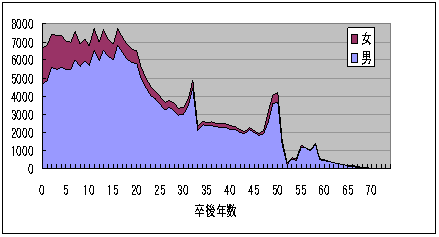 |
| 3師調査 2002 |
診療科別女性医師割合
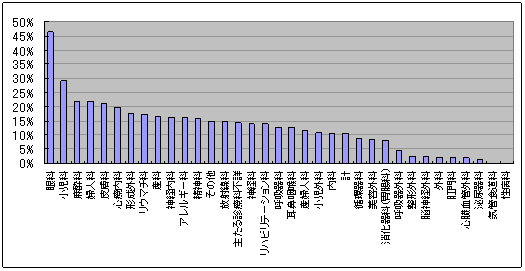 |
| 3師調査 |
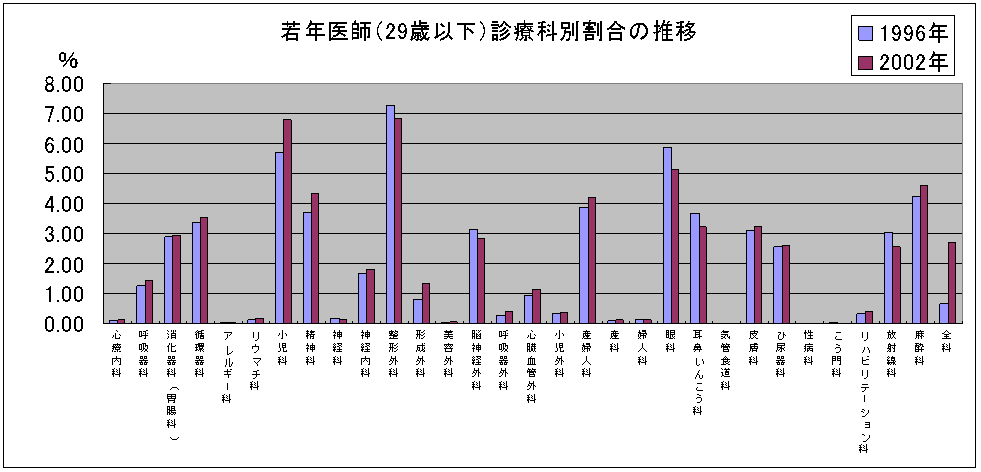
診療科のばらつき
若年医師専門科割合の推移
29歳まで
1996年と2002年
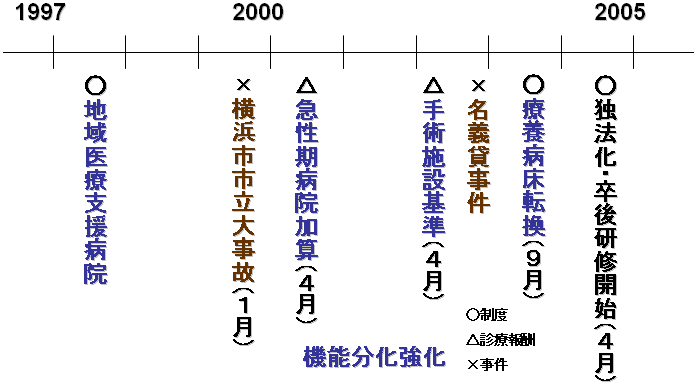
機能分化と集約
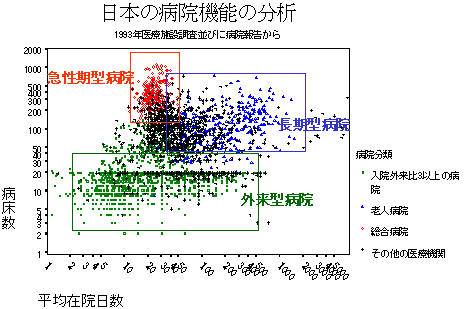
| 日本病院進化論 | |
| 病床規模 | 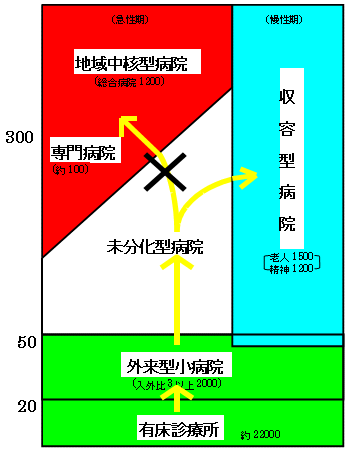 |
| 在院日数 |
| 歴史経緯 |
 |
まとめ
最近新たに起きたこと
|
第5部
これからの
需要と供給
24歳人口対割合
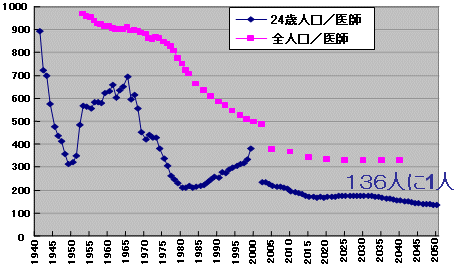 |
| 人口動態統計・人口将来推計・3師調査 |
論調変化の理由は
日本にも当てはまるか?
| 1) | 需要側の変化 | 日本 |
| ・高齢化 | ○ | |
| ・疾病転換による必要サービスの変化 | ◎ | |
| 2) | 供給側の変化 | |
| ・女医の増加の影響 | △ | |
| ・若年医師増加の影響 | ○ | |
| ・高齢医師の早期退職 | ○ | |
| ・労働基準法の厳格化の影響 | ? | |
| ・外国人医師の流入の倫理的批判 | × |
Skill Mix 関連
柔軟な雇用体系
| ・ | ベルギー、デンマーク、オランダ、英国、スウェーデンなどで、公的医療・社会サービスで働く労働者の40%以上がパートタイムである。(European Observatory on Health Systems and Policies, 2004) |
|
||||||
| (Buchan and Dovlo 2004) |
Skill Mix とは?
| ・ | 役割の変化
|
||||||||
| ・ | サービス間のインターフェースの変化
|
| Sibbald, B., Shen, J. and McBride, A.(2004) Changing the skill-mix of the health care workforce, Journal of Health Services Research and Policy, 9(1): 28-38. |
| Skill Mix: 具体例 |
|
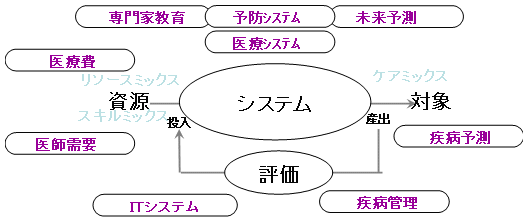
医療システム設計
全体を総合的に考える必要
| 日本病院機能分化論 | |
| 病床規模 | 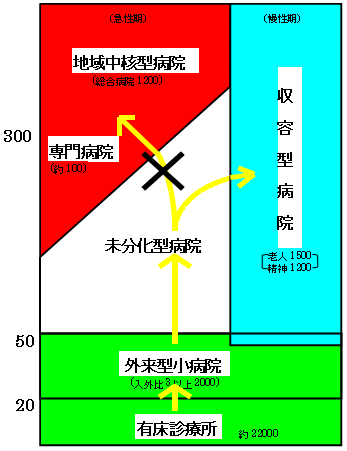 |
| 在院日数 |
現状総括
| 1. | 総体として医師は充足傾向 |
| 2. | ここ10年位に病院、診療所、地域で偏在が発生 |
| 3. | 特に大病院への重症患者の集中による負担増加が著明 |
| 4. | その背景には病院機能の分化と強化、それらの政策誘導が存在 |
| 5. | その他大学院、高齢医師の退職、若年者診療選択の志向、女性医師増等が存在 |
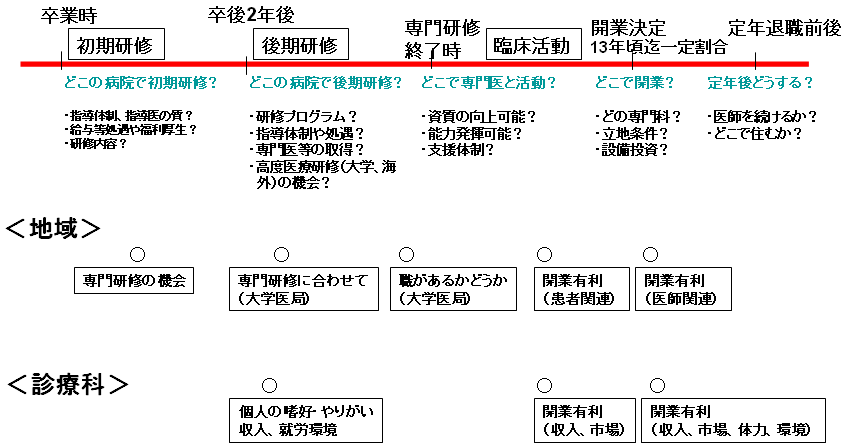
政策課題
| 1. | 病院医、国際標準より少ない、医師生産性が低い? |
| 2. | 医学部定員増による解決は効果が遅く、即効のある解決、例えば医師就業場所の移動、他職種の協力によるスキルミックスが必要 |
| 3. | 医療システム全体で不足に対応する必要有 |
| 4. | 医療のアクセスと質のバランス |
| 国立保健医療科学院 政策化学部 長谷川 敏彦 2005年10月28日 |
| I. | 以前の検討委員会(過去3回の検討委員会の結論は将来の医師過剰) |
| 1. | 結論と現状の分析 |
| 2. | 着実に増加する医師数 |
| 3. | 着実に減少する無医村 |
| II. | 需給の動向 |
| 1. | 供給の動向 |
| ・ | 外来患者は横這い 中高年者で1996年以降人口当たり減少 |
| ・ | 医師一人当たりの患者数は、診療所、外来共に減少 |
| 2. | 需要の動向 |
| ・ | 退院数は病院で上昇、一般診療所で横這いないし微減 |
| ・ | 医師1人当たりの患者数は、病院で1980年代以上年間が80で一定 1999年頃より増加をみるも、2002年、2003年と減少傾向 |
| 3. | 地域診療科 |
| ・ | 医師1人当たり患者数は入院で収容可は横這い、外来では減少傾向 |
| ・ | 47都道府県、人口当たり指数の格差は1975年以降減少 |
| 4. | 近年広がる不足感 |
| ・ | 医局アンケート調査では90年代後半より医師過剰感は激減 |
| ・ | 多数の学会で不足感 |
| III. | 不足の現状分析 |
| 1. | 外来と退院 |
| ・ | 外来患者は病院、診療所共に減少 |
| ・ | 問題は病院の入院(退院患者) |
| ・ | 大阪府勤務医師がデータ 90%の医師が超勤 |
| 2. | 退院患者の変化 |
| ・ | 高齢者の増加 |
| ・ | 手術の増加 |
| ・ | 増加する麻酔、特に大規模病院で |
| 3. | 病院 |
| 1) | 全病院傾向 |
| ・ | 病院当たり医師数着実に増加 |
| ・ | 医師当たりの退院患者数は90年代増加するも近年横這い |
| 2) | 病床規模別分析 |
| ・ | 中小一般病院では90年代半ばに病床当たり医師数増加 |
| ・ | 医師当たり退院患者は中小一般病院で減少、大病院で最近増加 |
| 3) | 生産性分析 |
| ・ | 中小一般病院では多様 |
| ・ | 大病院は逆U字カーブ、規模の顕在を示唆 |
| 4) | 国際比較 |
| ・ | 全医師当たり外来患者は日本世界一 |
| ・ | 全医師当たり退院患者は日本下位、しかし平均に近い |
| ・ | 独米英では病床当たりの死、医師当たりの退院数少ない |
| IV. | 近年急激不足の背景 |
| ・ | 問題は病院の入院(退院患者) |
| ・ | 大阪府勤務医師がデータ 90%の医師が超勤 |
| 1. | 大学院生増加 |
| ・ | 1990年から2002年に7006人増 |
| 2. | 高齢医師の退職 |
| ・ | 軍医層の退職、その間実増が8000人から4000人に |
| 3. | 女性医師 |
| ・ | 診療所に移動の傾向 |
| 4. | 診療科 |
| ・ | 小児科、精神科、産婦人科、麻酔科で若年層減少 |
| 5. | 病院機能分化と集約 |
| ・ | 最近の事件と政策誘導 |
| V. | 総括 |
| 1. | 現状分析まとめ |
| 1) | 総体として医師は充足傾向 |
| 2) | ここ10年間位に病院、診療所、地域で偏在が発生 |
| 3) | 特に大病院への重症患者の集中による負担増が著明 |
| 4) | その背景には病院機能の分化と強化、それらの政策誘導が存在 |
| 5) | その他大学院、高齢者の退職、若年者診療選択の志向、女性医師増等が存在 |
| 2. | 政策課題 |
| 1) | 病院医、国際標準より少ない |
| 2) | 医学部定員増による解決は効果が遅く、即効性のある解決、例えば医師就業場所の移動、他職種の協力によるスキルミックスが必要 |
| 3) | 医療システム全体で不足に対応する必要有 |
| 国立保健医療科学院 政策化学部 長谷川 敏彦 2005年10月28日 |
| 1. | これまでの医師需給モデル
|
| 2. | 新しいモデル
|
| 3. | 医師勤務タイムスタディの重要性
|
| 1 | 目的 厚生労働省では平成17年2月25日に「医師の需給に関する検討会」を立ち上げた。この検討会は、平成17年度中を目途に医師需給に関する報告書を提出し、医師の適正な供給と配置について国としての方向を導くこととしている。ここでの検討に必要な基本的情報を収集分析し、現場の状況を反映した議論を行うため、医療機関における医師の勤務状況に関する調査を行うこととした。 なお本調査は17年度厚生労働科学研究「日本の医師需給の実証的調査研究」の一環である。 |
| 2 | 調査内容 医療機関に勤務する医師について、性・年齢・診療科目別に診療等に要する労働時間および労働量(患者数等)を把握する。 |
| 3 | 対象
|
| 4 | 調査期間(祝祭日を含まない11〜12月の1週間) 11月28日から12月4日を予定 |
| 5 | 方法:
|
| 6 | 配布および回収方法
|
・(PDF:18KB)
・(PDF:16KB)