| 参考資料 |
経済財政運営と構造改革に関する基本方針2005
(平成17年6月21日閣議決定)
(抜粋)
|
3.持続的な社会保障制度の構築
(社会保障の一体的見直し)
「基本方針2004」を踏まえ、引き続き社会保障の一体的見直しを推進するとともに、年金についても平成16年度改革において明記された道筋に沿って引き続き改革を進める。
(持続可能性を確保するための過大な伸びの抑制策)
超高齢社会にあっては、社会保障制度が持続可能であることは国民生活にとって不可欠なことであり、社会保障給付費を今後考える上で「国民の安心」、「持続可能性」という観点は最重要である。そのためには、日本の経済規模とその動向に留意しなければならないと同時に、過大・不必要な伸びを具体的に厳しく抑制しなければならない。
この観点から、以下の取組を行う。
| (1) | 社会保障給付費の伸びについて、特に伸びの著しい医療を念頭に、医療費適正化の実質的な成果を目指す政策目標を設定し、定期的にその達成状況をあらゆる観点から検証した上で、達成のための必要な措置を講ずることとする。上記目標については、国民が受容しうる負担水準、人口高齢化、地域での取組、医療の特性等を踏まえ、具体的な措置の内容とあわせて平成17年中に結論を得る。その上で、平成18年度医療制度改革を断行する。 |
| (2) | 上記目標を達成するために、これまでの施策の効果を検証しつつ、総合的に直ちに取り組む。 |
| (3) | 平成18年度の医療制度改革においては、保険給付の内容について、相当性・妥当性などの観点から幅広く検討を行う。また、診療報酬・薬価改定は、近年の賃金・物価の動向や経済・財政とのバランス等を踏まえ検討する。 |
また、医療制度改革については、「基本方針2001」以降閣議決定された事項について、その完全実施の工程を策定し、取り組む。
| 1 | 「今後の経済財政運営及び経済社会の構造改革に関する基本方針」(平成13年6月26日閣議決定) |
| 2 | 「医療保険制度体系及び診療報酬体系に関する基本方針」(平成15年3月28日閣議決定) |
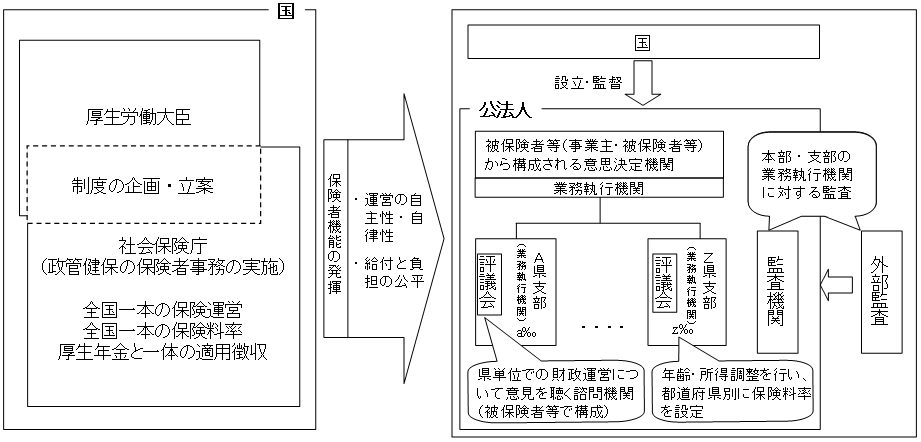
(社会保険庁改革)
社会保険庁改革について、以下の対応を行う。
| (1) | 現行の社会保険庁を存続することなく、政管健保については、その運営を国から切り離し、全国単位の公法人を設立する方向とし、公的年金については、組織、機能等について抜本的に改革を行った新たな政府組織による運営とする。 |
| (2) | 具体的には、市場化テストの実施等外部委託の拡大による大幅な人員削減、民間企業的な人事・処遇の導入、地方組織の抜本的見直し、意思決定の場や監査部門への外部専門家の参画や外部民間による監査を実現する。 |
| (3) | 新組織の名称・法令上の位置付け等、より具体的な姿を平成17年中に決定し、関連法案を次期通常国会に提出するとともに、新組織の発足後も、収納率等の状況を総合的に評価し、組織形態を含め全般を見直しながら、継続的に改革を進める。 |
(中医協改革)
中央社会保険医療協議会(以下「中医協」という。)について、「中医協の在り方に関する有識者会議」の議論を踏まえ、以下の方向を始めとする改革を行う。
| (1) | 公益機能を強化し、病院等多様な医療関係者の意見を審議に反映させるため、公益委員の人数など委員構成を見直す。 |
| (2) | 診療報酬改定に係る基本的な医療政策の審議は厚生労働大臣の下における他の諮問機関にゆだねた上で、中医協はこの基本的な医療政策や内閣において決められた改定率を前提として個別診療報酬点数の改正案を審議することとし、その機能・役割を明確化する。 |
| (3) | 診療報酬改定の結果を検証する機能を公益委員に担わせる。 |
(健康・介護予防等の推進)
「基本方針2004」に基づき、「健康寿命」の延伸を目指し、「健康フロンティア戦略」の本格化、がん対策・ライフサイエンス研究の推進を図る。また、治験環境の充実、承認審査の迅速化など医薬品・医療機器産業の国際競争力の強化を図るとともに、後発医薬品市場の育成を図る。
第2条第2項の規定に基づく基本方針
(医療保険制度体系及び診療報酬体系に関する基本方針について)
(平成15年3月28日閣議決定)
| 第1 | はじめに |
昨年7月に成立した健康保険法等の一部を改正する法律(平成14年法律第102号。以下「改正法」という。)附則第2条第2項において、政府は、
| (1) | 保険者の統合及び再編を含む医療保険制度の体系の在り方 |
| (2) | 新しい高齢者医療制度の創設 |
| (3) | 診療報酬の体系の見直し |
に関する基本方針を平成14年度中に策定することとされたところである。
この「基本方針」は、医療保険制度体系及び診療報酬体系に関する今後の改革の基本的な方向を示すものであり、政府としては、この「基本方針」に基づき、今後、具体的な改革の内容を検討していくこととする。
| 第2 | 医療保険制度体系 |
| 1 | 基本的な考え方 |
| (1) | 安定的で持続可能な医療保険制度の構築 人口構成、就業構造等の構造変化に柔軟に対応し、経済・財政とも均衡のとれた、安定的で持続可能な医療保険制度を構築し、将来にわたり国民皆保険制度を堅持する。 |
| (2) | 給付の平等・負担の公平 保険者の自立性・自主性を尊重した上で、医療保険制度を通じた給付の平等、負担の公平を図り、医療保険制度の一元化を目指す。 |
| (3) | 良質かつ効率的な医療の確保 保険者、医療機関、地方公共団体等の関係者が連携して、地域の住民に対して質の高い効率的な医療を提供できるような取組を推進する。 |
| 2 | 保険者の再編・統合 |
| (1) | 基本的な方向 被用者保険、国保それぞれについて、各保険者の歴史的経緯や実績を十分尊重しながら、保険者の財政基盤の安定を図るとともに、保険者としての機能を発揮しやすくするため、再編・統合を推進する。 再編・統合を進めるに当たっては、
を考慮し、都道府県単位を軸とした保険運営について検討する。 |
| (2) | 具体的な方向 |
| (1) | 保険者ごとの再編・統合の方向
|
||||||
| (2) | 地域における取組
|
| 3 | 高齢者医療制度 |
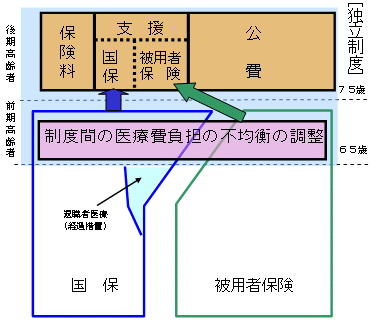
| (1) | 基本的な方向 個人の自立を基本とした社会連帯による相互扶助の仕組みである社会保険方式を維持する。 年金制度の支給開始年齢や介護保険制度の対象年齢との整合性を考慮し、また、一人当たり医療費が高く、国保、被用者保険の制度間で偏在の大きいことから、65歳以上の者を対象とし、75歳以上の後期高齢者と65歳以上75歳未満の前期高齢者のそれぞれの特性に応じた新たな制度とする。 これに伴い、老人保健制度及び退職者医療制度は廃止し、医療保険給付全体における公費の割合を維持しつつ、世代間・保険者間の保険料負担の公平化及び制度運営に責任を有する主体の明確化を図る。 現役世代の負担が過重なものとならないよう、増大する高齢者の医療費の適正化を図る。 この方向に沿った(2)のような制度の骨格を基本とし、今後、これを軸として検討を更に深める。 |
| (2) | 具体的な方向 後期高齢者については、加入者の保険料、国保及び被用者保険からの支援並びに公費により賄う新たな制度に加入する。 新たな制度の保険者については、後期高齢者の地域を基盤とした生活実態や安定的な保険運営の確保、保険者の再編・統合の進展の状況等を考慮する。 なお、国保及び被用者保険からの支援については、別建ての社会連帯的な保険料により賄う。 前期高齢者については、国保又は被用者保険に加入することとするが、制度間の前期高齢者の偏在による医療費負担の不均衡を調整し、制度の安定性と公平性を確保する。その際、給付の在り方等についても検討する。 高齢者については、現役世代との均衡を考慮した適切な保険料負担を求める。 後期高齢者に公費を重点化するという改正法の考え方を維持する。 高齢者について、医療給付と介護給付が適切かつ効率的に提供されるようにするとともに、自己負担の合算額が著しく高額になる場合の負担の軽減を図る仕組みを設ける。 高齢者の一人当たり医療費が現役世代と均衡のとれたものとなるよう、国、都道府県、地域の関係者等の取組を一層推進するとともに、保健、医療、介護等の連携による各サービスの効率化等を進め、医療費の適正化を図る。 |
| 第3 | 診療報酬体系 |
| 1 | 基本的な考え方 |
診療報酬体系については、少子高齢化の進展や疾病構造の変化、医療技術の進歩等を踏まえ、社会保障として必要かつ十分な医療を確保しつつ、患者の視点から質が高く最適の医療が効率的に提供されるよう、必要な見直しを進める。
その際、診療報酬の評価に係る基準・尺度の明確化を図り、国民に分かりやすい体系とする。
| 2 | 基本的な方向 |
診療報酬体系については、(1)医療技術の適正な評価(ドクターフィー的要素)、(2)医療機関のコストや機能等を適切に反映した総合的な評価(ホスピタルフィー的要素)、(3)患者の視点の重視等の基本的な考え方に立って見直しを進める。
| 3 | 具体的な方向 |
| (1) | 医療技術の適正な評価 医療技術については、出来高払いを基本とし、医療従事者の専門性やチーム医療にも配慮しつつ、難易度、時間、技術力等を踏まえた評価を進める。そのために必要な調査・分析を進める。 高脂血症、高血圧、糖尿病等の生活習慣病等の重症化予防を重視する観点から、栄養・生活指導、重症化予防等の評価を進める。 医療技術の進歩や治療結果等を踏まえ、新規技術の適切な導入等が図られるよう、医療技術の評価、再評価を進める。 |
| (2) | 医療機関のコスト等の適切な反映 入院医療について必要な人員配置を確保しつつ、医療機関の運営や施設に関するコスト等に関する調査・分析を進め、疾病の特性や重症度、看護の必要度等を反映した評価を進めるとともに、医療機関等の機能の適正な評価を進める。 |
| (1) | 疾病の特性等に応じた評価 急性期入院医療については、平成15年度より特定機能病院について包括評価を実施する。また、その影響を検証しつつ、出来高払いとの適切な組合せの下に、疾病の特性及び重症度を反映した包括評価の実施に向けて検討を進める。 慢性期入院医療については、病態、日常生活動作能力(ADL)、看護の必要度等に応じた包括評価を進めるとともに、介護保険との役割分担の明確化を図る。 回復期リハビリテーション、救急医療、小児医療、精神医療、在宅医療、終末期医療等について、医療の特性、患者の心身の特性、生活の質の重視等を踏まえた適切な評価を進める。 |
| (2) | 医療機関等の機能に応じた評価 入院医療については、臨床研修機能、専門的医療、地域医療支援機能等の医療機関の機能及び入院期間等に着目した評価を進める。 外来医療については、大病院における専門的な診療機能や紹介・逆紹介機能等を重視した評価を行うとともに、診療所及び中小病院等における初期診療、かかりつけ医・かかりつけ歯科医・かかりつけ薬剤師の機能、訪問看護、在宅医療等のプライマリケア機能等を重視した見直しを進める。 |
| (3) | 患者の視点の重視 |
| (1) | 情報提供の推進 医療機関の施設基準や機能等に関する情報、診療・看護計画等の情報の提供を進める。 |
| (2) | 患者による選択の重視 患者ニーズの多様化や医療技術の高度化を踏まえ、特定療養費制度の見直しを行う等患者の選択によるサービスの拡充を図る。 |
| (4) | その他 |
| (1) | 歯科診療報酬 上記のほか、口腔(くう)機能の維持・増進の観点から、歯科診療所と病院歯科における機能や連携に応じた評価、う蝕(しょく)や歯周疾患等の重症化予防、地域医療との連携を重視した在宅歯科医療等の評価を進める。 |
| (2) | 調剤報酬 上記のほか、医薬品の適正使用の観点から、情報提供や患者の服薬管理の適正な推進等保険薬局の役割を踏まえた評価を進める。 |
| (3) | 薬価・医療材料価格制度等 薬価算定ルールの見直しについて検討を行う。 画期的新薬について適切な評価を推進するとともに、後発品の使用促進のための環境整備を図る。 医薬品等に係る保険適用及び負担の在り方について検討を行う。 医療材料価格について、引き続き、内外価格差の是正を進める。 医薬品、医療材料、検査等について、市場実勢価格を踏まえた適正な評価を進める。 |
| 第4 | 改革の手順・時期 |
この基本方針に基づく医療保険制度体系に関する改革については、平成20年度に向けて実現を目指す。法律改正を伴わずに実施可能なものについては逐次実施に移すものとし、法律改正を伴うものについては、概ね2年後を目途に順次制度改正に着手する。
診療報酬体系に関する改革については、次期診療報酬改定より、逐次、実施を図る。
この基本方針に基づく検討に当たっては、社会経済情勢の変化、医療保険及び国・地方の財政状況の推移等を十分に勘案するとともに、地方公共団体、保険者、医療関係者等を含め広く国民の意見を聴いた上で具体的な内容をとりまとめるものとする。
また、医療保険制度の改革に当たっては、年金制度、介護保険制度等の関連する社会保障制度の改革や政府の経済財政運営の方針との整合性を確保するとともに、その実施に当たっては、現行制度から新制度への円滑な移行がなされるよう十分に配慮するものとする。
この基本方針のほか、先般の改正法附則第2条に規定されている医療及び医療に要する費用に関する情報の収集、分析等の体制の整備、保険給付の内容及び範囲の在り方等の課題についても引き続き検討を行い、医療制度の改革を総合的に推進するものとする。
| 医療費の動向 |
|
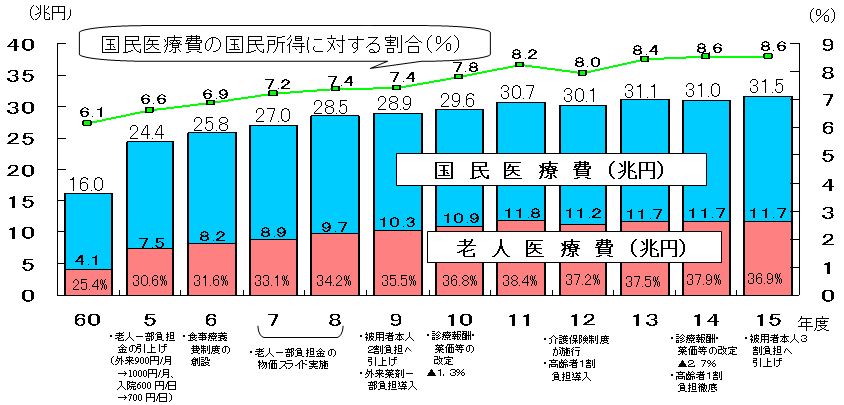
国民医療費等の対前年度伸び率(%)
|
| 注: | 国民所得は、内閣府発表の国民経済計算(2004年12月発表)による |

|
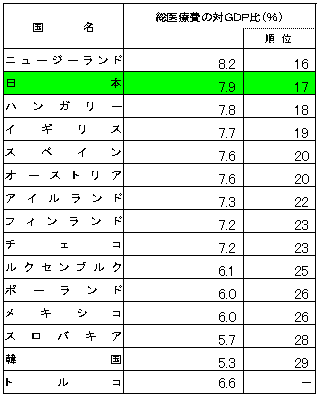
|
||||||
出典:OECD「HEALTH DATA 2005」
|
|||||||
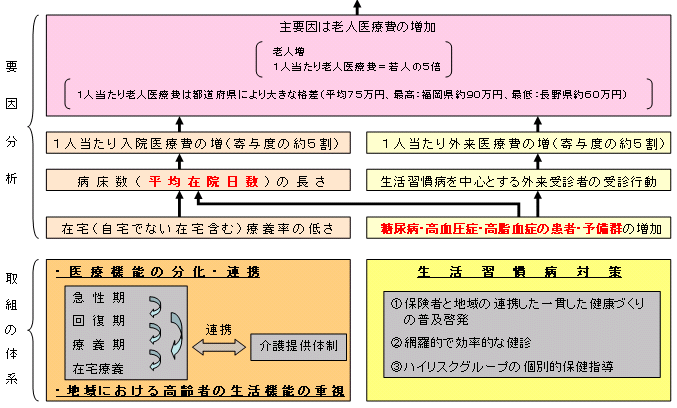
| 医療費増加の構図 |
|
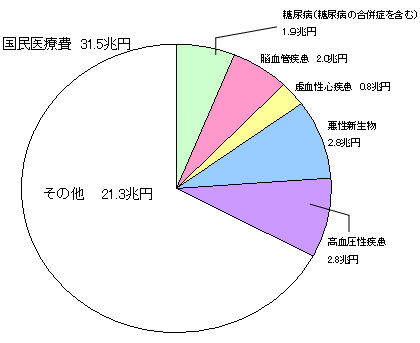
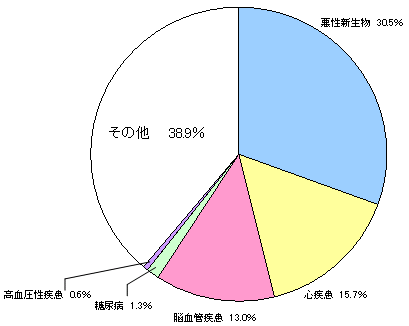
| 生活習慣病は、国民医療費の約3割を占め、死亡数割合では約6割を占める。 |
| 医療費(平成15年度) | 死因別死亡割合(平成15年) | ||||
| 生活習慣病・・・10.2兆円 | 生活習慣病・・・61.1% | ||||
|
|
||||
|
|
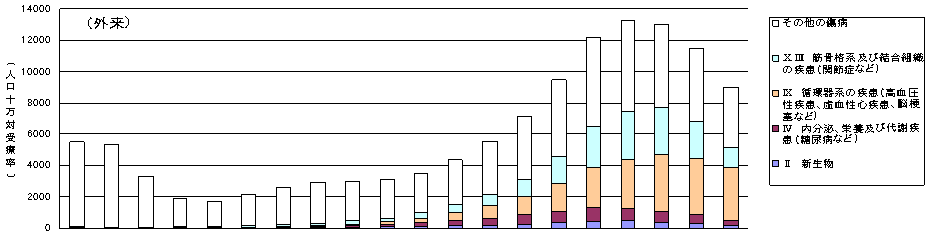
|
||
|
||
|
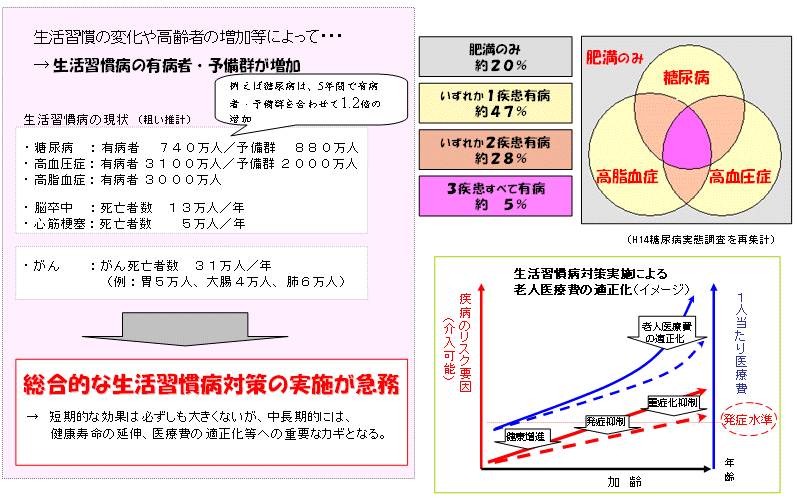
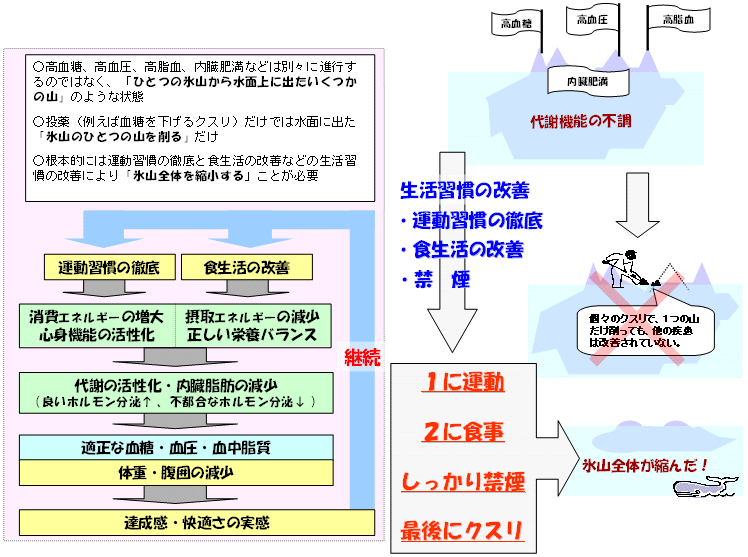
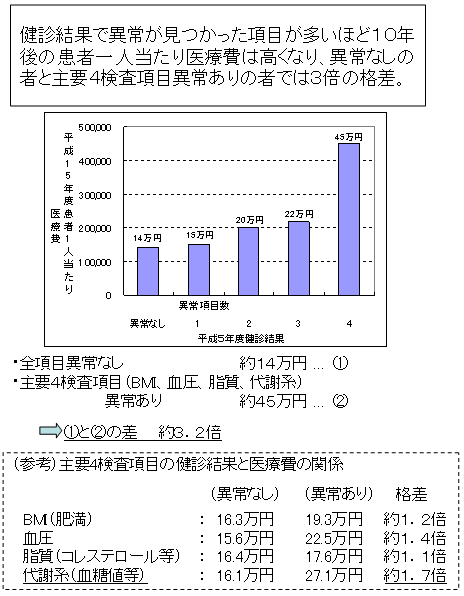
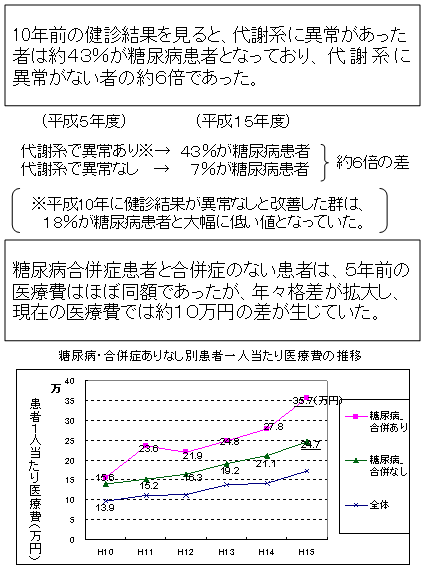
| 生活習慣病の現状 |
|
||
|
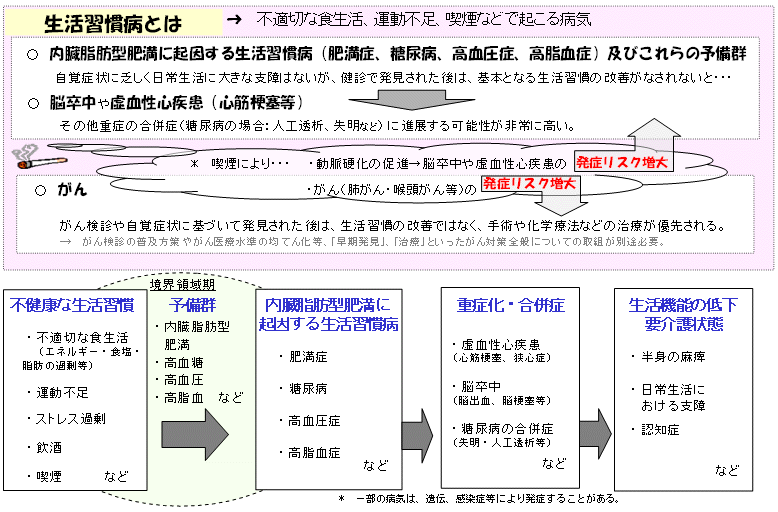
| ○ | 「不健康な生活習慣」の継続により、「予備群(境界領域期)」→「内臓脂肪型肥満に起因する生活習慣病」→「重症化・合併症」→「生活機能の低下・要介護状態」へと段階的に進行していく。 |
| ○ | どの段階でも、生活習慣を改善することで進行を抑えることができる。 |
| ○ | とりわけ、境界領域期での生活習慣の改善が、生涯にわたって生活の質(QOL)を維持する上で重要である。 |
|
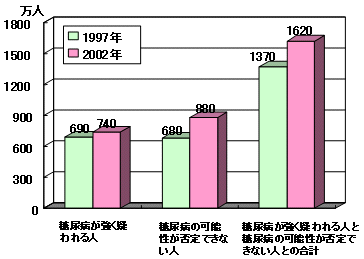
| (1)糖尿病有病者数 | (2)慢性透析患者数 |
|
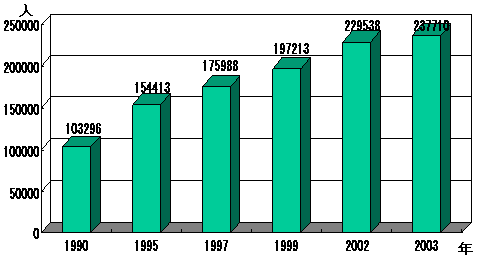 |
| 出典)厚生労働省「糖尿病実態調査」 | 出典)日本透析医学会「わが国の慢性透析療法の現況」 |
| (3)糖尿病医療費 | |
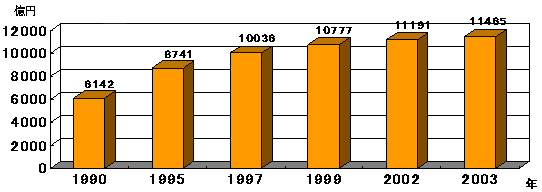 |
|
| 出典)厚生労働省「国民医療費」 |
|
|
||
|
|
||
|
| 生活習慣病対策の現状と今後の方向 |
|
|
|
|||||||||||||||||||||||||||||||||||||||||||||
| 1 | 趣旨 生活習慣病は、今や健康長寿の最大の阻害要因となるだけでなく、国民医療費にも大きな影響を与えている。 その多くは、不健全な生活の積み重ねによって内臓脂肪型肥満となり、これが原因となって引き起こされるものであるが、これは、個人が日常生活の中での適度な運動、バランスのとれた食生活、禁煙を実践することによって、予防をすることができるものである。 また、こうしたよい生活習慣の積み重ねは高齢期においても、できる限り元気に過ごすという「介護予防」にもつながるものであり、運動器の機能向上や低栄養状態の改善などを通じた生活機能の維持・向上にも資するものである。 このため、今後は運動習慣の定着、食生活の改善、そして禁煙を柱とする「生活習慣病予防」及び「介護予防」の取組が、食育とも連携しながら地域及び職域等において活発に展開されることにより、健やかな生活習慣は気持ちがいいことを一人一人が実感し、国民の生活文化として定着することを目指す国民運動を展開していく必要がある。 そこで、各界各層の幅広い理解と協力を得ながら、“健やか生活習慣国民運動”を展開していくための方策を検討するため、広く関係者の参画を得て、健やか生活習慣国民運動推進会議(仮称)を設置する。 そのため、まず、所要の準備会議を設置する。 |
| 2 | 今後の進め方(案) |
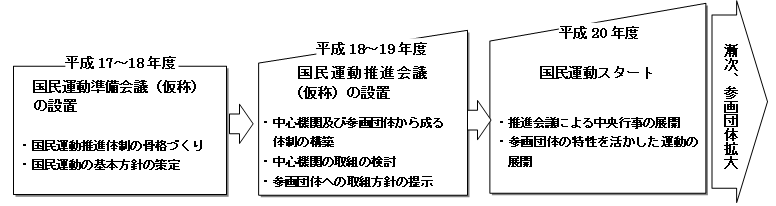

|
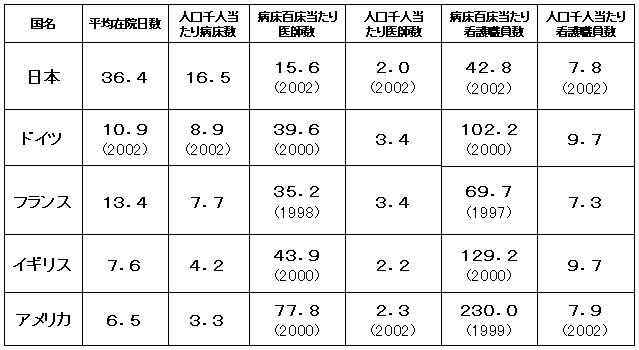
| (出典) | 病床百床当たり医師数、病床百床当たり看護職員数:「OECD Health Data 2002」 平均在院日数、人口千人当たり病床数、人口千人当たり医師数、人口千人当たり看護職員数:「OECD Health Data 2005」 |
| 平成16年10月1日現在 |
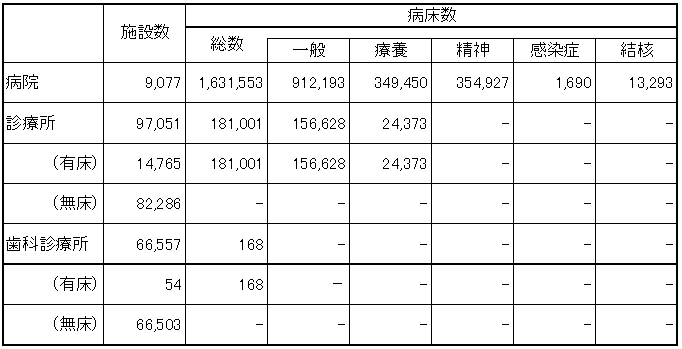 |
| 資料:『平成16年医療施設動態調査・病院報告』 |
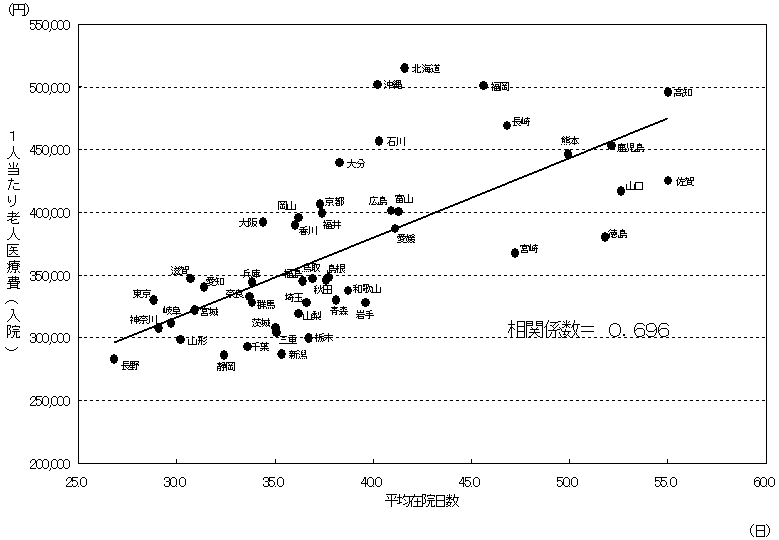
| 1人当たり老人医療費の診療種別内訳(全国平均との差) 〜平成15年度〜 |
|
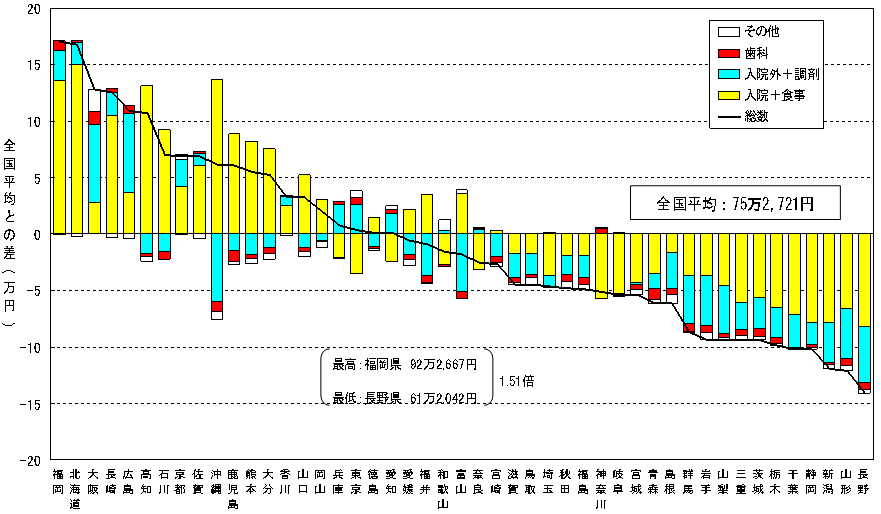
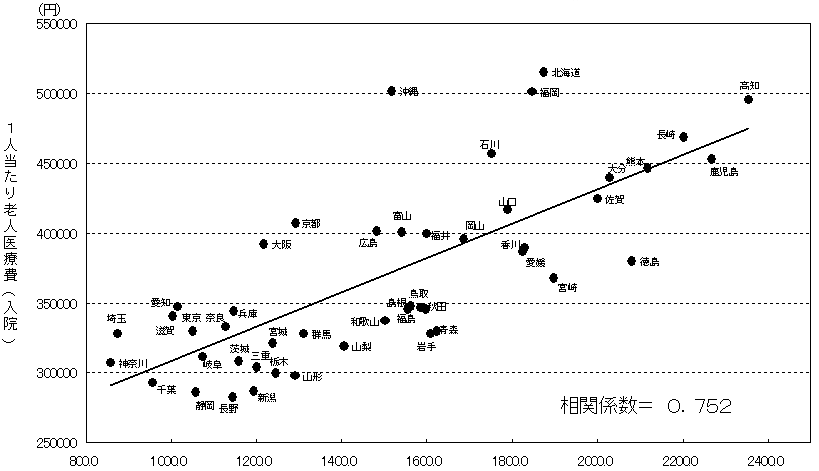 人口10万対病床数(介護療養型医療施設を除く) |
|
| 資料出所 | : | 保険局調査課調べ(厚生労働省大臣官房統計情報部「平成15年病院報告」、厚生労働省保険局「老人医療事業年報」(平成15年度)より作成) |
|
|
|||
|

|
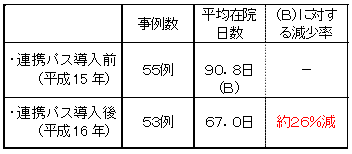 |
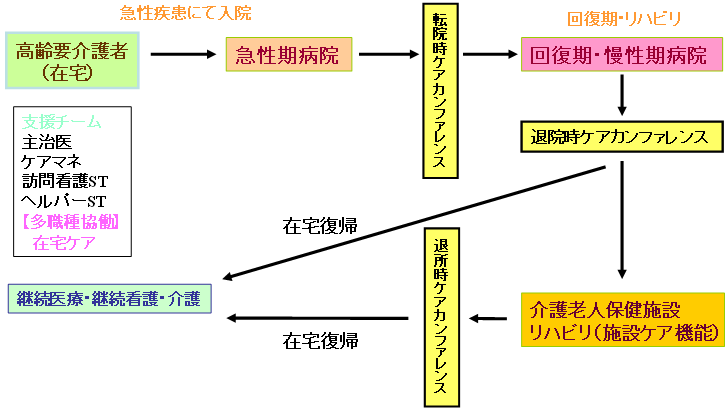
| 医療と介護の機能分担・連携について(尾道市の例) |
高齢の長期フォローアップとケアカンファレンスの継続
主治医とケアマネジャーがケアカンファレンスに参加
|
| (注)尾道市医師会作成資料を基に厚生労働省にて作成 |
| 医療計画制度の見直し等による地域の医療機能の分化・連携の推進 |
|
|
|
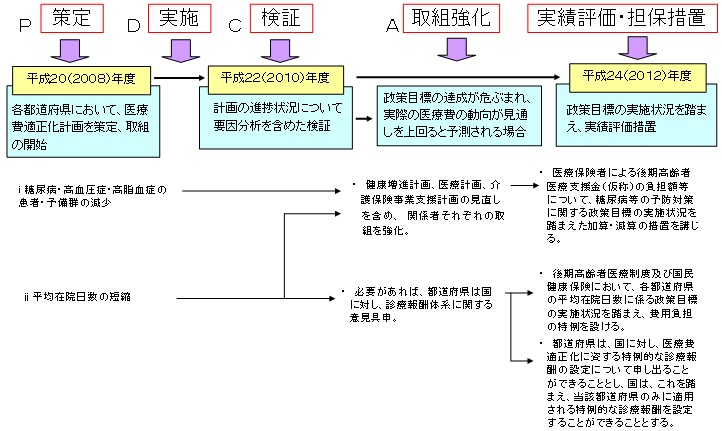
| 都道府県医療費適正化計画の骨格(イメージ) |
| ※ | 最初の計画期間は平成20(2008)年度〜平成24(2012)年度 |

| 都道府県医療費適正化計画の策定、実施、検証、取組強化の流れ |
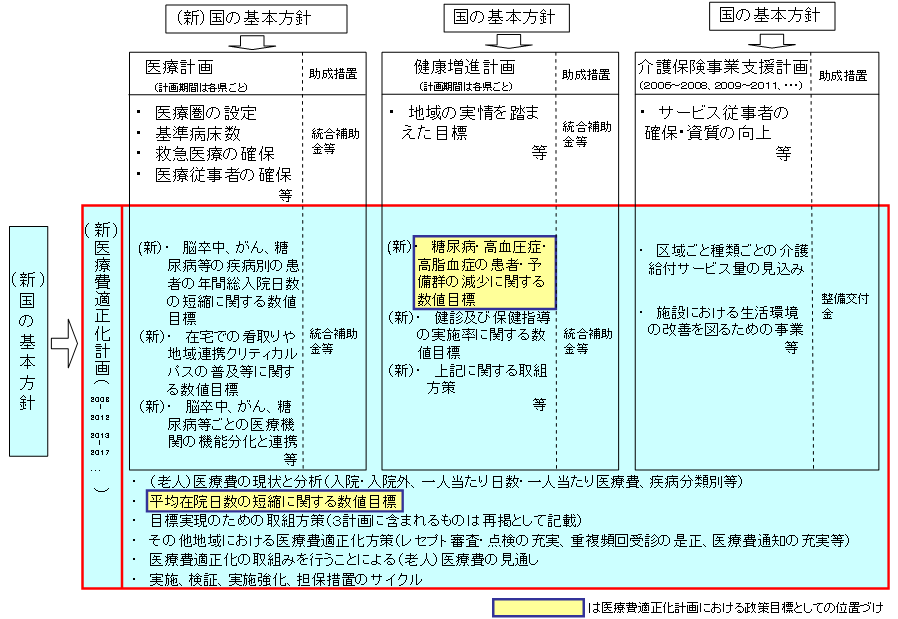
| 関係当事者全員参加による医療費適正化 |
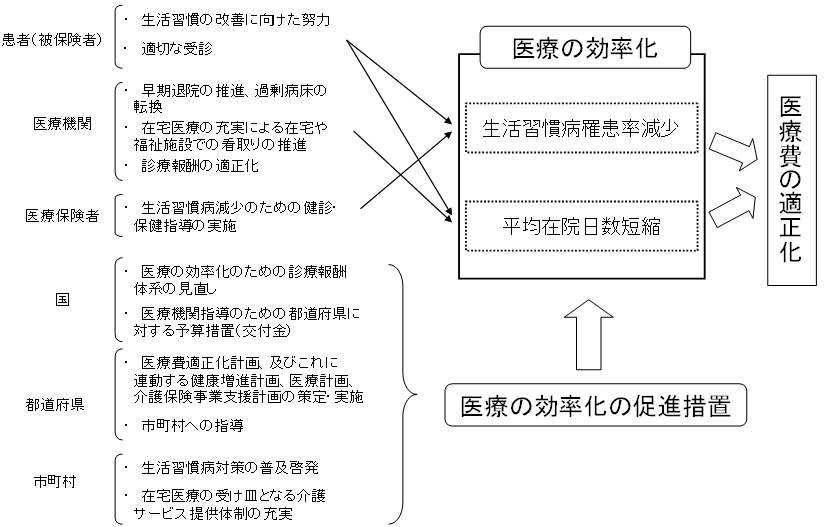
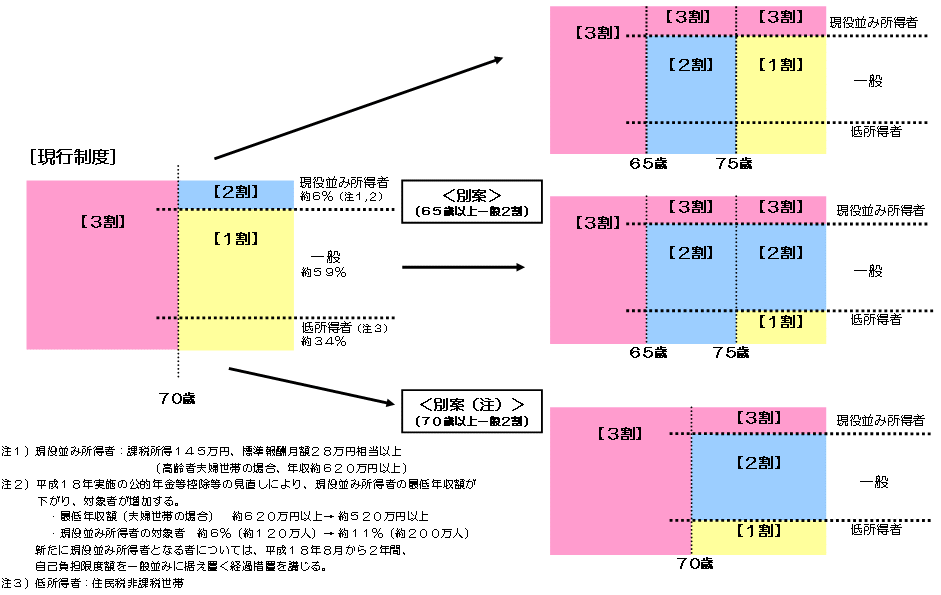
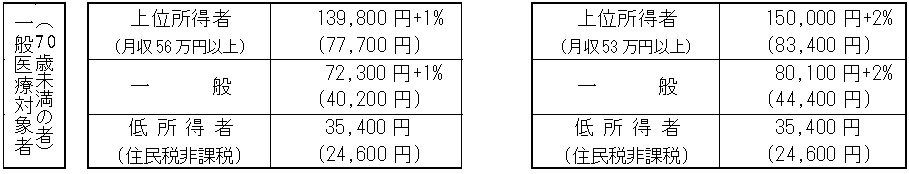
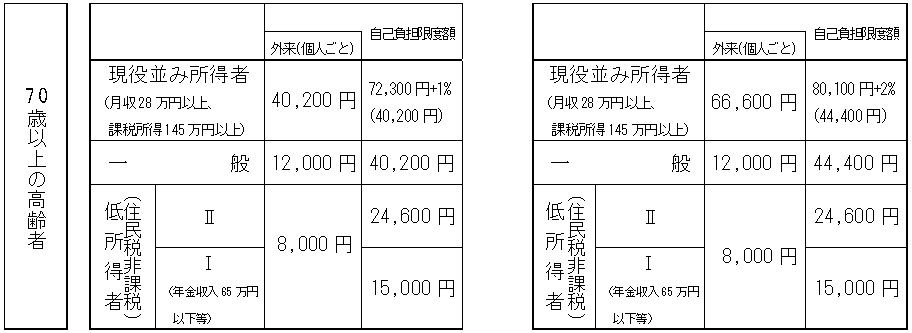
| 高齢者の患者負担 |
【改正後】
|
|
||||
|
|
||||
|
|
| |||
| ※ | 新たに負担を求める部分に係る自己負担額については、具体的な制度設計のあり方等を踏まえて変更があり得る |
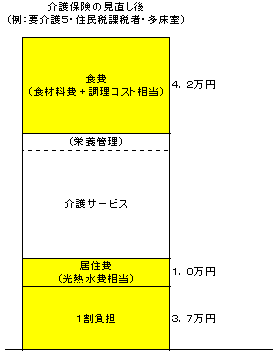
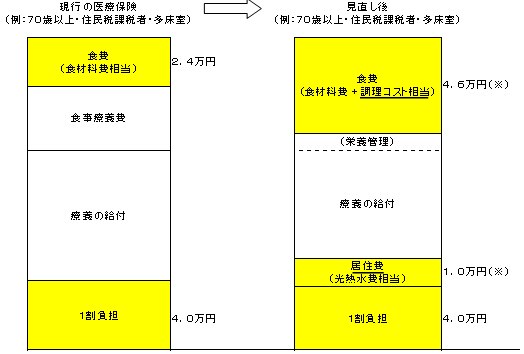
| 【現行】 | 【見直し案】 |
|
|
 |
|
|
|
|||
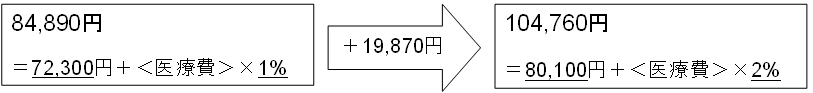
| <現行> | <見直し後> | ||

|
|||
| |||
| <現行> | <見直し後> | ||
|
|||
| |||
| <現行> | <見直し後> | ||

|
|||
|
|||
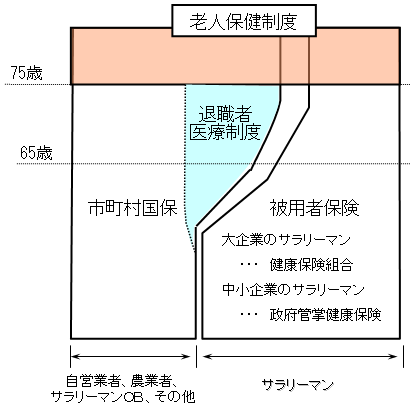
| 現行の医療保険制度の基本構造 |
|
|
| 医療保険制度の加入者数(平成15年度) |
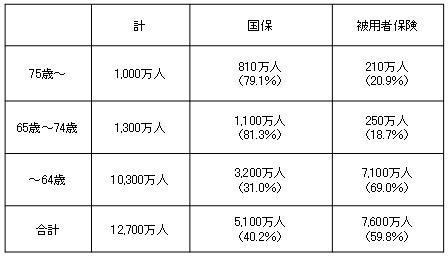
|
| 国民健康保険(市町村)・政府管掌健康保険・組合管掌健康保険の比較 |
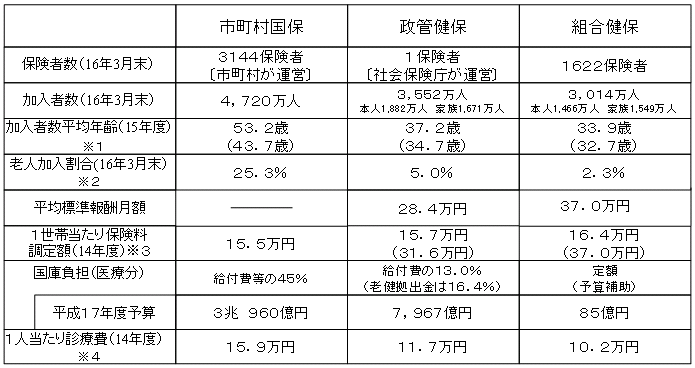
| ※1 | ( )内は70歳以上の者を除いた場合。 |
| ※2 | 65歳以上の寝たきり老人を含む |
| ※3 | 政管健保、組合健保は一被保険者当たり。( )内は事業主負担分を含む。 |
| ※4 | 老人保健対象者を(国保は退職被保険者等も)除いた数値である。 |
| 市町村国保の財政状況 |
○ 国民健康保険の財政状況(一般被保険者)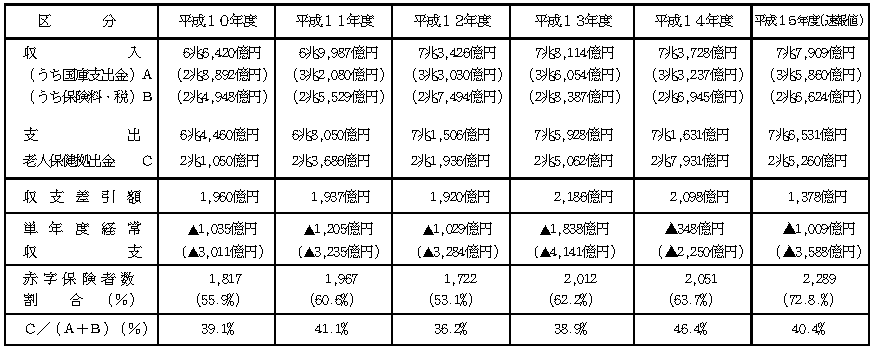
|
| 注)1 | 「単年度経常収支」は単年度の財政状況をより的確に把握するため、収入から基金繰入金及び繰越金を除き、更に当該年度の国庫支出金精算額を加えたもので、( )書は、「単年度経常収支」から一般会計繰入金(法定外)のうち、赤字補填額を除いたものである。 なお、平成14年度分より支出から基金積立金、前年度繰上充用金を除いている。 |
| 2 | 平成10年度以降の「老人保健拠出金」の額は、退職被保険者の老人保健拠出金に係る退職者医療制度の負担額(退職被保険者の老人保健拠出金の2分の1。平成10年7月実施。)を控除した額である。 |
| 3 | 「赤字保険者数」は、単年度経常収支における保険者数である。 |
| 4 | 平成14年度分は、会計年度所属区分の見直しに伴い、平成14年4月診療分から平成15年2月診療分までの11か月分となっている。 |
| 政管健保の財政収支の変遷 |
|
(単位:億円)
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 健保組合の財政状況 |
|
(単位:億円)
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 市町村国保財政の現状 |
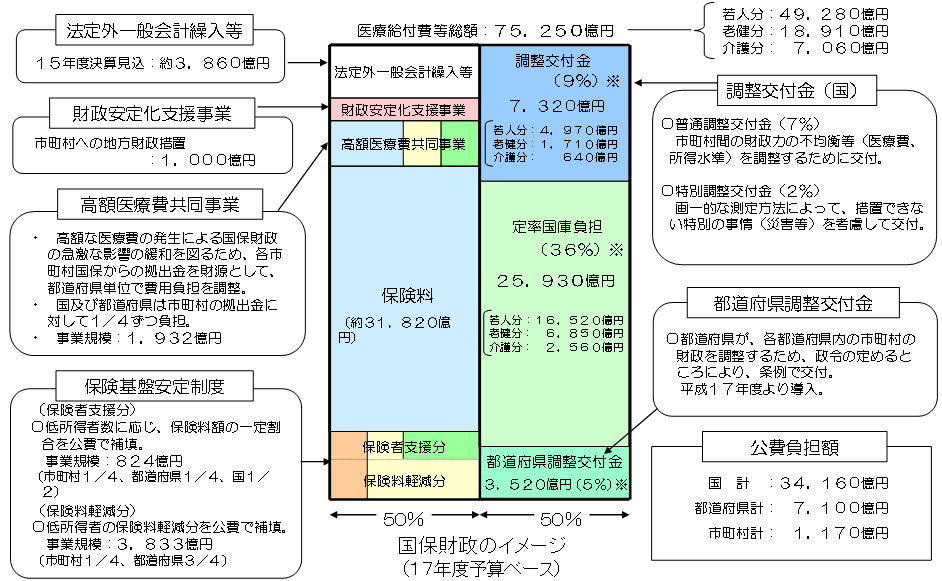
| ※1 | それぞれ給付費等の9%、36%、5%の割合を基本とするが、地方単独措置に係る波及増分のカットや、保険基盤安定制度繰入金の一部に相当する額を調整交付金としていること等から、実際の割合はこれと異なる。 |
| ※2 | この割合は、平成17年度における経過措置であり、平成18年度以降の割合は、9%、34%、7%である |
| 市町村国保の保険料(平成15年度) |
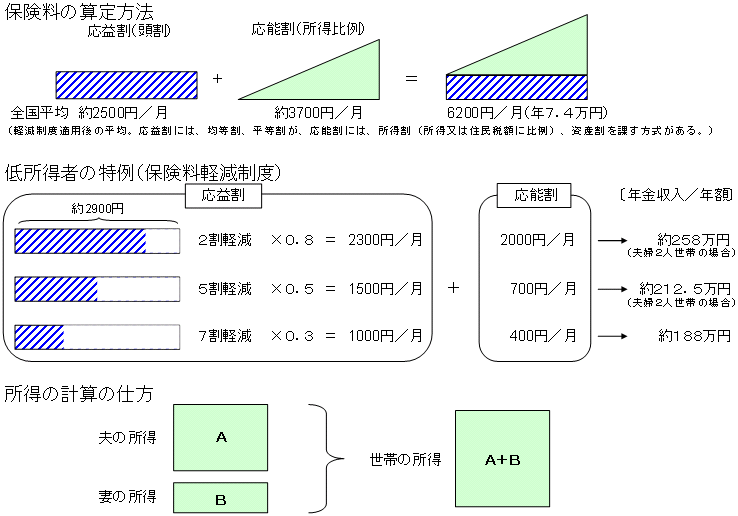
(※数値は、平成15年度国民健康保険実態調査報告等による。)
|
| 市町村合併の進展状況 |
| 市町村合併の進展により、平成17年度末には市町村国保の保険者数は1800余りとなる見込みである。全体として合併が進展したが、その進展状況は地域によって格差がある。 |
| <市町村合併の進展状況> |
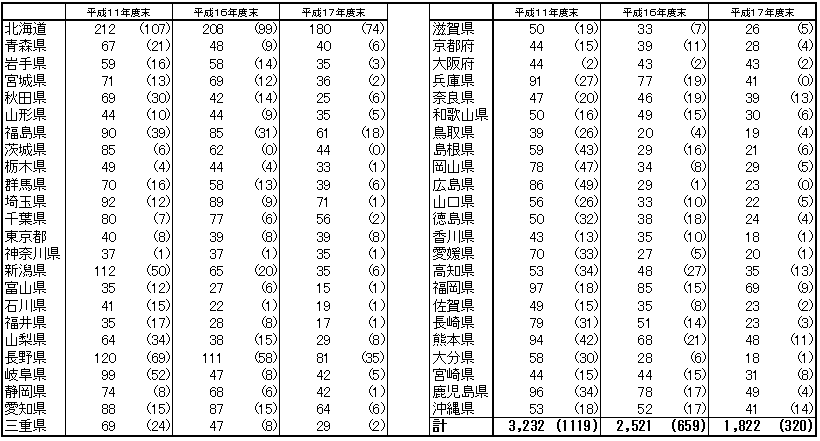
|
| (注) | 申請済みベースでの合併状況(出典:平成17年4月14日付け総務省報道資料「合併特例法(旧法)による合併の状況」) 括弧内は、被保険者数3千人未満の保険者数。(平成16年度末及び平成17年度末の数値は、平成15年度末の確定値を基に推計) |
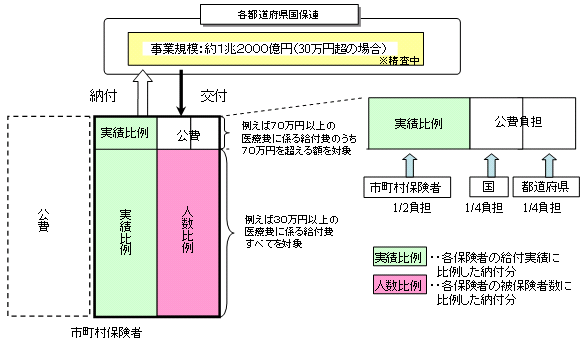
| 保険財政共同安定化事業(仮称) |
|
| 国保収納対策の現状と総合的な収納対策の取り組み等 |
|
H17.4.1現在
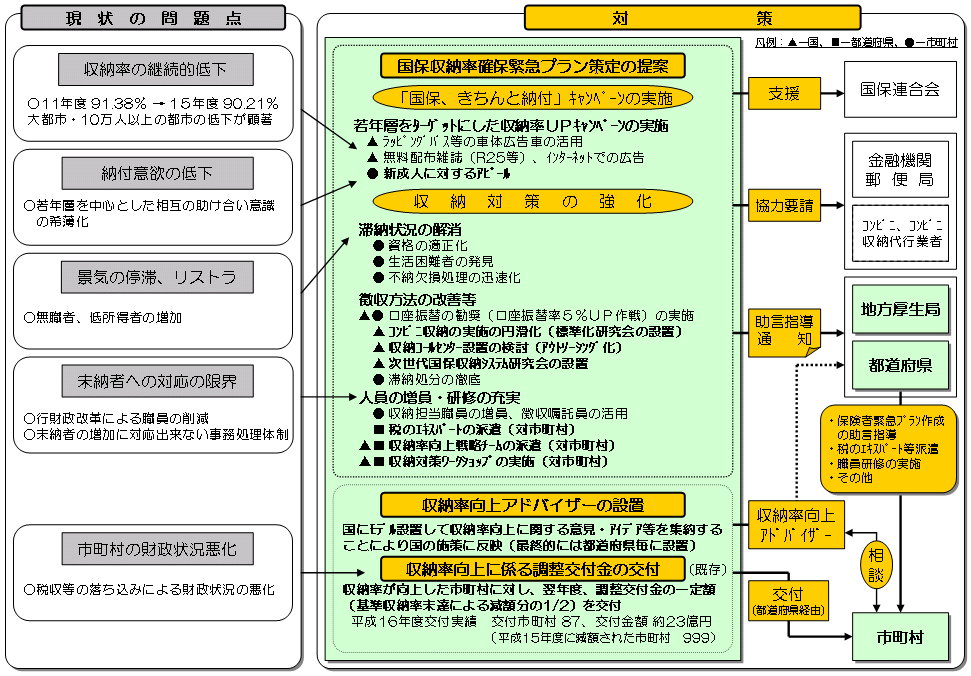 |
(現状)
(改革の方向−保険者機能の発揮)
|
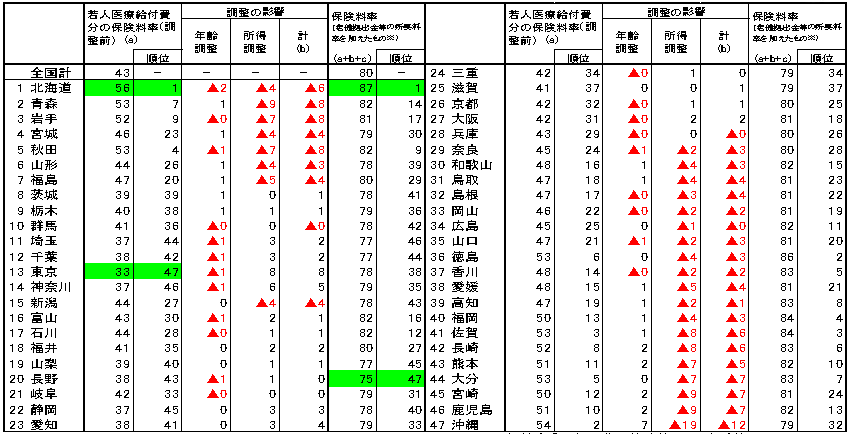
に基づく都道府県別保険料率の機械的試算
| ・ | 70歳未満の者に係る都道府県毎の医療費を基に保険料率を算出した上で、都道府県毎の年齢構成や所得の違いを調整。 |
| ・ | これに、老人保健拠出金等に要する保険料率(37‰程度)を全国一律に加えたもの。 |
|
(単位:‰)
 |
|
|
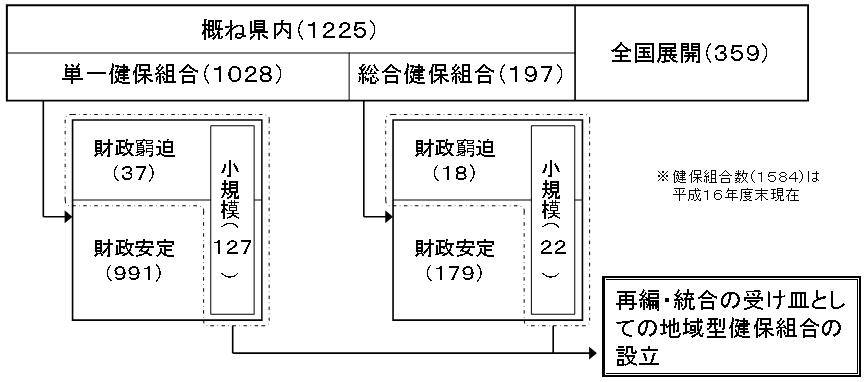
| ※1 | 単一組合(総数1297組合)・・・一企業により組織された組合(被保険者数700人以上) |
| ※2 | 総合組合(総数287組合)・・・同種同業の事業主等で組織された組合(被保険者3,000人以上) |
| ※3 | 財政窮迫組合・・・給付費及び拠出金に要する保険料率が90‰超の組合 |
| ※4 | 小規模組合・・・被保険者数が、単一組合で700人、総合組合で3,000人に満たない組合 |
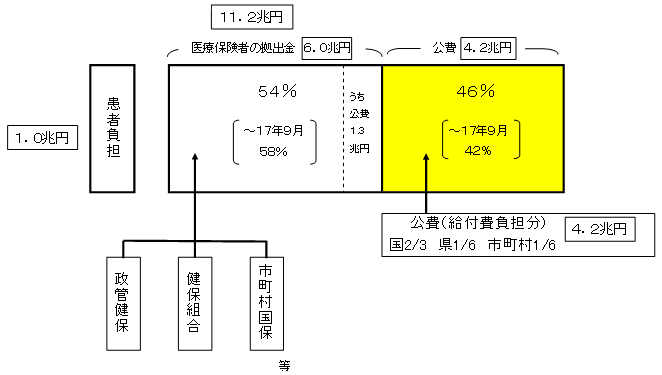
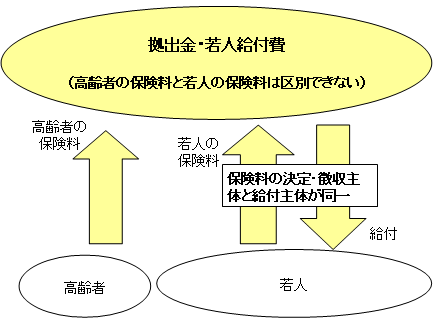
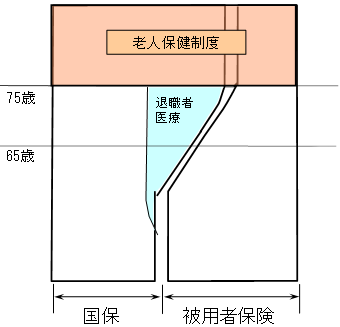
| 現行の老人保健制度による老人医療費の負担の仕組み |
| 現行の老人保健制度においては、老人医療費について、患者負担を除いた給付費に対して、約5割の公費負担がなされ、その残りを医療保険者の拠出金により賄っている。 |
|
老人医療費(平成17年度予算)
|
| (注1) | 現役並み所得者については、公費負担はなされない。 |
| (注2) | 市町村国民健康保険の拠出分については50%、政府管掌健康保険の拠出分については16.4%の国庫負担等がある。 |
| [市町村] (老人保健制度の運営者) |
[医療保険者] (国保・被用者保険の保険者) |
||||
|
拠出 ←
給付 |
|
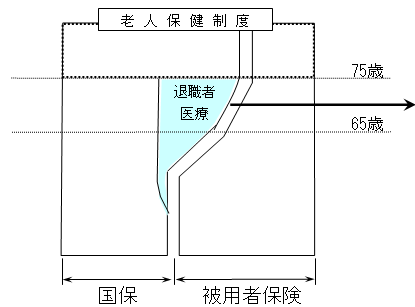
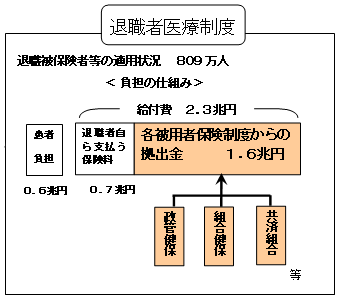
| 退職者医療制度の仕組み |
| ○ | 退職などによって企業を辞めた者は、国保に加入する。 |
| ○ | 被用者の期間が長期にわたる者(20年以上)の医療費については、自ら支払う保険料と各被用者保険制度からの拠出金により賄っている。 |
| ○ | この拠出金については、各被用者保険が財政力に応じて負担。(報酬総額で按分) |
|
|
|
|
| 高齢者の心身の特性、就業状態、所得の状況は、後期高齢者(75歳以上)と前期高齢者(65〜74歳)とではかなり異なると考えられる。 |
| (1) | 心身の特性 |
| (2) | 就業状態 |
| (3) | 所得の状況 |
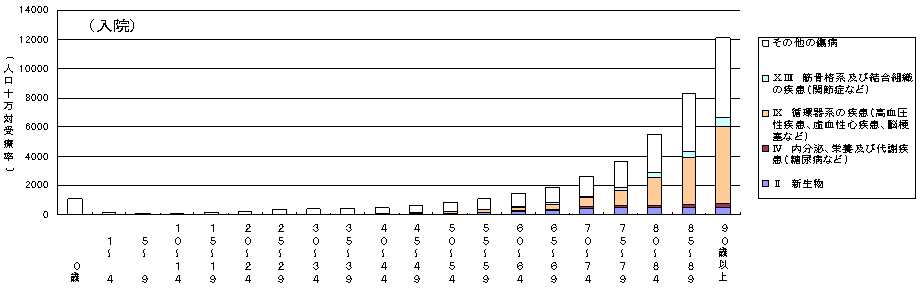
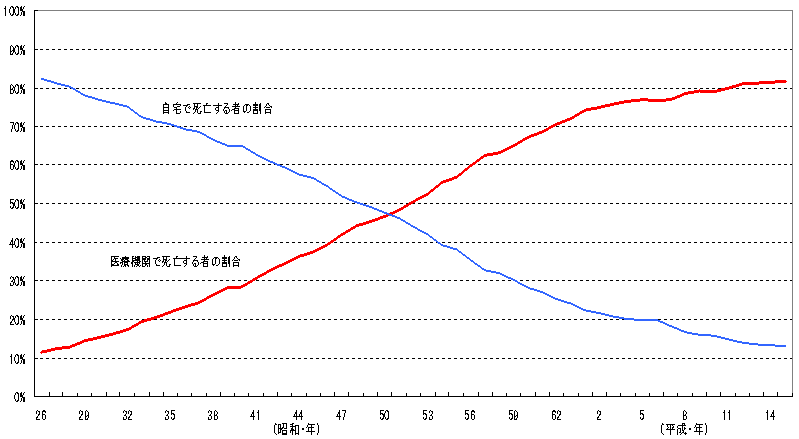
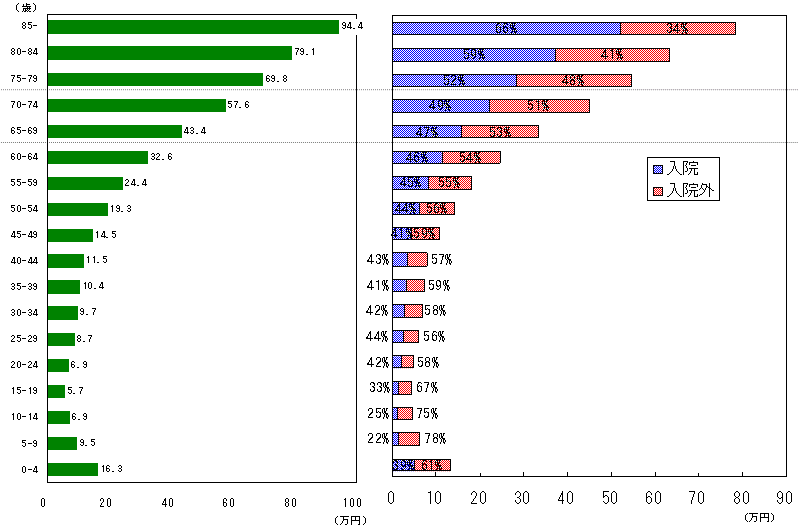
| 疾病全体で見ると、外来は壮年期から又は加齢に伴い増加するが、入院受療率(病院・診療所で受療した患者数を人口10万人対で表した数)は後期高齢期になって増加する傾向にあり、特に、生活習慣病のうち高血圧性疾患、虚血性心疾患、脳梗塞については、こうした傾向が顕著に現れている。 |
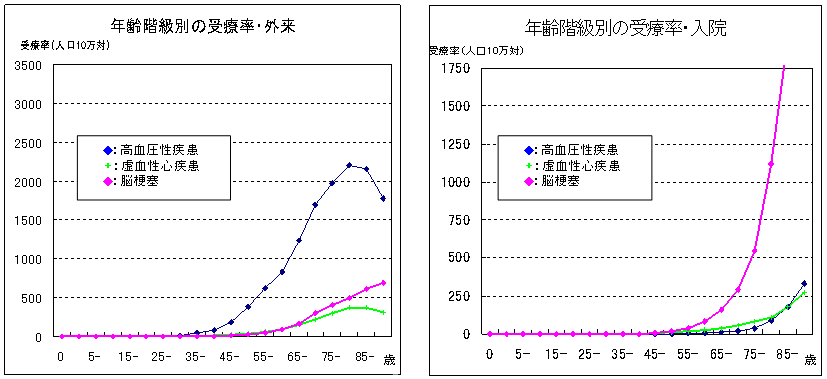
出所)厚生労働省大臣官房統計情報部「患者調査」(平成14年)
| 1人当たり医科診療費を見ると、前期高齢期までは入院より入院外(外来)の方が比率が高いが、後期高齢期に入るとその比率が逆転する。 |
| (医療費計) | (医科診療費) |
|
|
第20回社会保障審議会医療保険部会(H17.9.21)提出資料
医学的観点から見た後期高齢者と前期高齢者の違いについて
東京大学大学院医学系研究科教授 大内 尉義
老年医学では、高齢者の定義は65歳以上、その中で75歳以上を後期高齢者、85歳以上又は90歳以上から超高齢とする、というのが現在の考え方であり、また、世界的なコンセンサスである。
後期高齢者については、前期高齢者と異なり、次のような特徴がある。
まず、生理的機能の低下(生理的老化)がかなりの率で病的な状態に結びつき、疾患(老年病)を発症しやすくなるということである。たとえば、骨量の減少による骨粗鬆症や脊椎圧迫骨折、あるいは、腎機能(腎臓の濃縮力)の低下による頻尿といった症候は、後期高齢者になると増加する。
また、低栄養・免疫機能の低下により、感染症を発症し、疾患が慢性化する。後期高齢者においては、蛋白ビタミン摂取の低下が指摘され ており、このことが背景となって粘膜の防御機能が破綻しやすくなる。低アルブミン血症は、肺炎や尿路感染症の危険因子となっている。
さらに、生活習慣病を原因とする糖尿病性腎症や脳梗塞、閉塞性動脈硬化症といった臓器障害が顕在化するのも、後期高齢者である。
こうした要因により、後期高齢者は、多くの種類の疾患・症候を同時に保有することとなる。我々の疫学調査によれば、入院入所症例で50項目の症候を調べたところ、後期高齢者では平均8個もの症候を有している。また、東大老年病科の473の入院症例を分析した結果では、75歳以上になると薬剤有害作用の出現頻度が急激に増えるということが分かっており、このことからも、後期高齢者は多病であるという特徴が捉えられる。
一方、ADL(日常生活動作能力)の低下により、褥瘡や尿失禁、嚥下困難といった症候も急増する。特に、情報関連機能(視力・聴力・認知機能)の低下により、転倒や交通事故による外傷が増加するのが特徴である。このようなADL低下者や認知機能低下者は、要介護状態に陥りやすく、また、いったん入院すると退院が困難となる。
さらに、後期高齢者においては、罹患疾病について、非定型的徴候あるい症候そのものが無いケースも増加する。例えば、心筋梗塞で痛みを訴えないケースが30%以上にのぼり、これらのケースではショックや意識レベルの低下によってはじめて疾患が発見されることが多い。
以上のように、後期高齢者は、多病であり、また、後期高齢者に特徴的に著増する症候が見られる。このため、単に一つの疾病だけを診て治療するというのではなく、その機能を総合的に評価し、それが衰えないようにするという視点に立つ必要がある。こうした総合的機能評価によって、症候を全人的に捉えて対処することが、後期高齢者のQOLを維持し、高めていく上で極めて重要である。
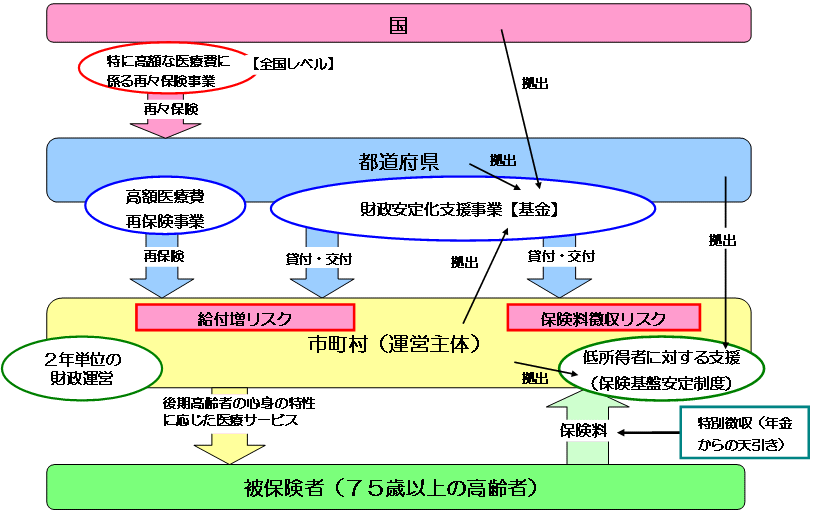
| 新たな高齢者医療制度の創設 |
| (現行) | (改正後) | |
|
|
<対象者数> 75歳以上の後期高齢者約1,300万人 <後期高齢者給付費> 11.7兆円 給付費 10.6兆円 患者負担 1.1兆円 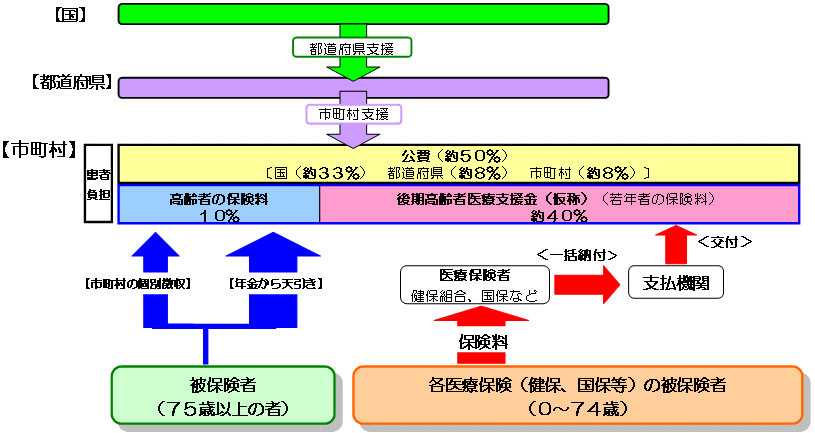
|
|
<対象者数>65〜74歳の前期高齢者 約1,400万人 <前期高齢者医療費>6.4兆円 給付費 5.4兆円 患者負担 1.1兆円 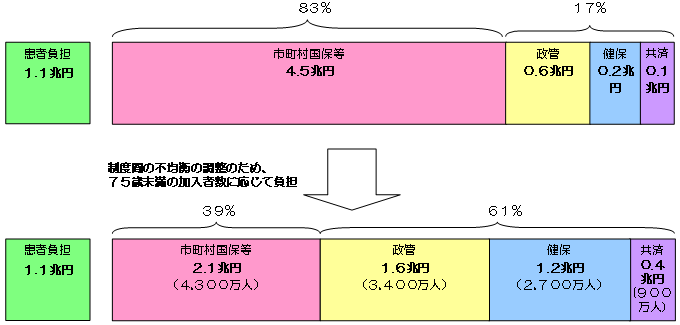
|
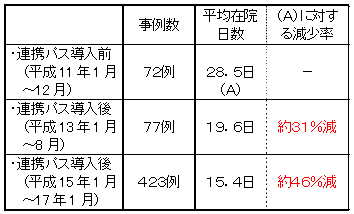
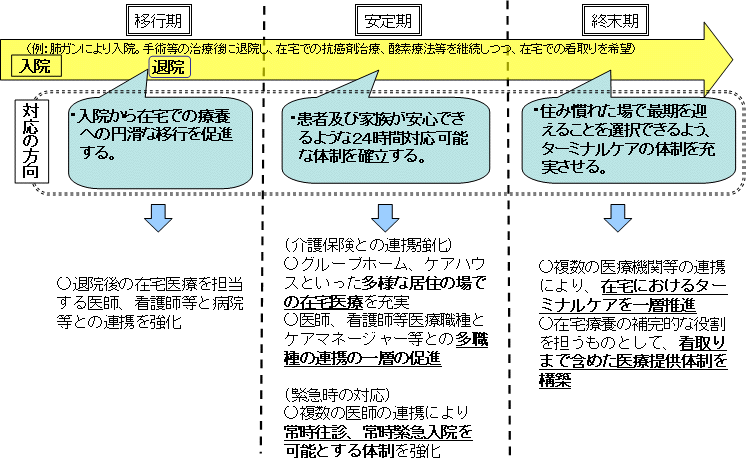
| 高齢者の在宅療養を支える新たな取組の推進 |
| いわゆる「混合診療」問題への対応の考え方 |
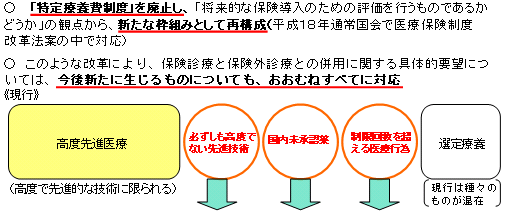 |
||||||||||
|
【設置趣旨】
国民の生活の質(QOL)を確保し向上する形で医療の効率化を図ることを基本として、医療費の適正化等を推進するため、医療構造改革推進本部(以下「本部」という。)を設置する。
| ※ | この本部のメンバーは、当面、医療制度改革の広報等を積極的に担う。 |
【組織】
本部の組織は別紙のとおりとする。本部の下に、必要に応じて関係部局の課長等からなるプロジェクトチームを置くものとする。
【プロジェクトチーム】
平成18年度の医療制度改革は、健康増進計画、医療計画及び介護保険事業支援計画の見直しと、医療費適正化計画(仮称)制度の導入など医療制度を抜本的に改革することとなる。実効性のある医療費適正化の推進と、上記諸計画の円滑な策定に資するため、当面、本部第一回会合で、検討を急ぐ以下の3テーマについてのプロジェクトチームの設置する。
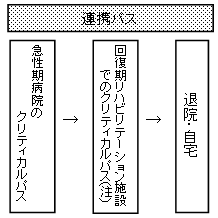
| (1) | 在宅介護・療養・早期リハ推進PT 在宅復帰、自立支援を推進するためのケアマネジメント及びリハビリテーション、在宅での介護・療養を推進するための病院・診療所・介護施設・訪問サービス等の各々の取組の在り方とそれらの間の連携の在り方等 |
| (2) | 医療費適正化評価PT 医療費適正化の取組の効果等を迅速・的確に把握して評価し、次の対策につなげるため、医療、介護やそれらの費用に関するデータ収集の円滑化・迅速化、評価手法の確立、対応体制の整備等(組織整備を含む。) |
| (3) | 計画策定等人材養成PT 健康増進計画、医療計画、介護保険事業支援計画及び医療費適正化計画(仮称)の策定担当者に対する研修の在り方等 |
(別紙)
| 本部長 | 厚生労働大臣 | ||
| 本部長代理 |
|
||
| 副本部長 |
|
||
| 本部員 | 官房長 総括審議官 技術総括審議官 統計情報部長 医政局長 健康局長 医薬食品局長 雇用均等・児童家庭局長 老健局長 保険局長 政策統括官(社会保障担当) 北海道厚生局長 東北厚生局長 関東信越厚生局長 東海北陸厚生局長 近畿厚生局長 中国四国厚生局長 四国厚生支局長 九州厚生局長 社会保険庁次長 社会保険庁運営部長 |
【事務局】
|
|||||||||||||||