| 第17回社会保障審議会医療保険部会 |
資料1 |
| 平成17年7月29日 |
中長期の医療費適正化効果を目指す方策について
「医療保険制度体系及び診療報酬体系に関する基本方針」(抄)
(平成15年3月28日閣議決定) |
保険者、医療機関、地方公共団体等の関係者が、都道府県単位で連携して地域の住民に対し質の高い効率的な医療を提供できるような取組を推進する。
保険者・医療機関・地方公共団体が協議する場を設け、医療の地域特性の調査・分析・評価を行うとともに、医療計画、介護保険事業支援計画及び健康増進計画との整合性を図りつつ、医療費の適正化に向けて取り組むための計画を策定する。
当該計画の実施に当たり、住民の健康づくりや適切な受診、病床の機能に応じた効率的な利用の促進等地域における取組に関し、国と都道府県の間で協議・検討を行い、必要な措置を講ずる。
医療の地域特性に起因して生ずる医療費の地域差部分については、地域における適正化努力を促すような仕組みを導入する。
再編された保険者は、レセプト点検等の取組を更に強化するとともに、被保険者相談、地域の医療サービス等に関する情報提供、きめ細かな保健事業について都道府県単位で共同実施を推進する。 |
 生活習慣病の医療費と死亡数割合
生活習慣病の医療費と死亡数割合
| 生活習慣病は、国民医療費の約3割を占め、死亡数割合では約6割を占める。 |
医療費(平成14年度)
生活習慣病・・・9.9兆円
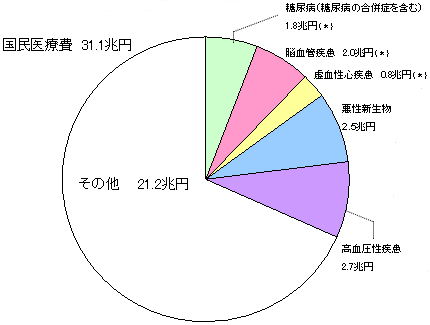 (*)・・・「健康フロンティア戦略」に目標値が定められた疾病のうち、生活習慣病対策による医療費適正化効果の試算を行った疾病
(*)・・・「健康フロンティア戦略」に目標値が定められた疾病のうち、生活習慣病対策による医療費適正化効果の試算を行った疾病
| (注) |
国民医療費(平成14年度)、わが国の慢性透析療法の現況(2003年12月31日)等により作成 |
|
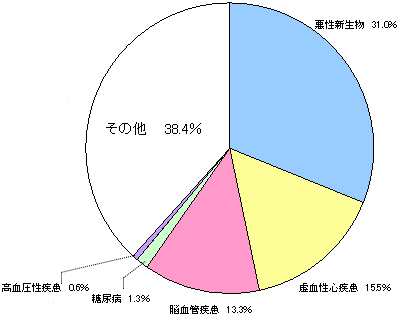
死因別死亡割合(平成14年)
生活習慣病・・・61.6%
|
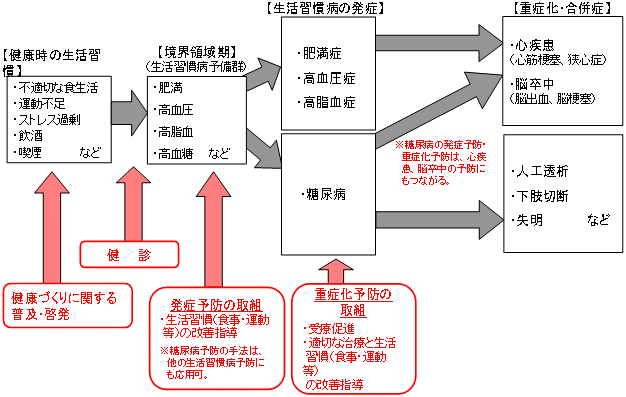
| 生活習慣病の発症予防・重症化予防の流れ(イメージ) |
(参考)健康フロンティア戦略(実施期間:2005年〜2014年)を踏まえた目標
| ・心疾患対策 |
・・・ |
発生率を25%改善 |
| ・脳卒中対策 |
・・・ |
発生率を25%改善 |
| ・糖尿病対策 |
・・・ |
発生率を20%改善 |
|
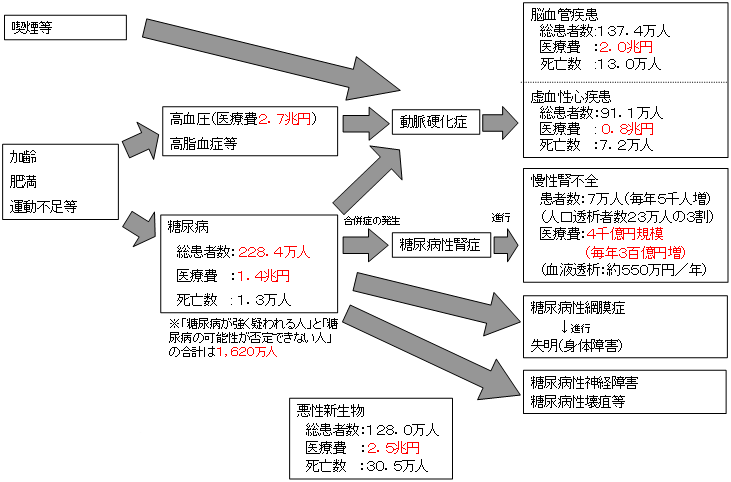
| 出典: |
患者調査(平成14年)、国民医療費(平成14年)、人口動態統計(平成14年)、糖尿病実態調査(平成14年)、わが国の慢性透析療法の現況(2003年12月31日)等より |
医療費適正化の方向性(イメージ)
−健診・事後指導の充実等による生活習慣病対策の推進を図る−
| ○ |
糖尿病発生率: 今後10年間で20%改善
| → |
糖尿病予防の推進により、糖尿病に起因する合併症(慢性腎不全、網膜症など)の予防も図られる |
|
| ○ |
心疾患発生率: 今後10年間で25%改善 |
| ○ |
脳卒中発生率: 今後10年間で25%改善 |
|

| ○ |
健診受診率の引上げ
| ・ |
20歳以上の健診受診率: (現状)約6割 → 9割に引上げ |
|
| ○ |
健診実施後の保健指導の充実
(現状)糖尿病予備群の約7割 → 9割に引上げ |
|

(給付費ベース)
| ○ |
2015年度 |
約1.3兆円減(約3.3%減) |
| ○ |
2025年度 |
約2.4兆円減(約4.1%減) |
|
<効果的な保健事業の手法の開発・普及>
| ○ |
生活習慣の改善(行動変容)に結び付く健診等の保健事業の充実を図る。 |
| ○ |
生活習慣の改善が必要な者を抽出するため、健診機会の拡大を図るとともに、個々人の生活改善の必要度に応じた生活習慣病予防プログラムの開発を図る。 |
|
<生涯を通じた生活習慣病対策の体制整備>
| ○ |
健診後の事後指導・フォローアップも含め、生涯を通じて一貫した健康管理や保健指導の体制を構築する。 |
| ○ |
地域と職域を通じた、生涯にわたる健診データの継続的な活用を図る。 |
| ○ |
特にこれまで十分に行われてこなかったサラリーマンの被扶養者に対する保健事業の取組などを推進する。 |
|
<都道府県健康増進計画の見直し>
| ○ |
国は、都道府県が作成する健康増進計画の基本方針を示し、重点的に取り組むべき対象疾病やその克服に向けた具体的な目標、手法等を提示する。 |
| ○ |
都道府県は、国の基本方針に即し、地域の実情を踏まえ、関係者による健診及び事後指導の実施方針や連携方策を健康増進計画に明記する。 |
|
【見直しの方向性】
| ○ |
都道府県が策定する医療計画について、がん対策、糖尿病対策、小児救急対策、周産期医療対策などの事業ごとに数値目標を設定して、都道府県が自主性・裁量性と責任をもって、地域内の医療機関の機能分化と連携を推進する仕組みへ |
| ○ |
住民にとって必要な医療情報をわかりやすく医療計画に明記
| → |
適切な機能分化・連携により、急性期から回復期を経て在宅療養への切れ目のない医療の流れを作り、患者が早く自宅に戻れるようにすることで、患者のQOLを高め、また、トータルな治療期間(在院日数を含む。)が短くなる仕組みをつくる |
| → |
都道府県を支援するため、関係する補助金の交付金、統合補助金化を平成18年度に実施 |
|
| ※ |
医療計画は、同じく都道府県が作成する健康増進計画(生活習慣病対策)や介護保険事業支援計画(高齢者の生活機能の重視)と十分連携をとって作成
| → |
各都道府県が、その地域にふさわしい形で、整合性を持って、計画的に取り組む。 |
| → |
結果として医療費の伸びの抑制に寄与 |
|
医療費適正化の方向性(イメージ)
−医療と介護の連携等により平均在院日数を短縮する−
| ○ |
平均在院日数の短縮 (← 我が国の平均在院日数は、諸外国と比べ長い)
(2002年・全病床)38日 → 30日以下に短縮
| ※ |
社会的入院患者の円滑な減少等により平均在院日数の短縮を図る |
|
|

| ○ |
入院患者ができるだけ円滑に在宅療養に移れるような取組の推進
| ・ |
連携パス(急性期病院から回復期病院を経て早期に自宅に帰れるような診療計画を作成)の普及(→ 参考1) |
| ・ |
退院時における医師とケアマネジャーなどの間における医療・介護サービスの調整の実施(→ 参考2) |
|
| ○ |
地域における高齢者の多様な居住の場の整備
|
|

(給付費ベース)
| ○ |
2015年度 |
約1.4兆円減(約3.5%減) |
| ○ |
2025年度 |
約4.1兆円減(約7.0%減)
|
|
| 医療と介護の機能分担・連携強化に関する主な課題 (介護保険制度) |
| ・ |
地域において、医療と介護の包括的・継続的なマネジメントが実施されるよう、地域における主治医とケアマネージャー等との連携強化を図る。 |
| ・ |
新たに制度化される介護予防サービスについても、主治医とケアマネージャー等との連携により、効果的なサービス提供を図る。 |
| ○ |
地域における介護サービス(施設、居住系サービス、在宅サービス)の基盤整備 |
| ・ |
退院後も高齢者が地域で自立した生活を送ることができるよう、利用者のニーズに応じた多様な介護サービス(施設サービス、居住系サービス、在宅サービス)の整備を支援。 |
| ○ |
介護保険施設や居住系サービスにおける医療と介護の機能分担、ターミナルケアへの対応 |
| ・ |
医療ニーズを抱える高齢者も地域で生活を送ることができるよう、介護保険施設や居住系サービスにおける医療と介護の機能分担について、ターミナルケアへの対応も含めて検討。 |
(参考1)
熊本市内で使用されている「医療連携クリティカルパス(連携パス)」について
| (1) |
連携パスの基本構造
疾患別に診療ネットワークを形成し、連携パスの共通様式を作成の上、使用する。
|
|
|
|
→ |
| 回復期リハビリテーション施設でのクリティカルパス(注) |
|
→ |
|
|
| (注) |
さらに、外来医療との連携も視野に入れた連携パスも今後の検討課題。 |
| ・ |
人工骨頭置換術 |
・ |
大腿骨頸部骨折骨接合術 |
| ・ |
人工膝関節置換術 |
・ |
人工股関節置換術 |
| ・ |
頸椎椎弓形成術 |
・ |
腰椎椎弓切除術 |
| ・ |
肩腱板修復術 |
・ |
下肢骨折手術 |
| ・ |
脳血管障害 |
・ |
胃癌手術 |
| ・ |
大腸癌手術 |
| (3) |
大腿骨頸部骨折(人工骨頭置換術、骨接合術)における連携パスの導入効果 |
| |
事例数 |
平均在院日数 |
(A)に対する減少率 |
|
|
72例 |
28.5日
(A) |
− |
|
|
77例 |
19.6日 |
約31%減 |
| ・ |
連携パス導入後
(平成15年1月〜17年1月) |
|
423例 |
15.4日 |
約46%減 |
| (2) |
連携先病院(ある回復期リハビリテーション施設)における平均在院日数の変化 |
| |
事例数 |
平均在院日数 |
(B)に対する減少率 |
|
|
55例 |
90.8日
(B) |
− |
|
|
53例 |
67.0日 |
約26%減 |
(参考2)
高齢要介護者の長期フォローアップとケアカンファレンスの継続
主治医とケアマネジャーがケアカンファレンスに参加 |
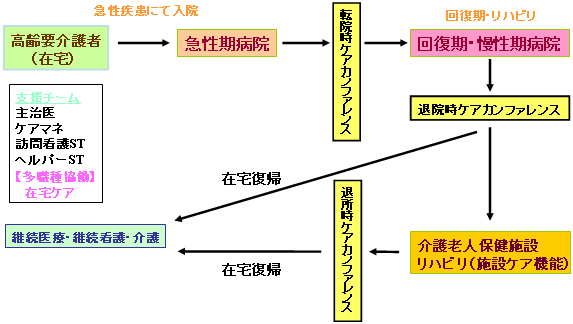
| (注) |
尾道市医師会作成資料を基に厚生労働省にて作成 |
生活習慣病対策の推進、医療機能の分化・連携の推進、平均在院日数の短縮、地域における高齢者の生活機能の重視を一体的かつ計画的に行うことにより、構造的な医療費適正化を進めると、中長期的に以下のような効果が期待できる。
| |
2015年度 |
2025年度 |
| 「給付と負担の見通し」の推計額 |
|
|
| |
国民医療費
(対国民所得比 |
49兆円
(11%) |
69兆円
(13%) |
給付費
(対国民所得比) |
41兆円
(9%) |
59兆円
(11%) |
| 生活習慣病対策の推進((1)) |
約1.6兆円 |
約2.8兆円 |
| 平均在院日数の短縮((2)) |
約1.7兆円 |
約4.9兆円 |
| 医療費適正化効果総額((1)+(2)) |
約3.3兆円 |
約7.7兆円 |
| |
対国民所得比 |
0.7% |
1.5% |
| 給付費減少総額 |
約2.8兆円 |
約6.5兆円 |
| |
対国民所得比 |
0.6% |
1.2% |
(注)粗い試算の結果であり、今後、具体的な方策について更に議論を進める中で、その効果についても併せて精査を行う必要がある。
医療費適正化の方向性(イメージ)
−高額医療の見直しなど医療資源の適正配分を進める−
| ○ |
上位1%の高額レセプト(医科)の医療費に占める割合は22% |
| (注) |
上位1%の高額レセプトは50万円以上のレセプトに相当 |
|

| ○ |
医療資源の適正配分の観点から、次のような事項についてどう考えるか。 |
| ・ |
高額療養費制度における患者負担の在り方 |
| ・ |
超高額医療についての医学的妥当性の検討 |
|
|
| ○ |
終末期を自宅等(医療機関以外の場所)で送ることを希望する国民の割合:約6割 |
| ○ |
自宅等での死亡割合:約2割 |
| ○ |
死亡前1か月の入院医療費:年間約9,000億円(平成14年度ベース) |
|

(往診・訪問診療に対応できる医師の確保、訪問看護サービスの普及等)
|

(給付費ベース)
| ○ |
2015年度 |
約2,000億円減 |
| ○ |
2025年度 |
約5,000億円減 |
| (注1) |
上記効果は、死亡前1か月の医療費に係るものである。 |
| (注2) |
上記効果は、「医療と介護の連携等により平均在院日数を短縮する」の医療費適正化効果の中に含まれる。 |
|
|
(参考)
1年間の死亡者について死亡前1ヶ月間にかかった医療費を年間の終末期医療費とした場合、
1年間の死亡者数(平成14年) 98万人
(2)
うち、医療機関での死亡者数 80万人・・・(1)
死亡前1ヶ月の平均医療費 112万円
(1)・・・(2)
○ 1年間にかかる終末期医療費
(1) × (2) = 約9,000億円 |
(参考)
| (1) |
1件当たり入院医療費(1ヶ月単位)は、約41万円。 |
| (2) |
年間の死亡者数は、近年、平均で年2万人程度の増加傾向。
今後10年間は、年2万人を超えるペースで増加すると推計されている。 |
資料出所:医療経済研究機構「終末期におけるケアに係わる制度及び政策に関する研究」(平成12年3月)等を基に、厚生労働省保険局調査課において推計






