| 資料2 |
<目次>
| 1. | 平成18年の医療制度改革を念頭においた医療計画の見直しの方向性 |
| 2. | 医療計画を通じた国と都道府県の役割の見直し |
| 3. | 国が行う全国規模の医療機能調査(スキーム) |
| 4. | 保健医療提供体制交付金(仮称)と保健医療提供体制推進事業補助金(仮称)(スキーム) |
| 5. | 都道府県が支援する「医療連携体制」 |
| 6. | 主要な事業ごとの「医療連携体制」 |
医療計画の見直しの方向性
|
| 平成18年の医療制度改革を念頭においた医療計画の見直しの方向性 |
| ○ | 医療計画の見直しのねらい 自分が住んでいる地域の医療機関で現在どのような診療が行われており、自分が病気になったときにどのような治療が受けられ、そして、どのように日常生活に復帰できるのか、また、地域の保健医療提供体制の現在の姿はどうなっており、将来の姿はどう変わるのか、変わるためには具体的にどのような改善策が必要かということを、都道府県が作成する医療計画において、住民・患者の視点に立って分かりやすく示す。(例:新潟県、静岡県、大阪府など) |
||||||
| ○ | 新たな医療計画に盛り込む内容 都道府県は、原則として地域の中で保健医療福祉サービスが完結できるよう主要な事業ごとに「医療連携体制」を構築することによって、その地域の医療機関相互の連携の下で、適切な医療サービスが切れ目なく提供されるようにするため、期待される保健医療提供体制の水準の数値目標やその達成のための具体的方策を、医療計画で明らかにする。 |
||||||
| ○ | 国が行う支援 都道府県が医療計画の作成、実施そして評価を円滑に確実に行うことができるよう、国として以下について支援する。
|
国と都道府県の役割の見直し
|
【国が担うべき事務:全国共通した主要な事業ごとの指標の提示】
|
【国による調査の実施:全国規模の主要な事業ごとの医療機能調査の実施】
|
|
【都道府県が担うべき事務:主要な事業ごとの「医療連携体制」を構築し医療計画に明示すること】
|
【都道府県による医療機能調査の実施:主要な事業ごとの医療機能調査の結果を公表すること】
|
| 数値目標によって住民・患者に分かりやすい医療計画制度の推進による医療の質の向上 |
| ┌ | | | | | | | | | └ |
|
┐ | | | | | | | | | ┘ |
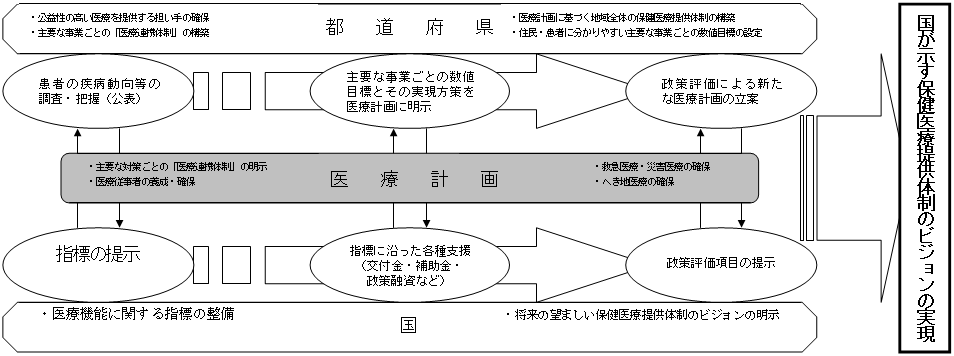
医療計画の作成に係る国と都道府県の役割の見直しに伴う新しい保健医療行政の姿(イメージ)
〜都道府県の裁量性の向上と望ましい保健医療提供体制の構築に向けた国による支援との両立(共働)〜
〜都道府県の裁量性の向上と望ましい保健医療提供体制の構築に向けた国による支援との両立(共働)〜
|
|
(スキーム)
| 国が提示する主要な事業に係る「指標」についての考え方 |
|
|||||
|
|||||
|

| 都道府県が住民に提示する「数値目標」についても同様の視点でもって検討。 |
| 指標の考え方(疾病関係)<イメージ> |
|
|
||||
|
|
||||
|
|||||
医療計画における指標一覧(案)
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 平成17年度 <調査内容・方法の検討> |
平成18年度 <予算事業の先行実施> |
平成19年度(以降) <本格的な実施> |
|||||||||
| 進め方 |
|
|
|
||||||||
| 調査内容 |
|
|
|
保健医療提供体制推進事業補助金(仮称)
(スキーム)
|
|
|
|
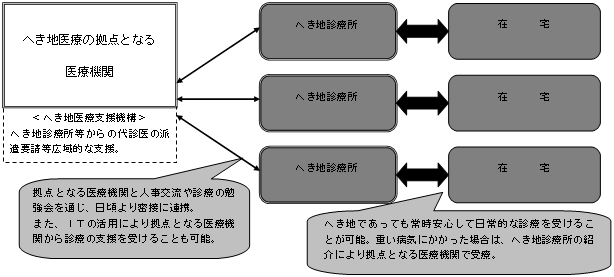
〜住民に安心感を提供する「医療連携体制」の明示〜
|
||||||||||||||||
 |
||||||||||||||||
|
|
|||||||||||||||
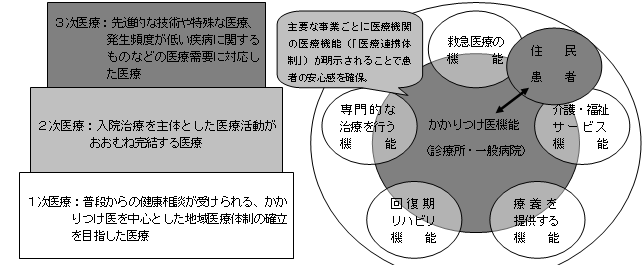
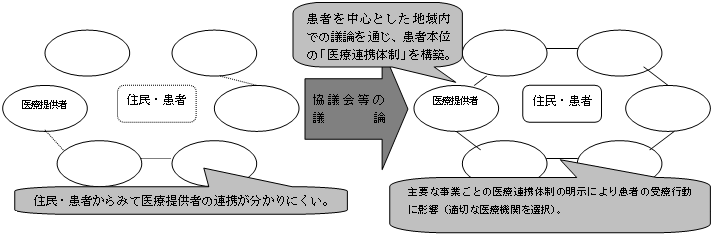
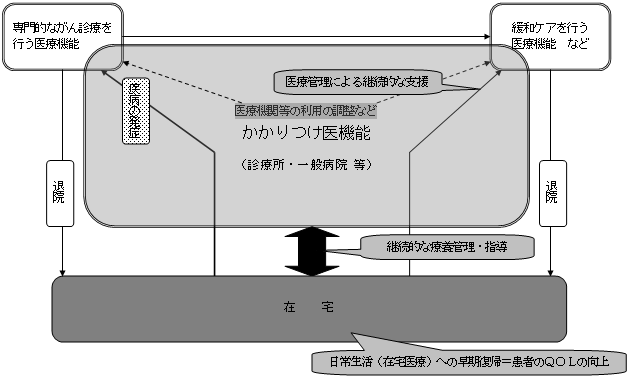
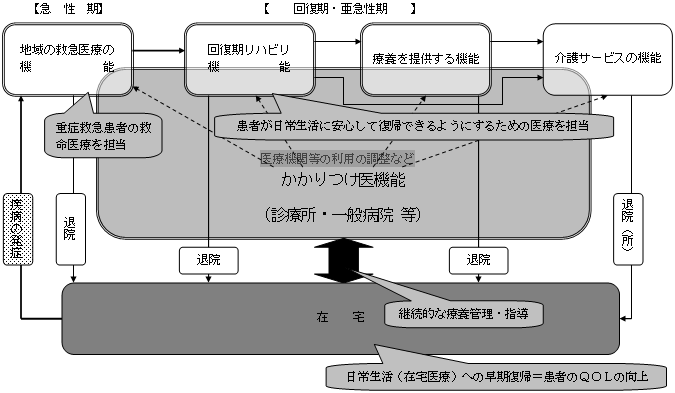
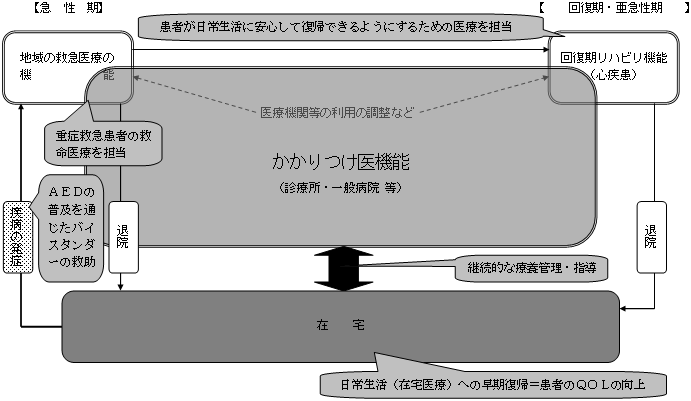
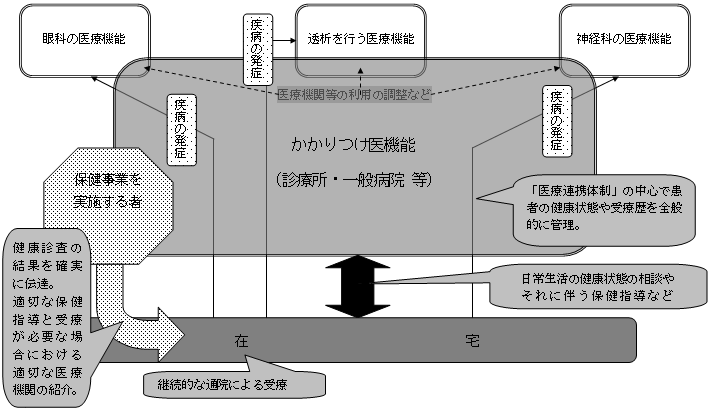
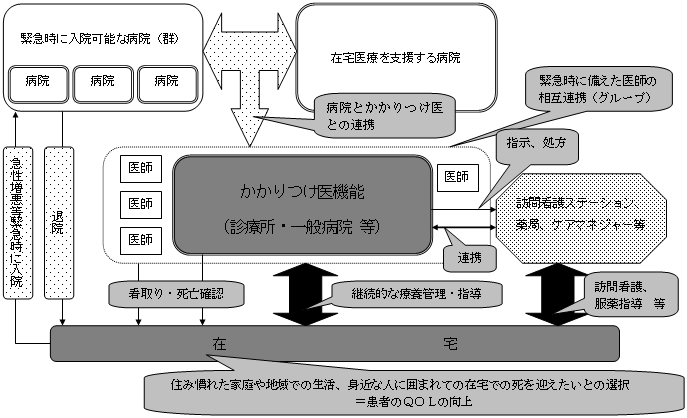
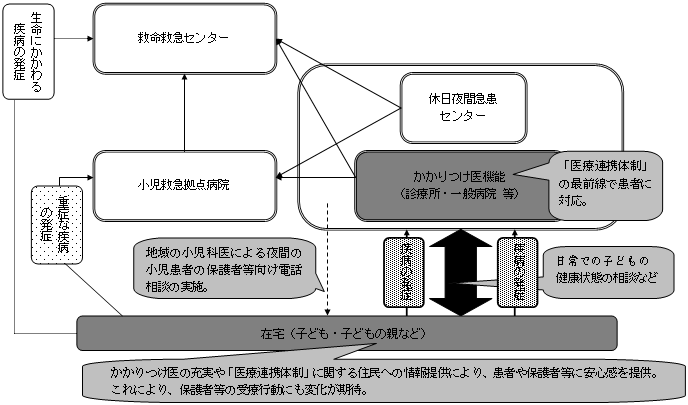
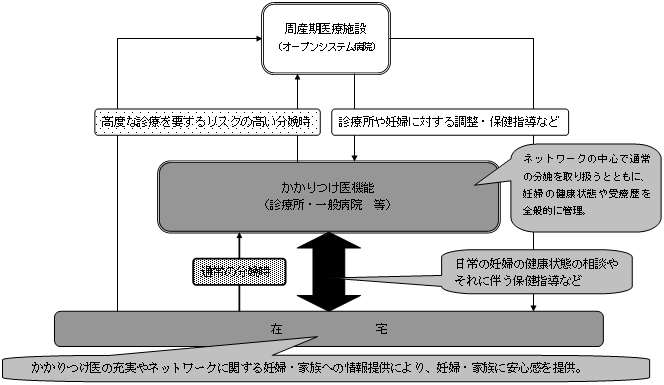
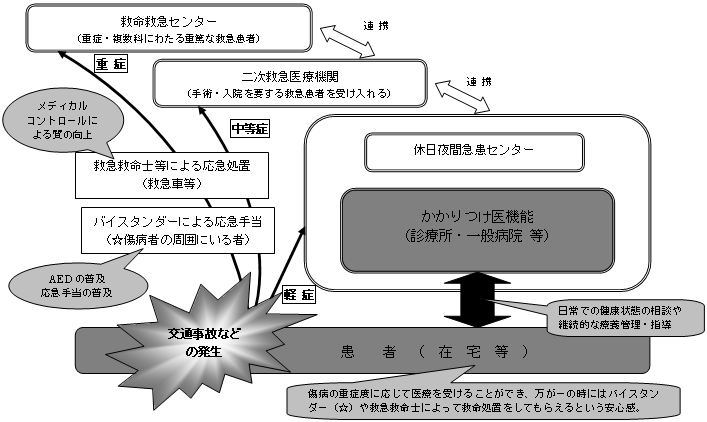
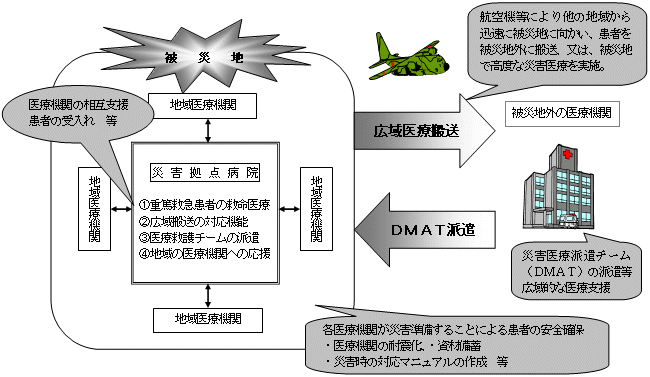
| 地域の「医療連携体制」のイメージ 〜「医療機関完結型医療」から「地域完結型医療」へ〜 |
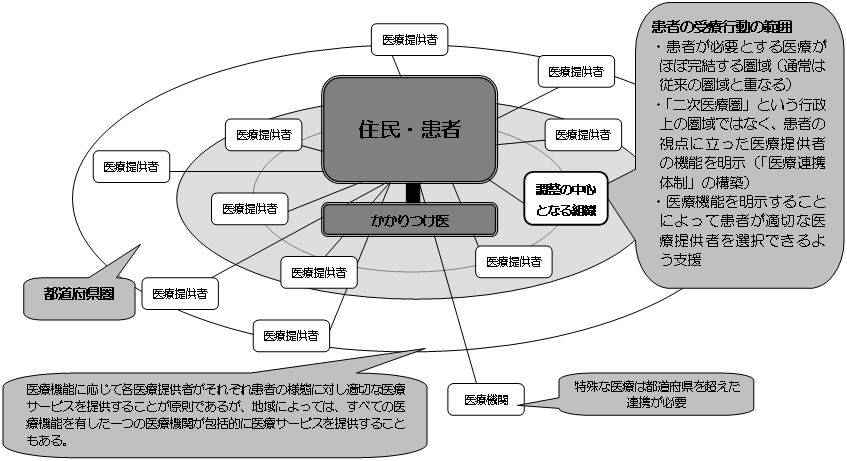
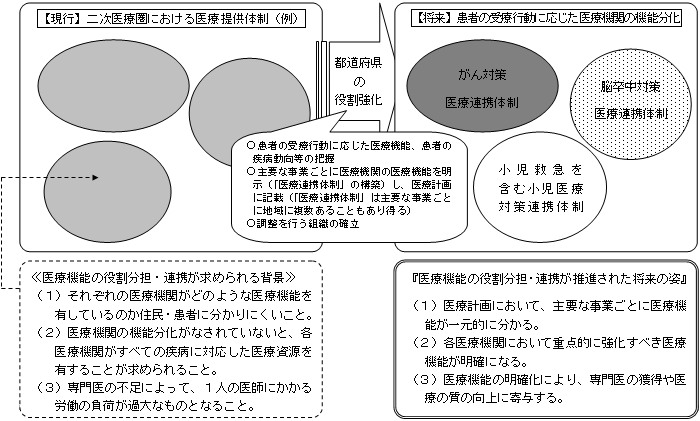
<「医療連携体制」の構築に向けたプロセスの考え方>
|
| <「医療連携体制」の構築に向けたイメージ図> |
 |
|
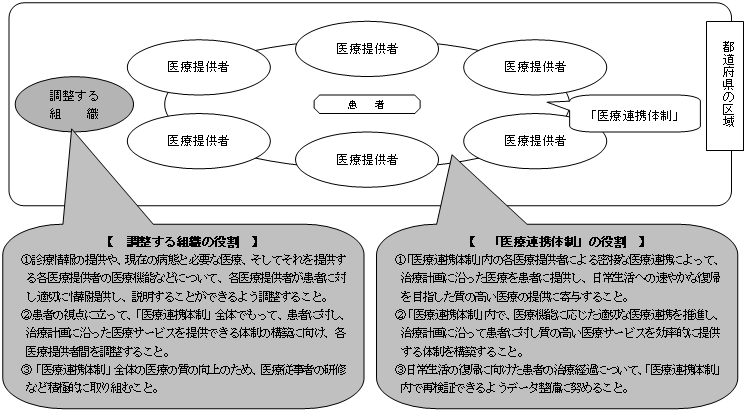
|
|
|||||||||||||||||||||
|
|
|
|||||||||||||||||||
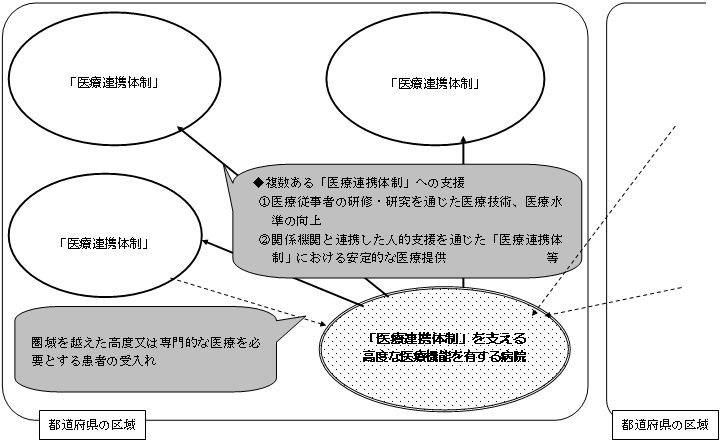
〜患者本位の主要な事業ごとの「医療連携体制」〜
|