| 資料2 |
藤井参考人提出資料
| 日本における産婦人科医療の危機 |

京都大学大学院医学研究科器官外科学
(婦人科学産科学教室)
藤井 信吾
日本産科婦人科学会会員数
| ■ | 2004年の総会員数−−−− | 15,891 | ||||||||
|
||||||||||
| ■ | 新入会員−−−−−−−− | 415 | ||||||||
|
||||||||||
| 退会者(2003年)−−−−−−−−− | 397 | |||||||||
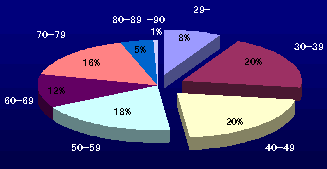
日本産科婦人科学会員の年齢分布
 ↑
|
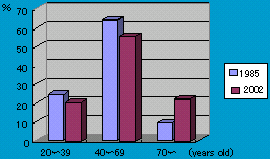 |
日本産科婦人科学新入会員数の推移
明らかに男性会員が減少して、女性会員が増加している。
新入会員数
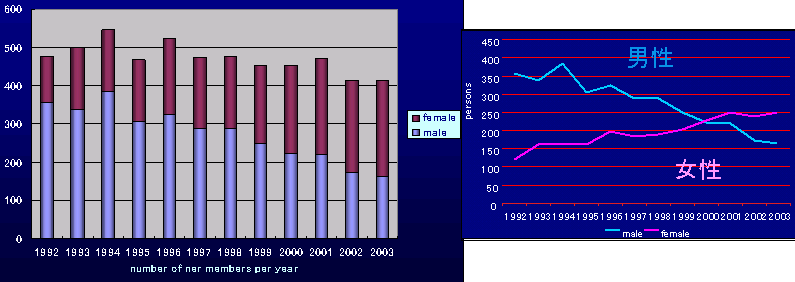 |
明らかに男性会員が減少して、女性会員が増加している。
| 定員充足施設と不足施設比較: 勤務医一人あたりの当直(宅直)日数 |
定員充足施設と不足施設比較:一人あたりの当直(宅直)日数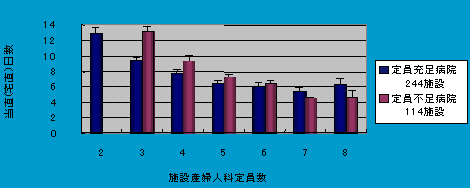 |
| 産婦人科定員充足施設における拘束日数 |
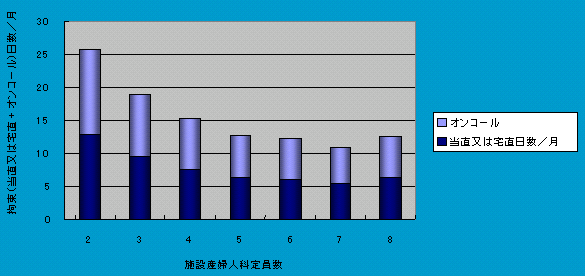
| 殆どの病院で当直1人と、緊急時に備え拘束されるオンコールが もう一人確保されている。従って、拘束日数は当直日数の倍となる。 |
新卒後研修制度の産婦人科勤務病院への影響
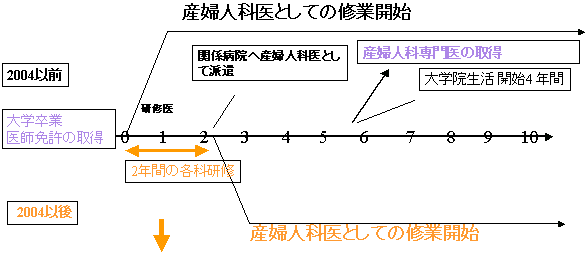

| 2年間、新しい産婦人科医が供給されないこと(推定800人)で病院の 多くが医師派遣を受けられなくなっている。 |
産婦人科医がゼロとなった病院の数(2003-2004)
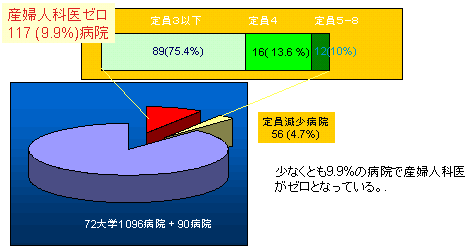

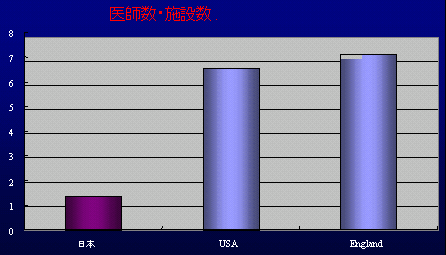
産婦人科科医と施設数の特殊性
|
1992-1994 | ||||||||||||
 |
|||||||||||||
| わたくし自身の経験 |
研修医2年間の医師経験の後、卒業3年目(1974年)から一人医長として赴任
若さと情熱と奉仕精神でこれらの数を一人でこなすことが出来たが、それは短期間で大学に帰れるという約束があったからである。しかし、4年間の勤務となり最後には体調を崩した。 |
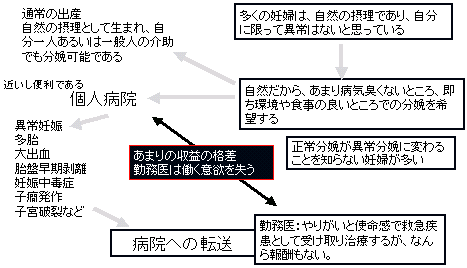
| 一般的な出産と出産に関する妊婦の考え |
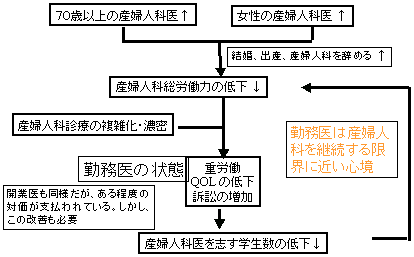
| 日本における産婦人科医師の悪循環 |
| 産科医療の特殊性 |
| (1) | 産科医療は、妊娠初期から分娩帰結にいたる全過程の救急対応を保証する特殊な医療契約である(契約救急)。他科とは異る契約を発生する。 |
| (2) | しかも、正常状態を常に要求されるが、分娩は百人百様である。ここに時間軸が生じる。これが拘束時間を産む。難しい分娩ではこの拘束期間に分娩時期の推定その他の心理的葛藤がある。他の診療科には理解出来ない時間帯である。すなわち心理的に苦しい時間帯をもつ。 |
| (3) | ただ、分娩が無事に済み、母親が無事に生まれた子供をみて喜ぶ顔をしっているからこそ、「やりがい」として、この時間的拘束と心理的葛藤に耐えるのである。 しかし、分娩で拘束される時間を正しく評価し、その対価が支払われる仕組みはない。 |
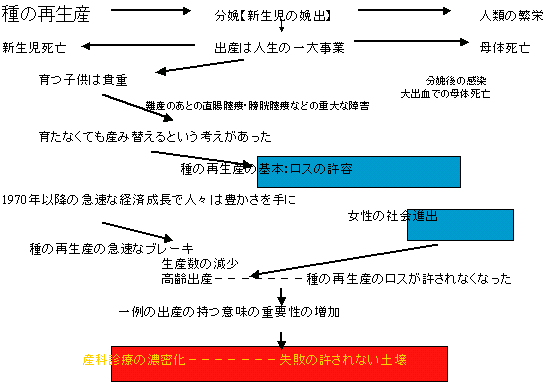
| 産科診療における悲劇 |
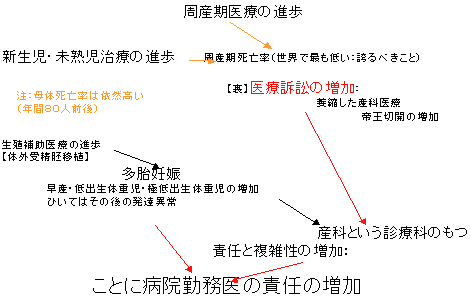
| 産科という領域は、一度診療がこじれると児の死亡、異常、ひいては母体の重大な障害や死亡にいたる。こうしたことを防ぐあるいは救命するためには高度の医療技術を要するし、多くの医師や看護師や助産師の力を集学的に駆使してはじめて救命できる。この極めて複雑な診療が突発的に発生することに産科の特徴がある。この際、英知と勇気を持って果敢に対応することが大切で、ここに産科のやりがいがあるのである。 常にこうしたことが起こるわけでないことから、我が国では一人あるいは少人数の産婦人科医師が分娩を取り扱う施設が日本に発達した。これは妊婦にとって便利な仕組みである。 しかし、この日本における産婦人科医師の診療施設への分散が母体死亡率の減少の妨げになっている可能性がある。 |
周産期死亡率と母体死亡率
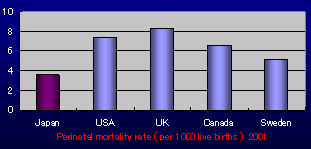 ↑
|
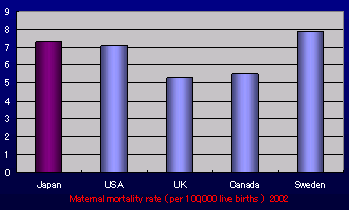 |
| 産婦人科における労働力低下の影響 |
| 診療の質の低下 教育力の低下 研究力の低下 |
| 国民の再生産の現場において国民が被害を被る可能性を秘める。(北海道地区では産婦人科医師の不足が新生児死亡の数と逆相関すると報告している) |
| 現時点ですでに我が国の一部の地方では産婦人科医療が危機的な状況に移行しつつある。そして、近未来には産婦人科という診療科の混乱が生じ、国民の一部が不幸になる可能性が高い |
医学生の「やりがい」を喚起する:
| 分娩は昼夜を問わない。周産期医療には夜間業務が必然となる。この厳しさは「やりがい」という積極性で乗り越えることができる。 |
| 産婦人科医療における「やりがい」とは |
| 産婦人科の医療には、とっさの判断を要するものが多く、勇気をもって決断し、実行する実行力と責任が常に求められる。そしてその結果が人として「やった」という達成感と自己の存在意義を感じさせる診療科である。 産婦人科は、「やりがい」即ち、仕事をしたと実感できる診療科であることを忘れてはならない。 |
| まとめ |
産婦人科は、いま危機的な状況にあると分析しうる。
真に優秀な人材が一人でも多く働くことが、国民の再生産の場における安全の提供であることを忘れてはならない。 |