| 図1 |
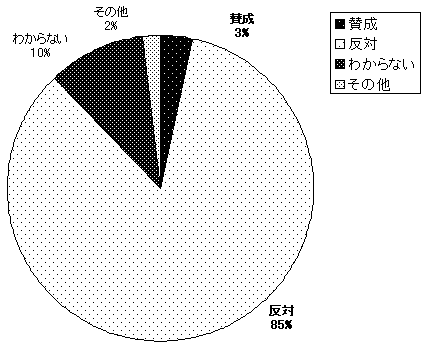
|
|
| (注1) | 「介護保険と障害者施策に関する緊急アンケート」 全国自立生活センター協議会が2月24日から3月11までにインターネットを通じて調査。全国の身体、知的、精神の障害当事者680名から回答を得た。アンケート結果は下記ホームページに公開されている。 http://www.j-il.jp/jil.files/kaigohokenn/tyuukann.htm |
| (注2) | 「高齢者・障害者のサービス利用の実態・意識調査」 日本高齢者生活協同組合連合会が2003年5月より8月にかけて実施。 調査対象は全身性の障害をもつ自立生活センター利用者747名と要介護度3以上で、本人回答が可能な高齢者生活協同組合・労働者組合の在宅サービス利用者200名。回収方法は障害者が郵送法、高齢者が面接回答法にて行う。有効回収票・有効回収率は障害者464名で62.1%、高齢者が173名で86.5%。 |
| (注3) | ・イギリスについての調査研究報告書:「障害当事者が提案する地域ケアシステム」、ヒューマンケア協会ケアマネジメント研究会編、1998年、ヒューマンケア協会 ・カナダについての調査研究報告書;「当事者主体の介助サービスシステム」、ヒューマンケア協会ケアマネジメント研究会編、1999年、ヒューマンケア協会 |
| (注4) | 岩波新書「当事者主権」、上野千鶴子・中西正司共著、2003年、岩波書店 |
| (注5) | 「障害者に関する世界行動計画」(1982年の国連総会決議) 「リハビリテーションとは、損傷した者が精神的、身体的及びまたは社会的に最も適した機能水準を達成することを目的とした、目標志向的かつ時間を限定したプロセスであり、これにより、各個人に対し自らの人生を変革する手段を提供することを意味する。これには、機能の喪失あるいは機能の制約を補う(たとえば補助具により)ことを目的とした施策、及び社会的適応あるいは再適応を促進するための施策を含みうる。」 |
| 図1 |

|
|
| 図 2−1 1人暮らしへの希望(高齢者) n=101 |
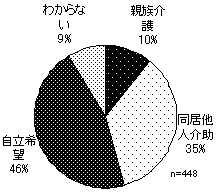
図 2−2 1人暮らしへの希望(CIL利用者) n=448 |
|
 |
 |
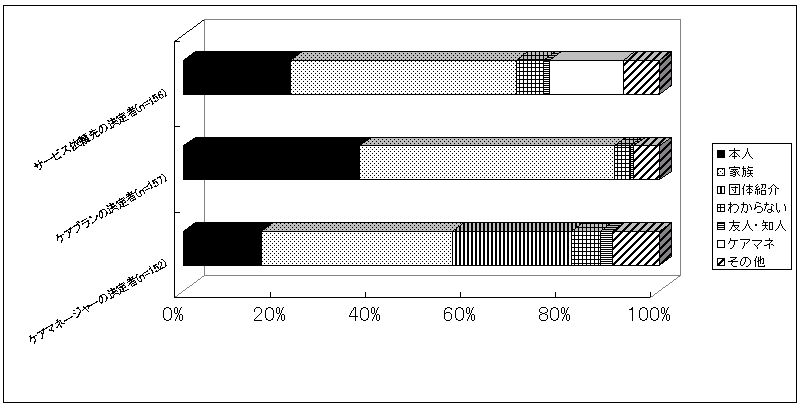
| ケアマネージャーの決定者(n=152) | ケアプランの決定者(n=157) | サービス依頼先の決定者(n=156) | |
| 本人 | 16.4% | 37.0% | 22.4% |
| 家族 | 40.1% | 53.4% | 47.4% |
| 団体紹介 | 25.0% | 0.0% | 0.0% |
| わからない | 5.9% | 3.4% | 5.8% |
| 友人・知人 | 2.6% | 0.7% | 1.3% |
| ケアマネ | 0.0% | 0.0% | 15.4% |
| その他 | 9.9% | 5.5% | 7.7% |
報告書の数値の見方
|
| I 回答者の属性 |
| 【性別】 | |||||||
| 図 1 性別(高齢協) | 図 2 性別(CIL) | ||||||
 |
 |
||||||
|
|
||||||
| 【年齢】 |
| 図 3 年齢(高齢協) |
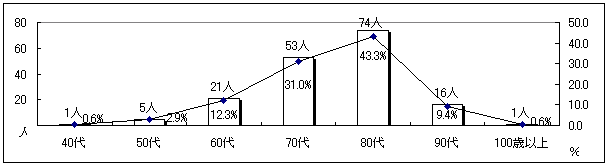 |
| 図 4 年齢(CIL) |
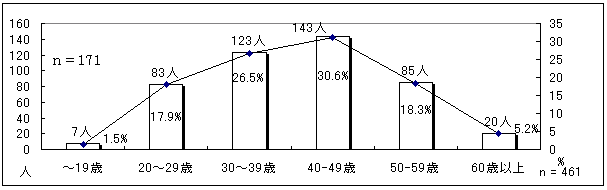 |
|
平均年齢は78.44歳。80代が4割以上を占め、最も多い。 | |
|
平均年齢は約40.58歳、30代、40代が最も多い。最高年齢78歳までと幅広い層の利用者がいる。女性の平均年齢の方が高い(女性41.81才、男性39.45才)。 | |
| 【居住形態】 |
||
| 図 5 居住形態(高齢協) |
図 6 居住形態(CIL版) |
|
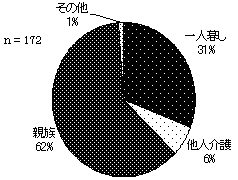 |
 |
|
|
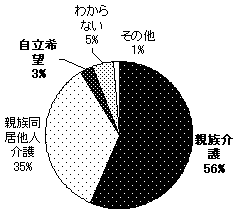
62%の人が、主な介護者である親族と同居している。31%が一人暮らし。親族と暮らしながら、主に他人介護を受けている人は、6%と少ない。 年齢による居住形態の変化は、みることができない。 |
|
|
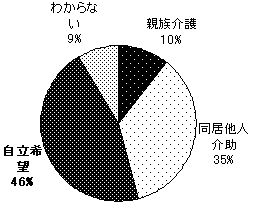
一人暮しをしている人が、半数を上回る。18.5%の人が親族と暮らしながら、他人介助を受けている。年齢が高くなるにつれて、一人暮しの人の割合も増える。また、同居している親族から介助を受けている人の平均年齢が他と比べて低い(CIL版3頁図5)。 | |
| 【1人暮らしへの希望】 |
||
| 図 7 1人暮らしへの希望(高齢協) |
図 8 1人暮らしへの希望(CIL) |
|
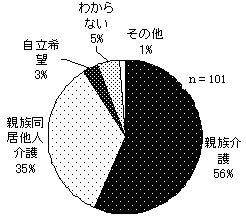 |
 |
|
|
同居する親族から介護を受けている人のうち、半数以上が今後も主な介護者である親族と同居することを望んでいる。一方で、35%の人が、親族と同居を継続するも、他人介護を望んでいる 1人暮らしへの希望に、年齢による差は見られないが、障害による差を見ることができる。障害の重い人ほど、今後の希望について「わからない」を選択。障害が比較的軽い人ほど、「1人暮らし」を希望している(高齢協版3頁図6)。 |
|
|
同居する親族から介助を受けている人のうち、45%が一人暮しを希望、35%が親族と同居を継続するも、他人介助を望んでいる。 年齢をみると、一人暮しを希望する人の平均年齢が低いことから、一人暮しを希望する人は、現在親と同居している割合が高いようだ。一方、他人介助を中心に利用しながら親族との同居継続(「親族同居他人介助」)を選択している人は、配偶者との同居の割合が高いことが予想される |
|
| 【日常生活動作の状況】 |
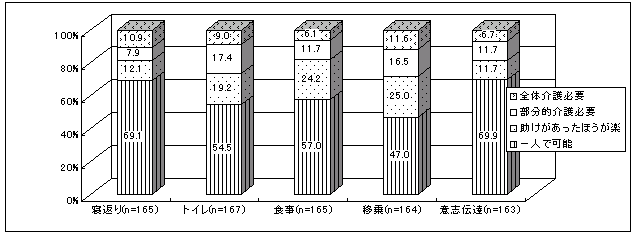
| 図 9 日常生活の状況(高齢協) |
 |
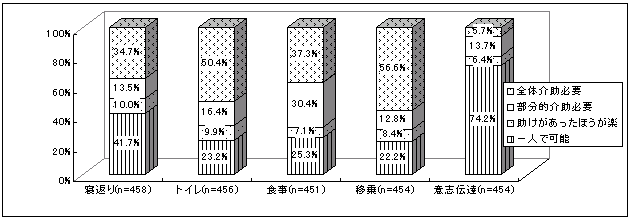
| 図 10 日常生活の状況(CIL) |
 |
|
平均して4割強の人が、寝返り、トイレ、食事、に介護が必要。移乗、意思伝達では3割。 障害が最も重いのは、親族と同居しながら、主に他人介護を受けている人。次に親族と同居し、介護を受けている人の障害が重く(高齢協版4頁図8)、親族が多くの介護を提供していることがうかがえる。 | |
|
平均して約7割の人が、寝返り、トイレ(小便)、食事、に介助が必要。意思伝達では、25%。日常生活動作に介助が必要な程度と、年齢、性別、居住地に有意な関連はない。 | |
| 【1人暮らしの年数】 |
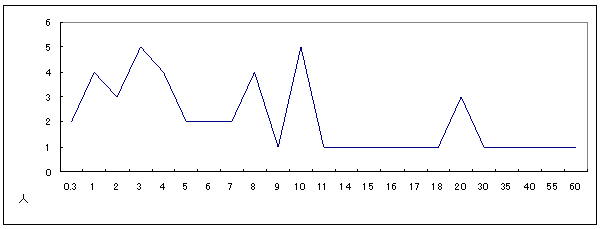
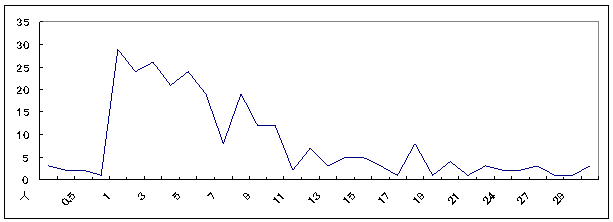
| 図 11 1人暮らしの年数(高齢協) |
 |
| 図 12 1人暮らしの年数(CIL) |
 |
|
一人暮らしの平均年数は、11年。半数が、一人暮らしを始めて6年以内。3年目の人が最も多い。 半数の人が、一人暮らしを始めてから6年以内ということから、死別等によって一人暮らしを始めた利用者が多いことがうかがえる。 |
|
|
一人暮しの平均年数は、7,5年。一人暮しを始めてから1年目以内の割合が最も多い。一人で4人に一人は、10年以上一人暮しをしている。 51.6%が一人暮しをはじめて、5年以内。このことは、今回のアンケートを依頼した地方の自立生活センターの多くが発足してから時間がたっていないことの影響もあると考えられる。 |
|
| II サービス利用状況 |
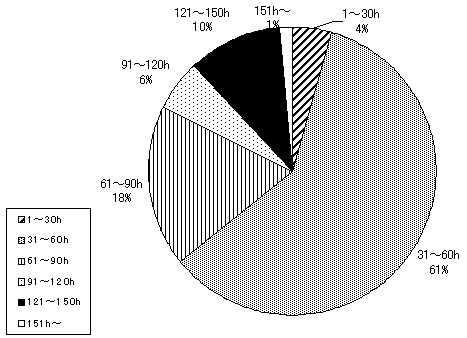
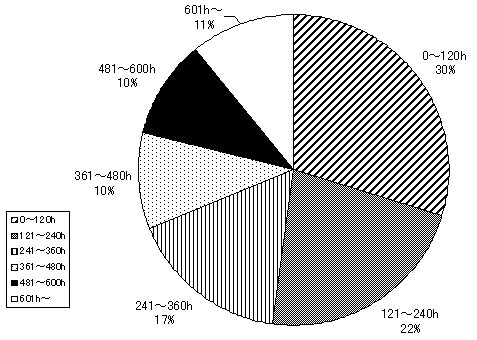
| 【利用時間】 |
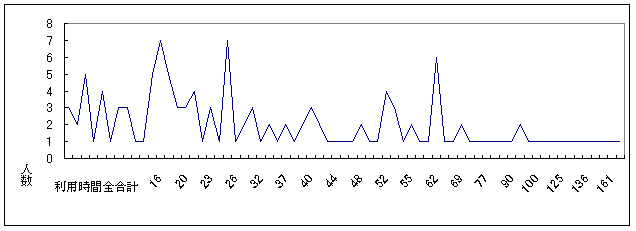
| 図 13 利用時間合計(高齢協) |
 |
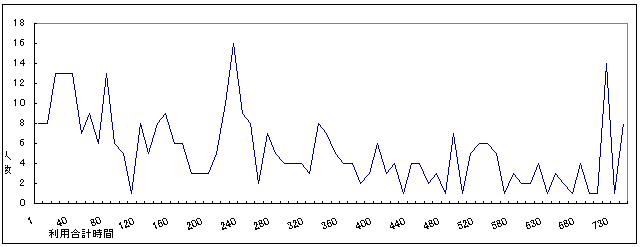
| 図 14 利用時間合計(CIL) |
 |
|
介護サービスの利用合計時間の月平均は、39.65時間、中央値は28時間。 最も多いのは、月に14時間の利用。親族と同居し主に他人介護を受けている人の合計利用時間平均が最も長い(高齢協版8頁図14)。日常生活動作、性別には、統計的に有意な関連はない。 |
|
|
介助サービスの利用合計時間の月平均は284時間、中央値は240時間。 最も多いのは720時間(1日24時間×30日)と230時間〜240時間(1日約8時間×30日)の利用者。平均利用時間と、日常生活動作、居住形態、性別が統計的に有意な関連を持つ。日常生活動作では、全体介助の必要な人ほど平均利用時間は長くなる(CIL版7頁図12)。居住形態では、一人暮しの人の平均利用時間が長い(CIL版8頁表2)。また性別では、女性の方が平均利用時間が長い(CIL版8頁図4)。 |
|
| 【内容別利用時間】 |
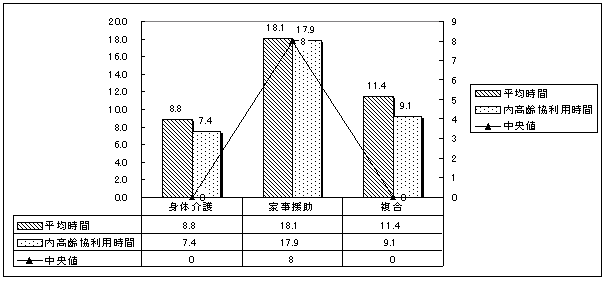
| 図 15 内容別利用時間(高齢協) |
 |
| 図 16 内容別利用時間(CIL) |
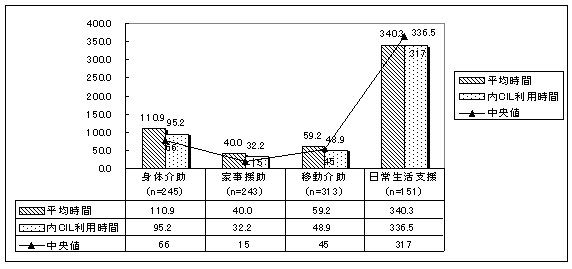 |
|
利用時間の内訳では、「家事援助」の平均時間が18.1時間で最も多い。全体の利用時間の中で、高齢協が、それぞれの利用時間の8割以上を提供しており、特に「家事援助」では、99%を占めている。 | |
|
利用時間の内訳では、身体介助の平均時間が、110.9時間で最も多い。全体の利用時間の中で、自立生活センターが、それぞれの利用時間の8割以上を提供しており、自立生活センター抜きでは生活が成り立たない利用者が多いことがうかがえる。 | |
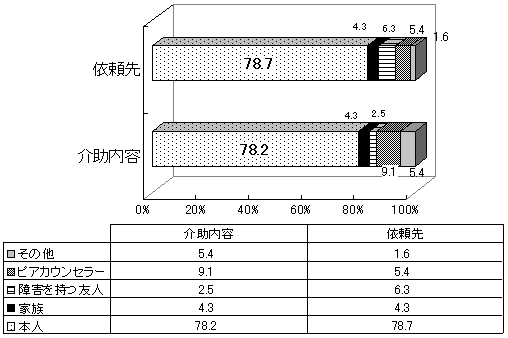
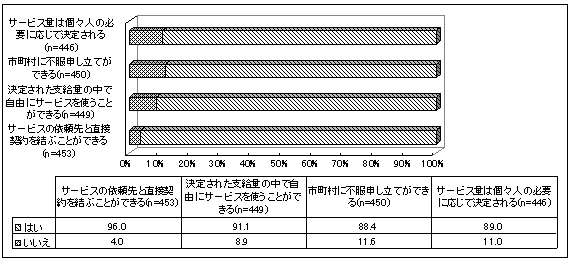
| 【サービス依頼先】 |
| 図 17 サービス依頼先(介護保険内)(高齢協) |
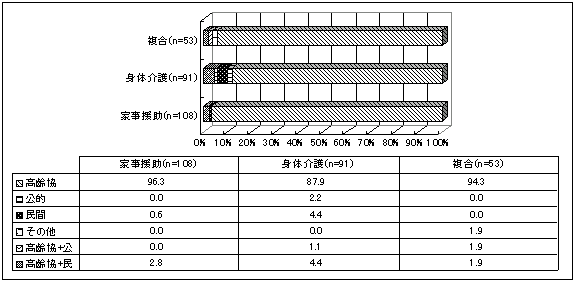 |
| 図 18 サービス依頼先(CIL) |
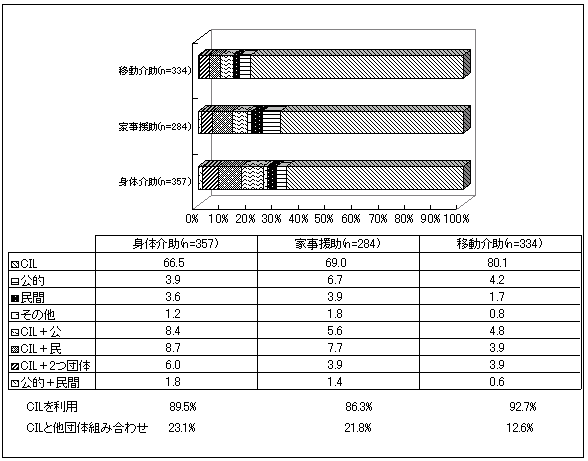 |
|
家事援助で96.3%、身体介護で87.9%、複合型で94.3%の人が高齢協からのみサービスを利用している。介護保険外では、高齢協のみからサービスを受けている人の割合が非常に高い(身体介護および複合型で高齢協のみが100%、家事援助で93.8%)。 障害の重い人ほど、高齢協と他の団体を組み合わせて利用している(高齢協版10頁図17)。 | |
|
身体介助で66.5%、家事援助で69%、移動介助で80.1%の人が自立生活センターからのみサービスを利用している。身体介助、家事援助では2割以上の人が、公的団体、民間団体と自立生活センターを組み合わせてサービスを受けている。 自立生活センターの利用者がもっとも、障害が重い(CIL版11頁図15)。 |
|
| 【利用日・時間帯別サービス依頼先】 |
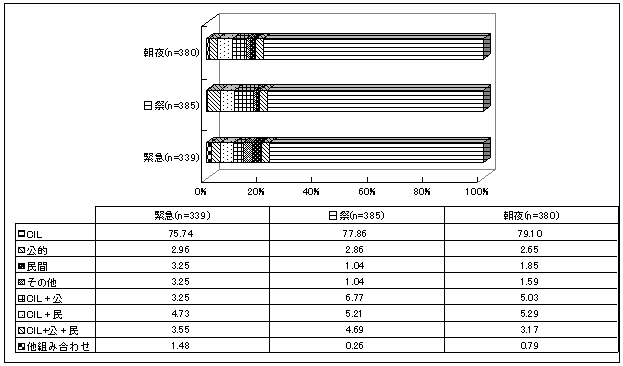
| 図 19 利用日・時間帯別サービス利用先(高齢協) |
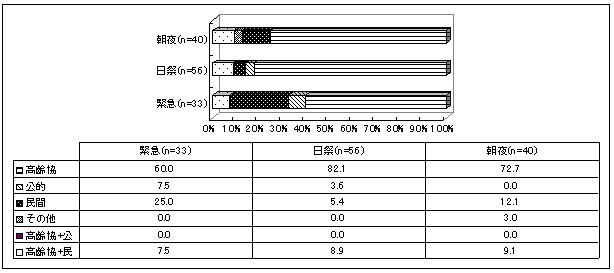 |
| 図 20 利用日・時間帯別サービス利用先(CIL) |
 |
|
早朝深夜72.7%、日曜祭日82.1%、緊急時60%の人が高齢協にサービスを依頼。 | |
|
早朝深夜79%、日曜祭日77%、緊急時75%の人が自立生活センターにサービスを依頼。 | |
| 【利用料金負担】 | ||
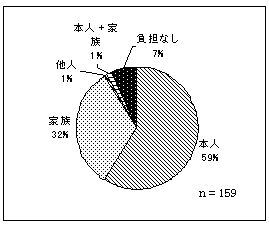
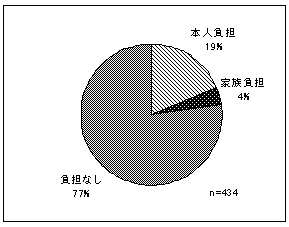
| 図 21 利用料金負担(高齢協) | 図 22 利用料金負担(CIL) | |
 |
 |
|
|
本人負担が59%を占める。次いで、家族が32%。利用料金を負担していない人は、7%のみ。 | |
|
3 / 4の人が、利用料金を負担していない。利用料金を負担している場合は、78%が本人、家族が14.7%。 | |
| 【利用料金の負担感】 | ||
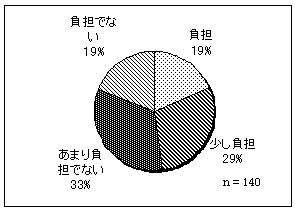
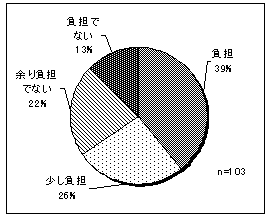
| 図 23 利用料金の負担感(高齢協) | 図 24 利用料金の負担感(CIL) | |
 |
 |
|
|
利用料金を負担に感じている人は、47.9%と半数以下。 | |
|
利用料金を負担に感じている人は、66.3%。 | |
| 【制度の認知度】 |
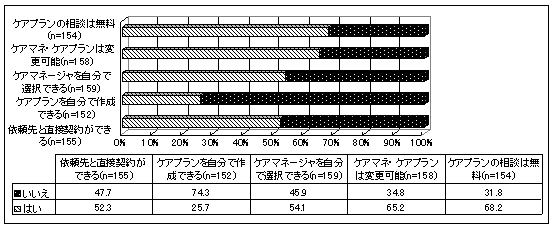
| 図 25 介護保険制度の項目別認知度(高齢協) |
 |
| 図 26 支援費制度の項目別認知度(CIL) |
 |
|
介護保険の主な特徴をひとつも知らない人(25.8%)が、全て把握している人(19.6%)を上回る。特に「ケアプランを自分で作成できる」は4人に1人(25.7%)のみしか知らない。また介護保険制度の認知度は、年齢が高くなるほど低くなる傾向がある(高齢協版頁図24 )。 | |
|
77%の人が支援費制度の主な特徴を全て把握している。全く知らない人は、2.4%のみ。合計利用時間の多い人ほど、支援費制度について把握しており(CIL版13頁図20)、居住形態では、親族と同居し親族から介助を受けている人の認知度が低い(CIL版13頁表5)。 | |
| III サービス提供団体の満足度 |
| 【サービス提供団体への評価】 |
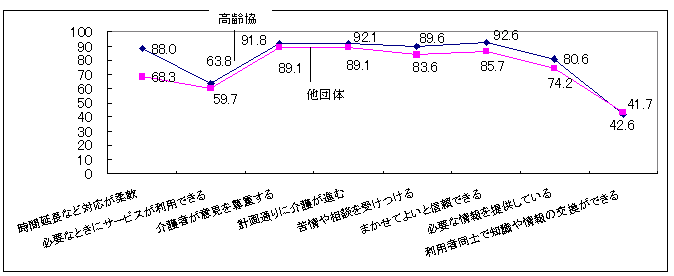
| 図 27 サービス提供団体への評価(高齢協) |
 |
| 表1 サービス提供団体への評価(高齢協) | ||||||||||||||||||||||||||||||||||||||||
|
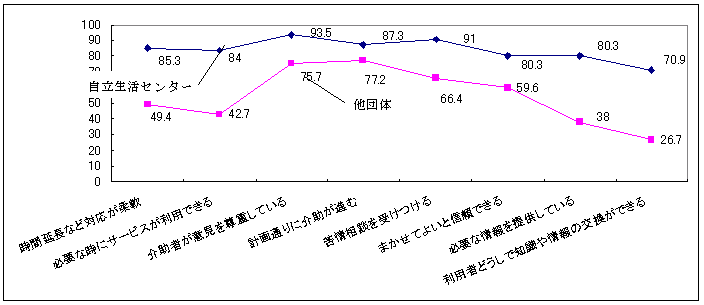
| 図 28 サービス提供団体への評価(CIL) |
 |
| 表2サービス提供団体への評価(CIL) | ||||||||||||||||||||||||||||||||||||||||
|
|
高齢協への評価は高い。それぞれの項目では、平均して80%の人が満足している。25.3%の人が全ての点において満足。最も評価が高いのは、「まかせてよいと信頼できる」「計画通りに介護が進む」点であり、一方他の項目と比較すると、「必要なときにサービスが利用できる」63.8%、「利用者どうしで知識や情報の交換ができる」41.7%と評価が低い。
他のサービス提供団体と比較すると、「利用者同士で知識や情報の交換ができる」点を除く、その他全ての点において高齢協の方が評価が高い。特に、「時間延長など対応が柔軟」な点において、高齢協は高く評価されている。 |
|
|
自立生活センターへの評価は高い。それぞれの項目では、平均して84%の人が満足し
ている。42%の人が全ての点において満足。最も評価が高いのは、「介助者があなたの意見を尊重している」「苦情や相談を受けつける」点にあり、一方他の項目と比較すると「利用者同士で知識や情報の交換ができる」のみが70%と相対的にみて、評価が低い。
他のサービス団体と比較すると、全での項目において自立生活センターの方が評価が高 い。特に、自立生活センターは、サービス提供だけでなく、利用者同士のつながりや情報提供の点において評価が高い。ピアカウンセラーや自立生活体験室などの、当事者による情報提供が、高く評価されているといえよう。 |
|
| 【サービス利用と生活の変化】 |
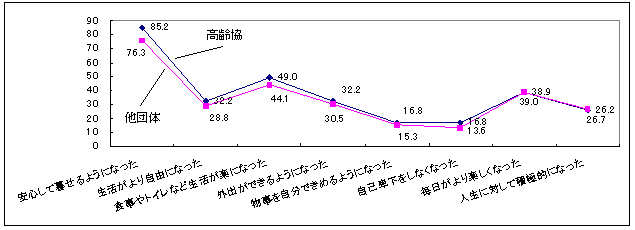
| 図 29 サービスの利用と生活の変化(高齢協) |
 |
| 表3 サービス利用と生活の変化(高齢協) | ||||||||||||||||||||||||||||||||||||||||
|
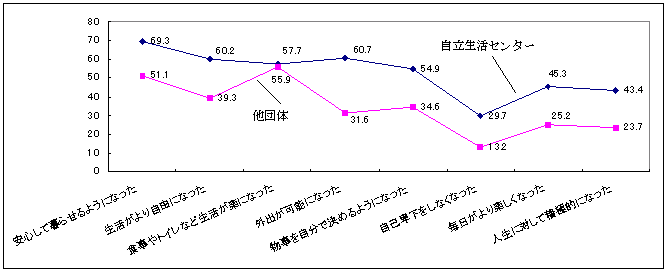
| 図 30 サービスの利用と生活の変化(CIL) |
 |
| 表4 サービスの利用と生活の変化(CIL) | ||||||||||||||||||||||||||||||||||||||||
|
|
高齢協のサービスを利用して最も変化したと評価されているのは、「安心して暮らせるようになった」ことである。85.2%の人がこの点を評価していることから、高齢協のサービスは利用者に生活の「安心」を与えているといえよう。次いで、「食事やトイレなど生活が楽になった」とする人が、半数近くいる。 他のサービス供給団体と比較すると、「安心してくらせるようになった」において高齢協の評価が高い。 |
|
|
自立生活センターのサービスを利用することで、もっとも変化したと評価されているのは「安心して暮らせるようになった」(69.3%)点である。次に、「外出が可能になった」(60.7%)「生活がより自由になった」(60.2%)の選択が高い割合を示している。自立生活センターの利用によって、生活の「安心」と「自由」が得られていることがうかがえる。 他のサービス供給団体と比較すると、利用者は自立生活センターを利用することで、他団体も提供している生活の利便性や安心だけでなく、外出を可能になるなど、生活の自由を得ていることが明らかになった。自立生活センターは、利用者の生活を支えるだけでなく、日々の生活により積極的な価値をも見出す助けになっていることがわかる。このことは、「外出が可能になった」「生活がより自由になった」だけでなく、「毎日がより楽しくなる」「物事を自分で決めるようになる」「人生に積極的になる」等の選択の割合も、他団体に比べ20%前後高いことから推測できるだろう。 |
|
| 【他団体との比較評価】 |
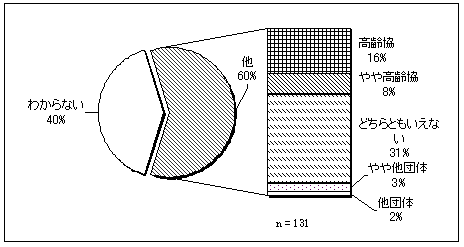
| 図 31 他団体との比較評価(高齢協) |
 |
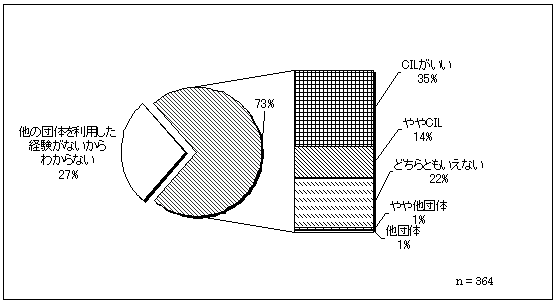
| 図 32 他団体との比較評価(CIL) |
 |
|
評価した人のうち、16%の人が高齢協の方がいいと評価している。全体で40%の人が「他の団体を利用した経験がないからわからない」とし、評価不可能。 | |
|
評価した人のうち、35%の人が、自立生活センターの方がいいと評価している。全体で27%の人が「他の団体を利用した経験がないからわからない」としている。 | |
| IV 介護内容、依頼先、介護者の決定 |
| 【依頼先、介護内容、ケアマネージャーの決定者】 |
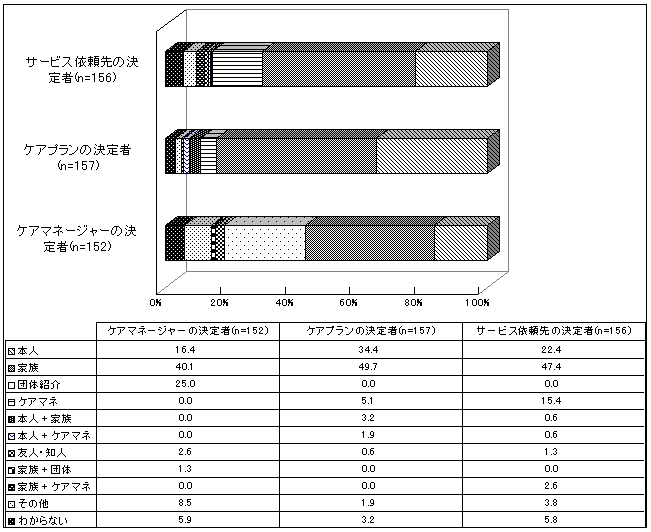
| 図 33 依頼先、介護内容、ケアマネージャーの決定者 (高齢協) |
 |
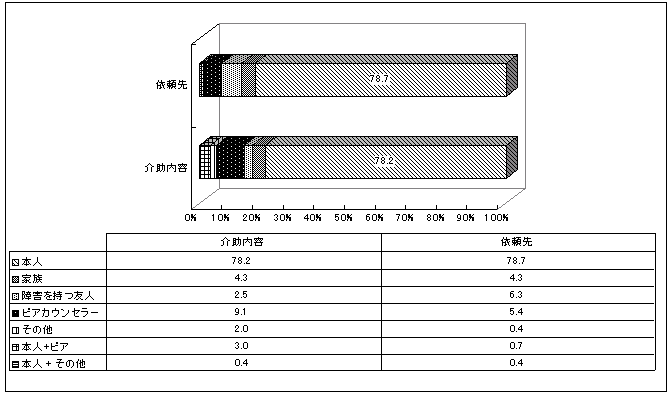
| 図 34 依頼先、介助内容の決定者 (CIL) |
 |
|
依頼先、介護内容、ケアマネージャーを「誰の意見を中心に決めたか」の問いに対して、ともに家族が4割以上を占めている。どの問いに対しても「家族」が最も多い。依頼先の決定で47.4%、介護内容の決定で 49.7%、ケアマネージャーの決定で 40.1%を「家族」が占める。介護内容の決定では「本人」34.4%が次に来るが、依頼先の決定では「ケアマネージャー」15.4%、ケアマネージャーの決定では、「サービス依頼先団体の紹介」が25%で2番目に多くなる。 また、居住形態では、1人暮らしおよび親族と同居しながら他人介護を主に受けている人では、「本人」(60%)が介護内容を決めた割合が高い。一方、主に介護を受ける親族と同居している人では、「家族」が介護内容を決定した割合が高い(高齢協版20頁図30)。 |
|
|
介助内容、依頼先ともに「本人」が8割近くを占めている。特徴としては、依頼先の決定では、「障害をもつ友人」の意見を中心に決めた人の割合が、介助内容では「ピアカウンセラー」の割合が多くなっている。 介助内容の主な決定者では、一人暮しの年数が短い人は、「障害を持つ友人」や「ピアカウンセラー」の意見を主として決定している(CIL版18頁図26)。一人暮らしを始めた時期には、これら「障害を持つ友人」や「ピアカウンセラー」といった人々の存在が重要なことが示唆される。また居住形態では、主に介護を受ける親族と同居している人では「家族」の割合が15%と、他と比較して家族が主に介助内容を決めた割合が高くなる(CIL版18頁図25)。 |
|
| 【介護(助)者の決定】 |
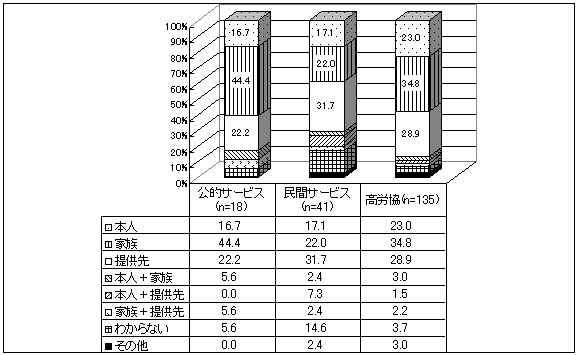
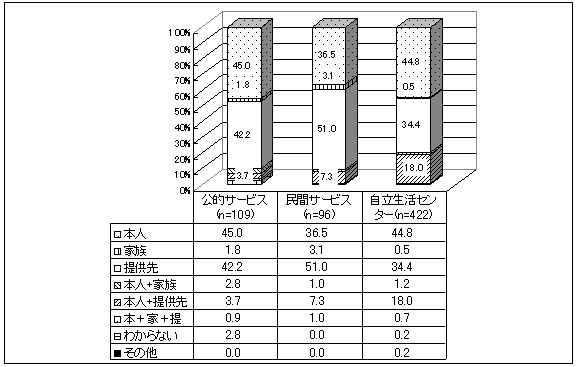
| 図 35 サービス提供先別介護者の決定(高齢協) |
 |
| 図 36 サービス提供先別介助者の決定(CIL) |
 |
|
「誰が介護者を決定したか」の質問に対して、公的サービス、高齢協では「家族」(34.8%)が、民間サービスでは「提供先」(31.7%)の割合が最も高い。また、高齢協では、本人(23%)の割合が他と比べ高い。いずれの機関でも、「家族」の割合が高い(公的サービス44.4%、高齢協34.8%、民間サービス22%)。高齢協では「家族」の次に、「提供先」28.9%、「本人」23%と続く。公的サービスも同様の順。民間サービスでは「わからない」の割合が高く、14.6%に及ぶ。 | |
|
民間サービスでは「提供先」が、自立生活センターおよび公的サービスでは「本人」が決定している場合が多い。自立生活センターでは、「本人とサービス提供先」の協力で決定しているケースが多いのが特徴である。介助内容の決定者に、ピアカウンセラーが多かったことから、自立生活センターではサービス提供先もピアカウンセラーとの協力で決定されることが多いと言えよう。 | |
| V介護(助)者の評価 |
| 【介護(助)者の評価】 |
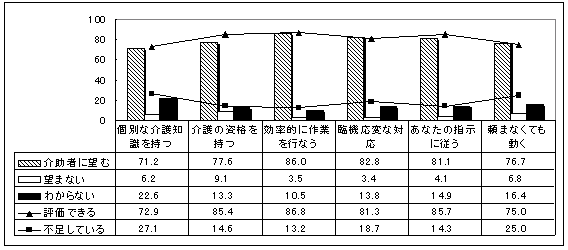
| 図 37 介護者の評価(高齢協) |
 |
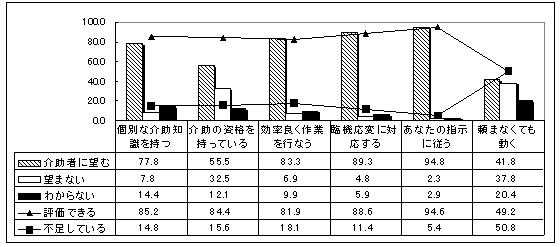
| 図 38 介助者の評価(CIL) |
 |
|
介護者の評価は概して高い。介護者に望むのは、割合の高い順に「効率的に作業を行う」86%、「臨機応変な対応」82.8%、「あなたの指示に従う」81.1%。一方最も要望が低いのは、「介護の資格を持つ」9.1%。 現在の主な介護者に対する評価では、概ね高い評価がみられるが、「一般的でなく個別な介護の知識を持つ」点が若干低い。 |
|
|
介助者の評価は概して高い。介助者に望むのは、「指示に従う」「臨機応変な対応」「効率よく作業する」「一般的ではなく本人の介助に関して十分な知識を持つ」。要望が低いのは、「介助の資格を有する」「頼まなくても動く」。利用者からの要望は低いが、介助者はそれでも有資格者が多い。 現在の主な介助者に対する評価では、概ね高い評価がみられるが、「一般的ではなく本人の介助に関して十分な知識を持つ」点が若干低く、また多くの介助者が当事者の希望に関わりなく、ホームヘルパー等の資格を有していることが明らかになった。 |
|
| VI充実を希望するサービス |
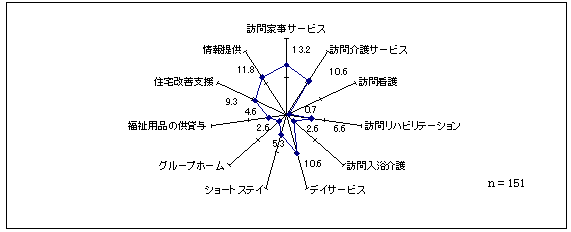
| 図 39 充実を希望するサービス(高齢協) |
 |
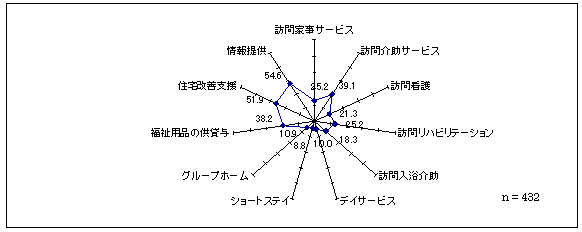
| 図 40 充実を希望するサービス(CIL) |
 |
|
最も充実を望まれているのは、順に「訪問家事サービス」13.2%、「情報提供」11.8%、 「デイサービス」10.6%、「訪問介護サービス」10.6%。逆に希望が少ないのは、低い順に「訪問看護」0.7%、「訪問入浴介護」2.6%、「グループホーム」2.6%。現状で十分と思う人は、55.6%。 | |
|
最も充実を望まれているのは、順に「情報提供」(54.6%)、「住宅改善支援」(51,9%)、「福祉用品の供貸与」(38.2%)。逆に希望が少ないのは、「ショートステイ」(8.8%)「デイサービス」(10%)「グループホーム」(10.9%)。現状で十分と思う人は、14%。 | |
| 【充実を希望するサービス(関連項目)】 |
||||||||||||||||||||||
| 表5 充実を希望するサービス(関連項目) |
||||||||||||||||||||||
|
||||||||||||||||||||||
| 表6 充実を希望するサービス(関連項目) |
||||||||||||||||||||||
|
|
「年齢」、「居住形態」、「日常生活動作」、と充実を望むサービスの間には、統計的に有意な関連がある。 「年齢」が低い人ほど、「住宅改善支援」を希望し、「日常生活動作」で介護が必要な程度が重い人ほど、「訪問リハビリテーション」、「ショートステイ」を希望している。居住形態では、「ショートステイ」を希望しているのは、親族と同居している人に多い。 |
|
|
「年齢」、「居住形態」、「一人暮らしの年数」、「日常生活動作」、「介助サービス合計利用時間」と充実を望むサービスの間には、有意な関連がある。「年齢」が高い人は、「訪問リハビリテーション」を、低い人は「情報提供」を、「居住形態」では、一人暮らしの人が「訪問看護」、「訪問リハビリテーション」を、親族が介助者で同居している人は、高齢者と同様「ショートステイ」を、「1人暮らし」の年数が長い人は、「訪問家事」を、短い人は「福祉用品の供貸与」を、「日常生活動作」で介助が必要な程度が重い人ほど、「訪問看護」「訪問入浴」を、「介助サービス合計利用時間」が多い人ほど、「訪問リハビリテーション」と「住宅改善支援」を望む傾向にある。 | |
| VII 今後の利用量の予測 |
|
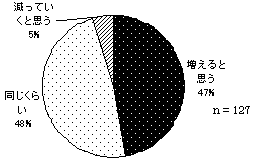
「増えると思う」と「同じくらい」がほぼ同率。「減っていく」と思うのは4.7%のみ。今後の利用量の予測と年齢の間には、統計的に有意な関連がある。「同じくらい」と予測している人の平均年齢が最も高く、「減っていく」と予測する人の平均年齢が、最も低い(高齢協版26頁図38)。 | |
|
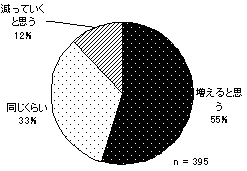
今後の利用量への予測は「増える」54.7%「同じくらいのまま」33.4%「減っていく」11.9%。「減っていく」と予測する人は、一人暮しの人の割合が多く、逆に「増える」と予測する人は介助者である親族と同居している人の割合が多い傾向にあるため、今後一人暮しをすることを考慮してのことと推測できる。 | |
| 図 41 今後の利用量の予測(高齢協) |
図 42 今後の利用量の予測(CIL) |
|
 |
 |
| VIII サービス利用における抵抗感 |
| 図 43 サービス利用における抵抗感(高齢協) |
図 44 サービス利用における抵抗感(CIL) |
|
 |
 |
|
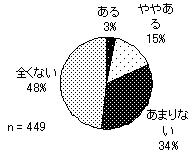
75.1%の人がサービス利用に抵抗を感じていない。ちなみに、どの属性もサービス利用への抵抗感には関係していない。 | |
|
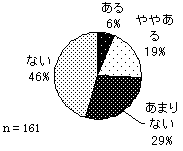
8割以上の人がサービス利用に抵抗を感じていない。「全く抵抗感がない」人の利用合計時間平均は長く、「抵抗感がある」人の利用合計時間平均は短い(CIL版24頁図32)。 | |
| 【サービス利用への抵抗感の理由】 | ||
| 図 45 サービス利用への抵抗感の理由(高齢協) |
図 46 サービス利用への抵抗感の理由(CIL) |
|
 |
 |
|
|
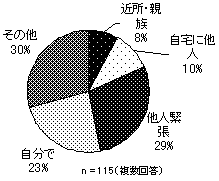
サービス利用への抵抗感の理由としては、「他人と接するのは緊張する」、「自宅に他人が入るのに抵抗がある」の割合が比較的高い。 | |
|
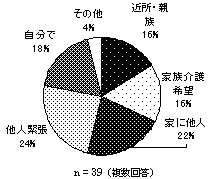
サービス利用への抵抗感の理由として、「他人と接するのは緊張する」「できるだけ自分でやりたい」ことがあげられている。その他の記述項目の中では、「自分の時間がほしい」「介助者によっては、タイプが合わない」といった内容が比較的多かった。 | |
| 【サービス利用に抵抗感のない理由】 | ||
| 図 47 サービスに抵抗感のない理由(高齢協) |
図 48 サービスに抵抗感のない理由(CIL) |
|
 |
 |
|
|
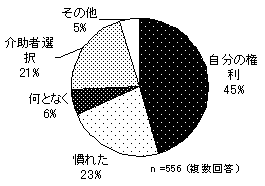
抵抗感のない理由としては、「慣れたので感じない」が約半数を占める。 | |
|
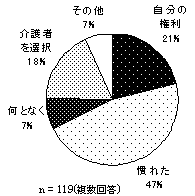
抵抗感のない理由としては、「自分の権利だから」「抵抗感のない介助者を選んでいる」の割合が高い。一方で、「慣れたので感じない」という消極的な理由もあげられているが、権利意識が高いことがうかがえる。 | |
| IX 社会参加 |
| 【社会参加の状況】 |
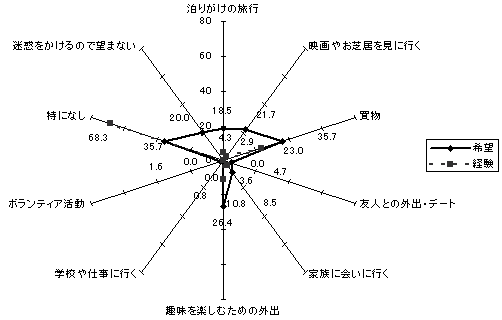
| 図 49 社会参加の希望・経験(高齢協) |
 |
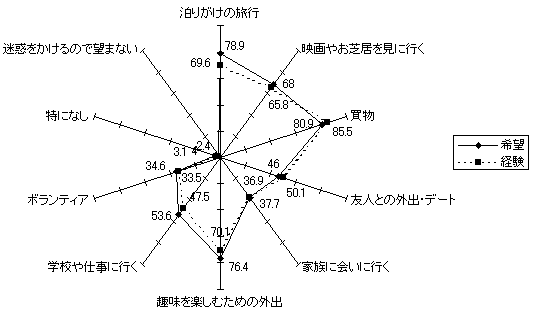
| 図 50 社会参加の希望・経験 |
 |
|
介護を利用しての外出経験のない人が、68.3%に及ぶ。「買物」「趣味を楽しむための外出」「映画やお芝居を見に行く」「泊りがけの旅行」を希望する人の割合が高い。一方で、35.7%の人が特に希望はなく、20%の人が「迷惑をかけるので望まない」を選択している。 年齢が高くなるほど、「特になし」を選択する率が多くなり、「特になし」を選択している人は、「迷惑をかけるので望まない」を選択している傾向があるため、社会参加への希望が障害者と比べて弱い理由として、年齢が大きな要因として考えられる。 |
|
|
多くの人が、様々なところに介助を利用して外出・参加を希望し、また実行している。障害が重い人ほど、介助を利用しての外出経験、希望ともに高い。日常生活動作とは、統計的に有意な関連があり、日常生活動作に介助が必要な人ほど、外出経験、希望がともに高い(CIL版26頁図36)。年齢による統計的に有意な差はみられない。 | |
| 介護保険ヘルパー3時間/日 | 障害ヘルパー(2階部分)21時間/日 |
| 介護保険ヘルパー3時間/日が上限 |