
わが国における糖尿病は、生活習慣と社会環境の変化に伴って増加しています。糖尿病は、放置すると網膜症・腎症・神経障害などの合併症を引き起こし、末期には失明したり透析治療が必要となることがあり、また、脳卒中、虚血性心疾患などの心血管疾患の発症、進展を促進することも知られています。このような糖尿病の合併症は患者のQOLを著しく低下させるのみでなく、医療経済的にも大きな負担を社会に強いています。
こうした状況のなか、糖尿病の実態把握については、平成9年度に厚生省(当時)において糖尿病実態調査が実施されました。その結果は社会的にも大きく取り上げられ、我が国における健康増進施策にも影響を与えました。その後、平成12年3月には、第3次の国民健康づくり対策である「21世紀における国民健康づくり運動(健康日本21)」を開始し、この中で取り組むべき健康課題の一つとして糖尿病を取り上げ、2010年度(平成22年度)において国民が到達すべき具体的な目標の設定を行っています。健康の実現には、一人一人の主体的な取り組みと健康づくりに取り組む個人を社会全体で支援していくことが不可欠であり、国民が一体となって健康づくり運動を総合的に推進し、意識の向上や取り組みを促していくことが重要であることから、今回の調査では、糖尿病に関する知識等の把握に努めました。
具体的な調査の企画及び調査後の解析や結果報告については、関係分野の専門家からなる「平成14年度糖尿病実態調査企画・解析検討会」を設置し、そこでの検討を踏まえ、今般、「平成14年度糖尿病実態調査報告」として取りまとめられました。
本報告書が公刊されることは、今後の糖尿病の発生動向を予測する上できわめて有意義であり、糖尿病予防対策を推進するための資料として広く活用されることを願ってやみません。
終わりに、この調査の実施に御協力いただきました世帯の方々、また、調査に当たられた調査員、保健所、都道府県等の関係者の方々並びに集計を担当した独立行政法人国立健康・栄養研究所の御尽力に対し感謝申し上げます。
平成16年6月
平成14年度糖尿病実態調査報告
―目次―
| ● | 調査の概要
|
| ● | 結果の概要
|
| 1. | 調査の目的 わが国の糖尿病に関する状況及びその背景を把握することにより、今後の予防対策に資することを目的とした。 |
| 2. | 調査の対象および客体 調査の対象は、平成14年国民生活基礎調査において設定された単位区内の世帯の世帯員で、平成14年11月1日現在で満20歳以上の者全員とした。 調査の客体は平成14年国民生活基礎調査により設定する単位区から層化無作為抽出により300単位区(約5,000世帯、約15,000人)を抽出し、平成14年国民栄養調査に応じた20歳以上の人(10,067人)を調査客体とした。なお、糖尿病実態調査地区は、国民栄養調査地区と同地区とした。 |
| 3. | 調査客体の分類方法 |
| (1) | 人口規模別分類 全国を12大都市(+特別区)、人口15万以上の市、人口5~15万未満の市、人口5万未満の市、町村の別に分類した。 |
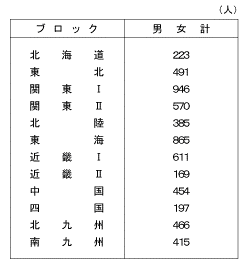
| (2) | 地域ブロック別分類 全国を次の表のように12地域に分類した。 |

| 4. | 調査客体の概要 |
| (1) | 調査世帯数 無作為抽出された300単位の世帯数は、5,998世帯であり、そのうち調査実施世帯数は、4,246世帯である。 |
| (2) | 年齢階級別状況 |
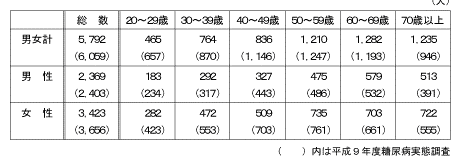
| (3) | 人口規模別状況 |

| (4) | 地域ブロック別状況 |
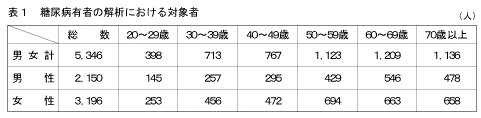
| 5. | 調査の解析対象 糖尿病実態調査の解析にあたっては、糖尿病実態調査質問票に回答した人(5,803名)のうち、有効回答がえられた人(5,792名)を対象とした。ただし、糖尿病の有病者の解析については、その中で血液検査においてヘモグロビンA1c(HbA1c)の測定値がある人(5,346名)を対象とした。また、身体状況調査等の結果とクロス集計を行う場合は、同時に実施された平成14年国民栄養調査において結果がえられた人を対象として解析を行った。 |
| 6. | 調査項目 |
| (1) | 国民栄養調査で行った調査内容 |
| ア. | 身体状況調査 身長、体重、血圧測定、1日の運動量(歩行数)、問診(喫煙、飲酒、運動)、血液検査(血糖値、総コレステロール、HDL-コレステロール、トリグリセライド、ヘモグロビンA1c) |
| イ. | 栄養摂取状況調査 |
| ウ. | 食生活状況調査 |
| (2) | 糖尿病の実態に関する調査内容 糖尿病実態調査質問票(糖尿病に関する情報や知識、糖尿病管理のための近隣地域の状況に関する認知度、糖尿病検査の受診状況、糖尿病既往歴とその治療状況、糖尿病合併症、その他の既往歴(心臓病、脳卒中)等) |
| 7. | 調査時期
平成14年11月1日から11月30日までの間に実施した。 |
| 8. | 調査要領 |
| (1) | 調査員の構成 調査員は、医師、栄養士、保健師、看護師、衛生(臨床)検査技師および助手をもって構成した。 | ||||||||
| (2) | 調査体制 調査系統は次のとおり行った。 厚生労働省―都道府県・政令市・特別区―保健所―糖尿病実態調査員 | ||||||||
| (3) | 調査票の様式
| ||||||||
| (4) | 調査方法 調査は、調査対象世帯の世帯員を対象とし、被調査者の集合に便利な場所を選び、その場所において実施した。 |
| ア. | 糖尿病実態調査 糖尿病に関する情報や知識、糖尿病管理のための近隣地域の状況に関する認知度、糖尿病検査の受診状況、糖尿病既往歴とその治療状況、糖尿病合併症、その他の既往歴(心臓病、脳卒中)等についての質問が記載された糖尿病実態調査質問票を、身体状況調査の会場で被調査者に配布し、本人に記入を依頼した。本人が記入後に調査員がその確認を行った。 |
| イ. | 身体状況調査 身体状況調査における検査の方法は次のとおりである。 |
| (ア) | 身長 KY式身長計またはマルチン氏人体測定器中の身長計等を使用し、靴及び靴下を履かずに、直立にて測定した。 |
| (イ) | 体重 機器の指定は特に行っていないが、事前に体重計の目盛りの調整を行った。軽い着衣のみで測定を行ったが、衣類を着たまま測定した場合は、あらかじめ衣類の重さを家庭において計測し、測定数値から差し引いた。 |
| (ウ) | 血圧 リバロッチ水銀血圧計およびJIS規格のマンシェットを用いて収縮期および拡張期血圧を測定した。5分以上の安静の後に、座位にて、右上腕部で2回測定した。何らかの理由により右上腕の測定が不可能な者については、左上腕で測定した。なお、2回測定の平均値を測定値として用いた。 |
| (エ) | 問診 |
| (i) | 喫煙習慣
| ||||||
| (ii) | 飲酒習慣
| ||||||
| (iii) | 運動習慣 「運動習慣あり」とは、継続的に下記(1)~(3)の項目全部が該当する者とした。
|
| (オ) | 血液検査 |
| (i) | 採血方法 原則として、食後3時間以上経過後に実施した。採血は駆血帯を使用し、座位にて肘静脈から行い、(1)血清分離剤入り真空採血管(血液化学検査用)、(2)抗凝固剤(EDTA-2K)入り真空採血管(末梢血液一般検査およびヘモグロビンA1c用)、(3)NaF入り真空採血管(血糖用)に採取した。 |
| (ii) | 採血後の処理と保存 採血後、上記(2)および(3)は直ちに10回ぐらい転倒混和して凝固の防止を図り、(1)および(3)は採血後30分~2時間後に、遠心分離を行った。遠心分離は室温にて1,500Gで10分間行った。遠心分離後に(1)から血清を、(3)から血漿を採取し、それらを冷蔵保存した。また、(2)については、室温で保存した。 |
| (iii) | 測定方法 各検査項目の測定方法は以下の方法(表1)で行った。測定は、株式会社エスアールエル(SRL)に委託した。 |
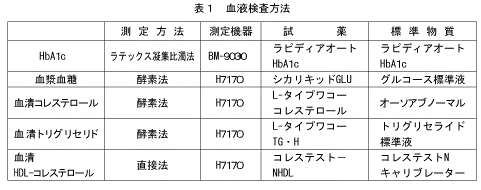
| (iv) | 測定値の精度管理 すべての検査項目については、血液検査受託機関であるSRLにおいて内部精度管理が実施された。さらに、米国のCAP(College of American Pathologists)、米国CDC(Center for Disease Control and Prevention)が展開するCDC-NHLBI脂質標準化プログラムや日本の学術団体等が主催するコントロール・サーベイ等に参加して、外部精度管理も行った。 |
| (カ) | 1日の運動量 歩数計(アルネス200S)を起床後から就寝まで装着し、1日の運動量として歩行数を測定した。 |
| 9. | 調査の機関と組織 |
| (1) | 厚生労働省は、平成14年度糖尿病実態調査企画・解析委員会を設置し、本調査の調査設計およびその解析について専門的な立場から意見を聞いた。 |
| (2) | 厚生労働省が、企画立案を行い、都道府県、政令市および特別区衛生主管部(局)統括の下、調査は調査地区を管轄する保健所が行った。 |
| (3) | 保健所では、保健所長を班長とする糖尿病実態調査班を編成し、医師、栄養士、保健師、臨床検査技師及び事務担当者等の調査員が調査の実施にあたった。 |
| (4) | 独立行政法人国立健康・栄養研究所は、厚生労働省に提出された調査票について入力・集計・作表を行った。 |
| 10. | 本報告書利用上の留意点 |
| (1) | 血圧の区分について 血圧測定結果の区分は、2000年に日本高血圧学会が作成した「高血圧治療ガイドライン2000年版」に設定された血圧の分類(表2)および1962年にWHO(世界保健機関)が設定した高血圧の分類(表3)に基づいて解析を行った。 |


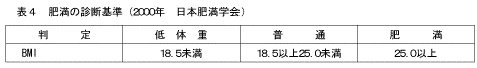
| (2) | 肥満の判定について 肥満の判定についてはBMI (Body Mass Index)を用い、日本肥満学会が2000年に設定した肥満の診断基準(表4)により判定した。BMI=体重kg/(身長m)2 また、現在の肥満度については、男女ともBMI=22を標準(0%)とし、標準値からの増減によって区分した。 |
この報告書に掲載している数値は、四捨五入のため、
内訳合計が総数に合わないことがある。
1.糖尿病の実態
平成14年度糖尿病実態調査(以下「今回の調査」という。)では、その解析にあたって、平成14年度糖尿病実態調査質問票(以下「質問票」という。)に回答した人5,803名のうち有効回答が得られた5,792名を解析対象とした。ただし、糖尿病有病者の解析については、その中で血液検査においてヘモグロビンA1cの測定値がある人5,346名(調査客体5,792名における92.3%)を対象とした。以下、ヘモグロビンA1cの測定値がある人の性・年齢階級別の構成を示す(表1)。
今回の調査において、
(1)「糖尿病が強く疑われる人」とは、ヘモグロビンA1cの値が6.1%以上、または、質問票で「現在糖尿病の治療を受けている」と答えた人である。
(2)「糖尿病の可能性を否定できない人」とは、ヘモグロビンA1cの値が5.6%以上6.1%未満で、(1)以外の人である。
(3)「今回の調査で正常範囲の人」とは、上記(1)、(2)以外の人である。
1-1.糖尿病有病者の状況
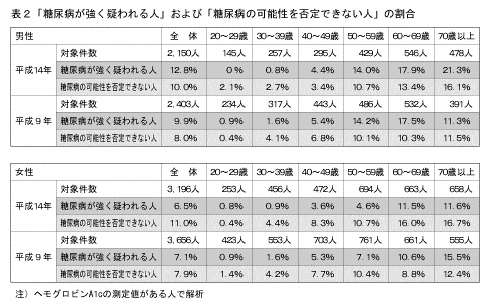
今回の調査で、「糖尿病が強く疑われる人」は男性の12.8%、女性の6.5%であった。また、「糖尿病の可能性を否定できない人」は男性の10.0%、女性の11.0%であった。平成9年度糖尿病実態調査(以下「前回の調査」という。)の結果と比較して、性・年齢階級別に見ると、「糖尿病が強く疑われる人」の割合は、男性では60歳以上で、女性では60歳代で高くなっていたが、男女とも60歳未満では低くなっていた。また、「糖尿病の可能性を否定できない人」の割合は、男性において50歳以上で高くなり、50歳未満は低くなっていた。女性においては、ほぼ全年齢層で高くなっていた(表2)。
男女とも年齢が高くなるとともに、「糖尿病が強く疑われる人」と「糖尿病の可能性を否定できない人」を合わせた割合は高くなり、男性の70歳以上では37.4%であった(図1)。
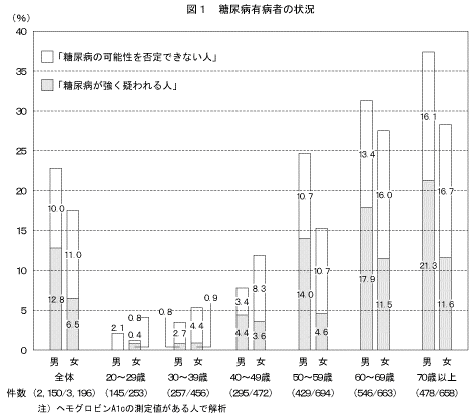
今回の調査の結果に平成14年10月1日のわが国の推計人口を乗じて推計したところ、「糖尿病が強く疑われる人」は約740万人、「糖尿病の可能性を否定できない人」を合わせると約1,620万人となった(表3)。
(参考:平成9年度糖尿病実態調査「糖尿病が強く疑われる人」約690万人、「糖尿病の可能性を否定できない人」約680万人)

2-1.「糖尿病が強く疑われる人」における治療状況
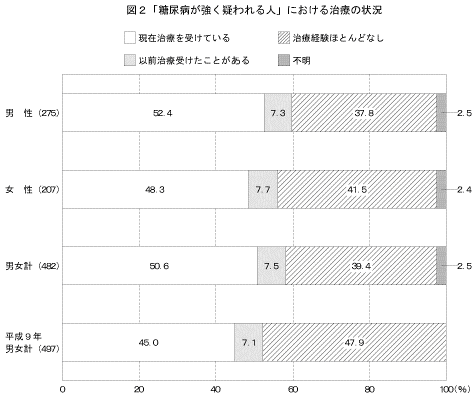
「糖尿病が強く疑われる人」の糖尿病の治療の状況は図2に示すとおりである。「現在治療を受けている」と答えた人は、男性で52.4%、女性で48.3%、男女計で50.6%であった。
前回の調査の結果と比較すると、「現在治療を受けている」と答えた人の割合が高かった。
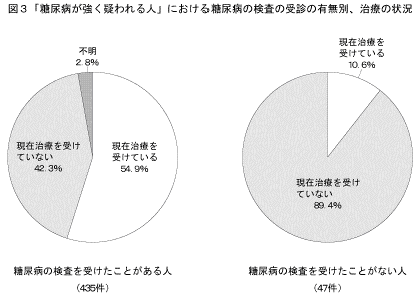
「糖尿病が強く疑われる人」の健康診断などにおける糖尿病の検査の受診状況別、治療の状況は図3に示すとおりである。「糖尿病が強く疑われる人」(482名)において、「健康診断などで糖尿病の検査を受けたことがある人」(435名)の半数以上は治療に結びついていたが、「健康診断などで糖尿病の検査を受けたことがない人」(47名)では、89.4%が治療を受けていなかった。
3-1.糖尿病の予防や治療に関する情報源
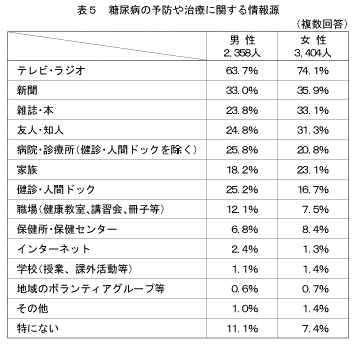
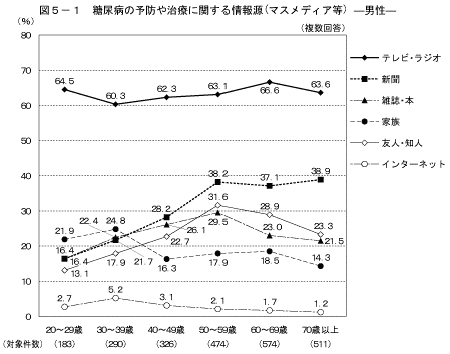
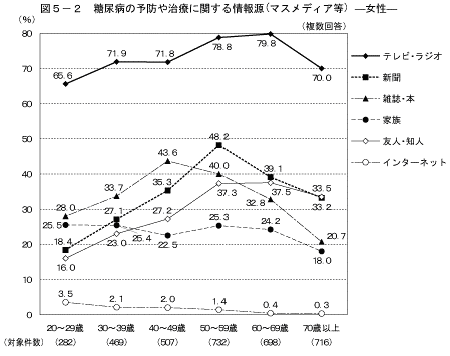
「糖尿病の予防や治療に関する情報源」を何から得ているかと尋ねたところ(複数回答)、情報源として多くあげられたものは、男性では「テレビ・ラジオ」(63.7%)、「新聞」(33.0%)、「病院・診療所」(25.8%)であり、女性では「テレビ・ラジオ」(74.1%)、「新聞」(35.9%)、「雑誌・本」(33.1%)であった(表5)。
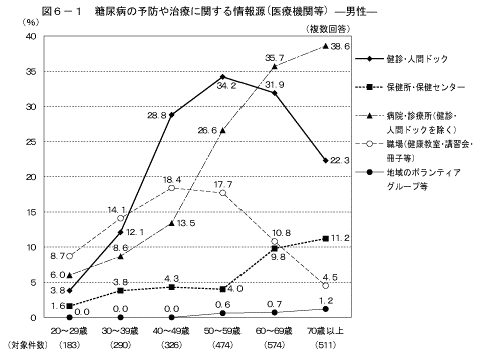
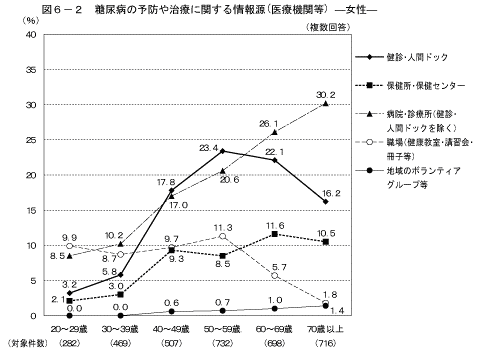
情報源をマスメディア等と医療機関等に分けると、マスメディア等に関して、いずれの年齢階級においても男女ともに「テレビ・ラジオ」と回答した人が最も多かった。また、男性の40歳以上では「新聞」と答えた人の割合が高く、女性の20~40歳代は「雑誌・本」、50歳以上では「新聞」と答えた人の割合が高かった(図5)。医療機関等に関して、男女ともに年齢が上がるにしたがって、「病院・診療所」と答える人の割合が高くなる傾向が見られた(図6)。
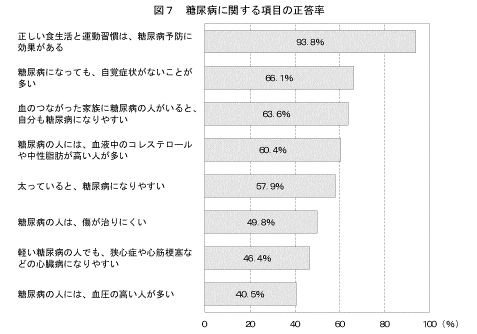
糖尿病という病気に関する事項について、その正誤について尋ねた。各事項における正答率はそれぞれ、「正しい食生活と運動習慣は、糖尿病の予防に効果がある」93.8%、「糖尿病になっても、自覚症状がないことが多い」66.1%、「血のつながった家族に糖尿病の人がいると、自分も糖尿病になりやすい」63.6%、「糖尿病の人には、血液中のコレステロールや中性脂肪が高い人が多い」60.4%、「太っていると、糖尿病になりやすい」57.9%、「糖尿病の人は、傷が治りにくい」49.8%、「軽い糖尿病の人でも、狭心症や心筋梗塞などの心臓病になりやすい」46.4%、「糖尿病の人には、血圧の高い人が多い」40.5%であった(図7)。
また、「太っていると、糖尿病になりやすい」という記述について、「間違っている」と答えた人が24.0%であった(表6)。

4-1.近隣地域における食生活を相談する場所および運動を実施する場所の認知状況
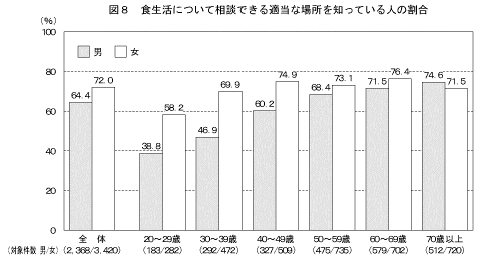
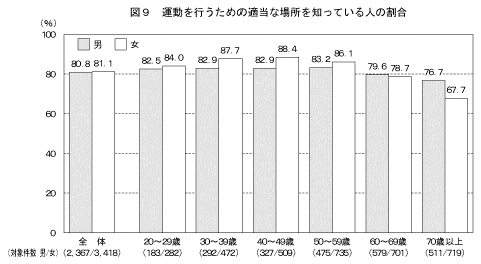
自分の住んでいる近隣地域に「食生活について相談できる適当な場所(保健所・保健センター、病院・診療所など)」および「運動を行うための適当な場所(体育館、スポーツクラブ、ウォーキング・ジョギングのためのコースなど)」を知っているか尋ねた結果は図8、図9に示すとおりである。
「食生活について相談できる適当な場所」を知っていると答えた人の割合は、男性で64.4%、女性で72.0%であった。また、「運動を行うための適当な場所」を知っていると答えた人の割合は、男性で80.8%、女性で81.1%であった。「食生活について相談できる適当な場所」を知っていると答えた20歳代および30歳代の男性の割合は、他の年齢階級と比較し低かった。
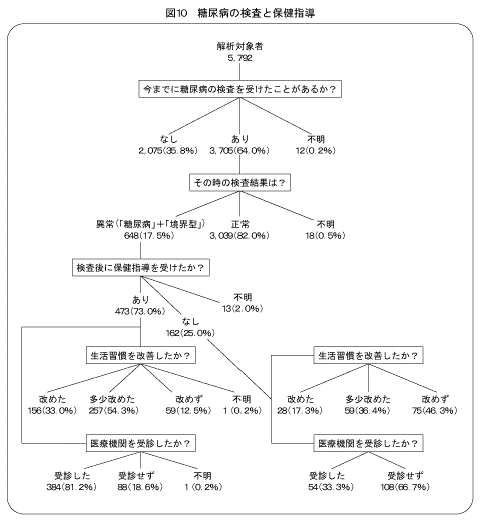
今回の調査の解析対象者5,792人が回答した質問票の中で、健康診断などにおける糖尿病の検査と保健指導の状況について尋ねた結果をまとめた(図10)。「どのような機会に糖尿病の検査を受けたか」について、「病院・診療所」には糖尿病の疑いで受診した場合は含まれていない。
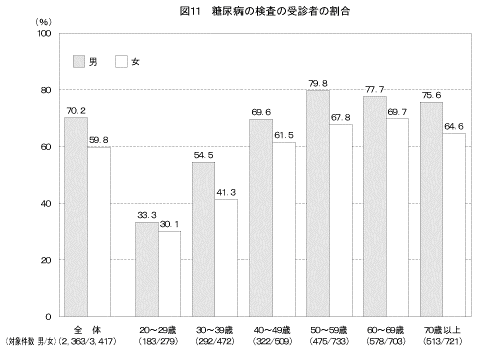
「これまでに健康診断などで糖尿病の検査を受けたことがある」と答えた人の割合は図11に示すとおりである。男性では70.2%、女性では59.8%が「これまでに健康診断などで糖尿病の検査を受けたことがある」と答えた。性・年齢階級別に見ると、いずれの年齢階級においても、男性に比べて女性の受診者の割合が低かった。
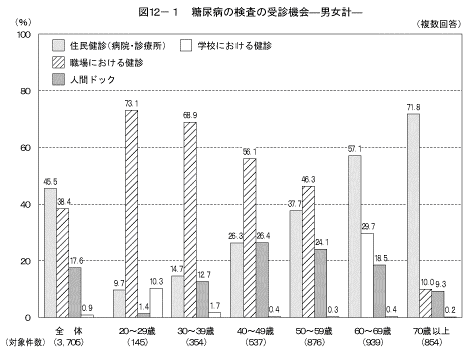
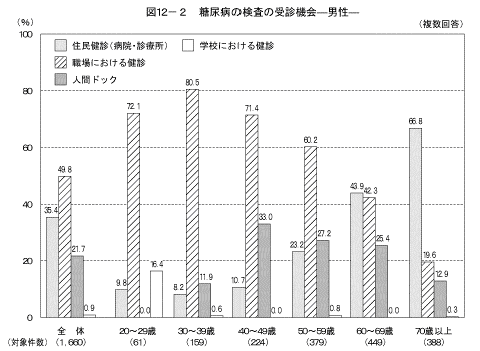
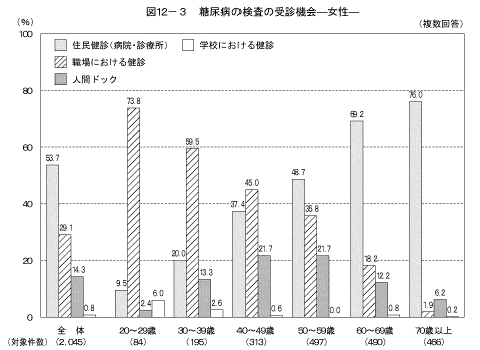
「これまでに健康診断などで糖尿病の検査を受けたことがある」と答えた人において糖尿病の検査の受診機会(複数回答)は図12に示すとおりである。男性では「職場における健診」と答えた人の割合が最も高く(49.8%)、女性では「住民健診」と答えた人の割合が最も高かった(53.7%)。 性・年齢階級別に見ると男性では50歳代まで、女性では40歳代までは「職場における健診」の割合が高かった。男女とも年齢が高くなるとともに、「住民健診」の割合が高くなっていた。
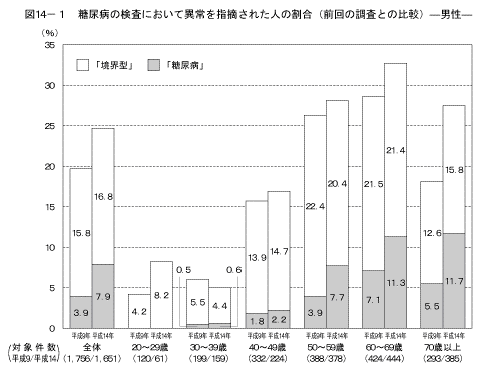
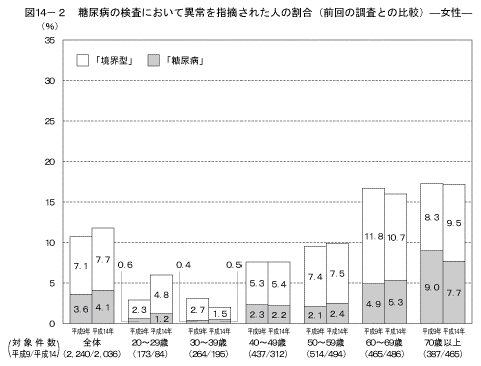
「これまでに健康診断などで糖尿病の検査を受けたことがある」と答えた人のうち、その検査の結果で、「糖尿病である」(「糖尿病」)と言われた人、「境界型である」、「糖尿病の気がある」、「糖尿病になりかけている」、「血糖値が高い」など(「境界型」)と言われた人の割合は図13に示すとおりである。「異常を指摘された人」とは、「糖尿病」または「境界型」と言われた人である。 「糖尿病の検査を受けたことがある人」のうち、男性の24.7%、女性の11.8%が「糖尿病」または「境界型」と指摘されていた。 また、前回の調査の結果と比較すると、男性の40歳以上では「糖尿病」または「境界型」と指摘されている人の割合が高くなっていた(図14)。
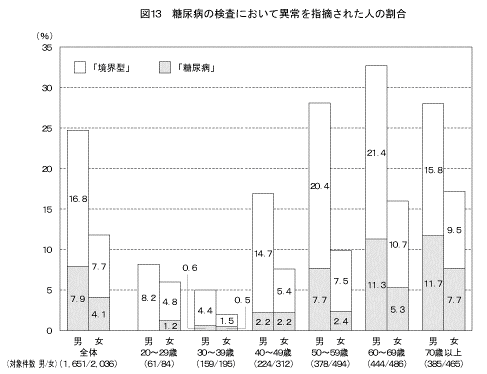
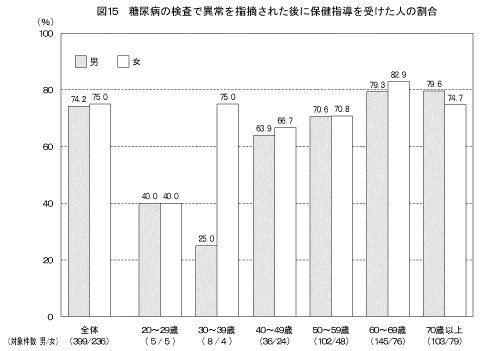
「糖尿病の検査で「糖尿病」または「境界型」と言われたことがある」と答えた人のうち、糖尿病の検査の受診後に保健指導を受けたかどうかの状況については図15に示すとおりである。男性の74.2%、女性の75.0%は、糖尿病の検査の受診後に何らかの保健指導を受けていた。
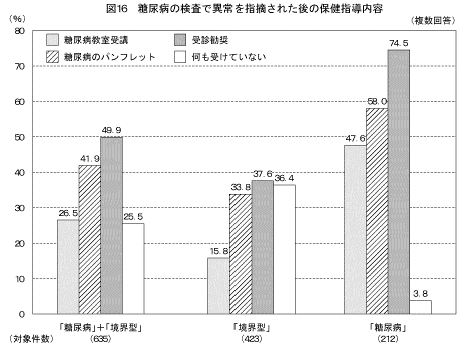
また、保健指導の内容は図16に示すとおりである。検査の結果で「糖尿病」と指摘された人のうち、「医療機関を受診するように言われた」(以下「受診勧奨」という。)と答えた人は約7割、「糖尿病教室を受けた」(以下「糖尿病教室受講」という。)と答えた人は約5割であった。検査の結果で「境界型」と指摘された人のうち、「受診勧奨」と答えた人は約4割、「糖尿病教室受講」と答えた人は約2割、「保健指導を何も受けていない」と答えた人は約4割であった。
一方、糖尿病の検査で「異常を指摘された人」のうち、「保健指導を何も受けていない」と答えた人は25.5%であった。
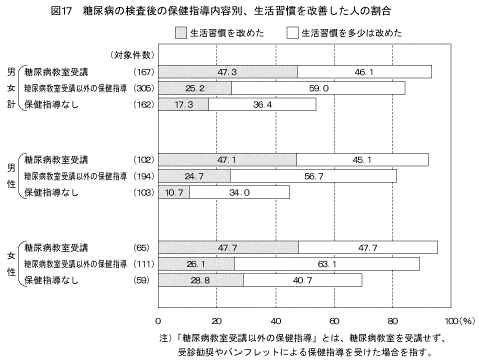
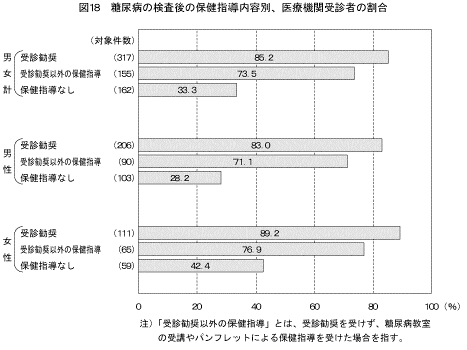
「糖尿病の検査で「糖尿病」または「境界型」と言われたことがある」と答えた人のうち、糖尿病の検査受診後の保健指導の内容別、医療機関への受診状況は図18に示すとおりである。男女ともに、「受診勧奨」と答えた人は、「受診勧奨」と答えなかった人と比較して「医療機関を受診した」と答えた人の割合が高かった。
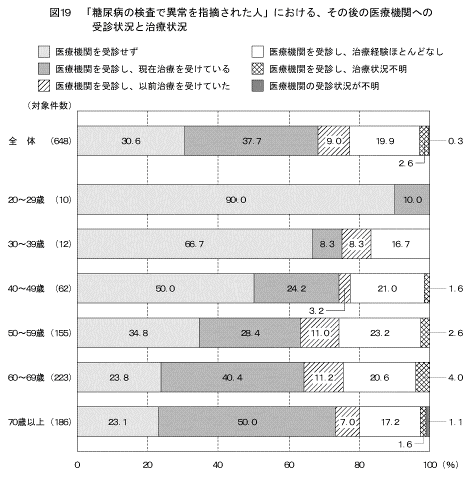
「糖尿病の検査で「糖尿病」または「境界型」と言われたことがある」と答えた人のうち、その後の医療機関への受診と治療の状況は図19に示すとおりである。糖尿病の検査受診後に「医療機関を受診しなかった」と答えた人は約3割、「医療機関を受診し、現在治療を受けている」と答えた人は約4割、「医療機関を受診し、ほとんど治療を受けたことがない」と答えた人は約2割であった。
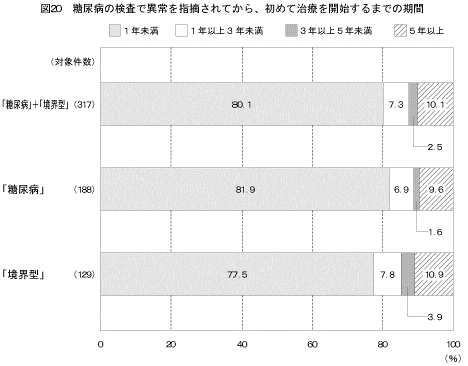
「糖尿病の検査で「糖尿病」または「境界型」と言われたことがある」と答えた人のうち、異常を指摘された時から治療を初めて開始するまでの期間は図20に示すとおりである。糖尿病の検査で異常を指摘されてから1年未満で治療を初めて開始した人は80.1%であった。一方、異常を指摘されてから5年以上経過してから初めて治療を開始した人は10.1%であった。
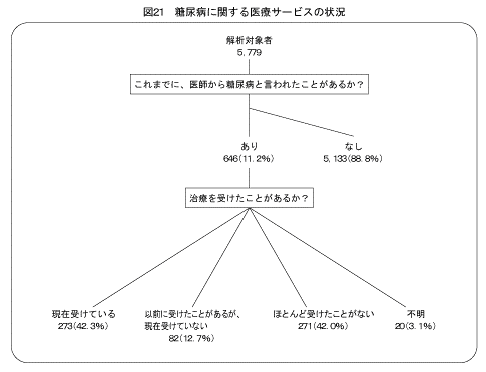
今回の調査の解析対象者5,792人が回答した質問票の中で、糖尿病に関する医療サービスの状況について尋ねた結果をまとめた(図21)。「これまでに医師から糖尿病と言われたことがある」には、「境界型である」、「糖尿病の気がある」、「糖尿病になりかけている」、「血糖値が高い」等のように言われた人も含まれている。
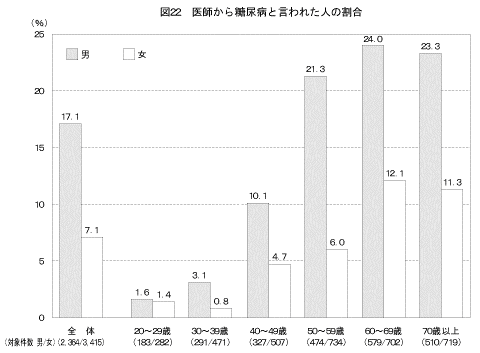
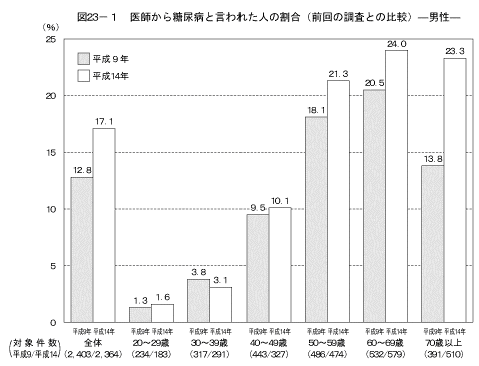
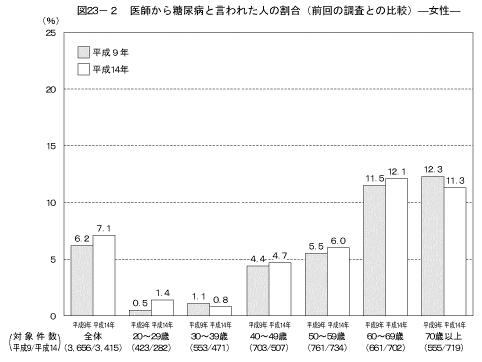
「これまでに医師から糖尿病と言われた人」の状況は図22に示すとおりである。「医師から糖尿病と言われたことがある」と答えた人は男性で17.1%、女性で7.1%であり、いずれの年齢階級においても男性の割合が女性の割合よりも高かった。前回の調査の結果と比較すると、「医師から糖尿病と言われたことがある」と答えた人の割合が男性の50歳以上を中心として高くなっていた(図23)。
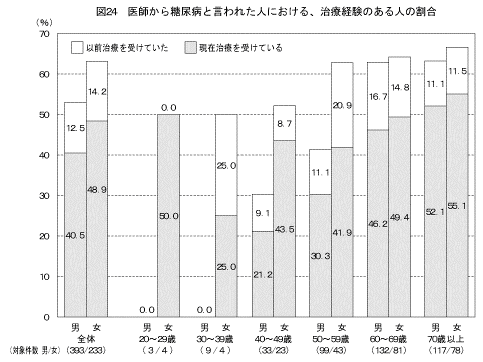
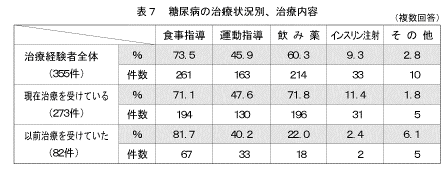
「これまでに医師から糖尿病と言われたことがある」と答えた人における治療内容(複数回答)は表7に示すとおりである。治療内容は、「食事指導」の割合が73.5%で最も高く、次に「飲み薬」60.3%であった。「現在治療を受けている」と答えた人における治療内容の割合は、それぞれ「飲み薬」71.8%、「食事指導」71.1%、「運動指導」47.6%、「インスリン注射」11.4%であった。
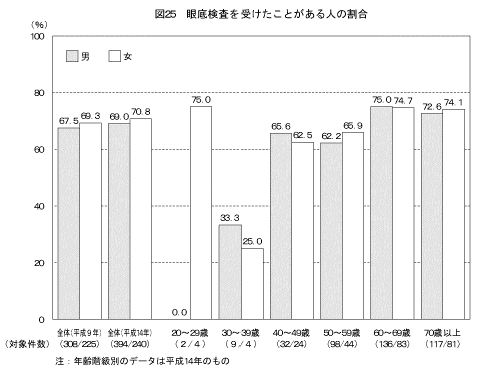
眼底検査の受診状況は図25に示すとおりである。「これまでに医師から糖尿病と言われたことがある」と答えた人において、「眼底検査(眼の奥を調べる検査)を受けたことがある」と答えた人は男性で69.0%、女性で70.8%であった。
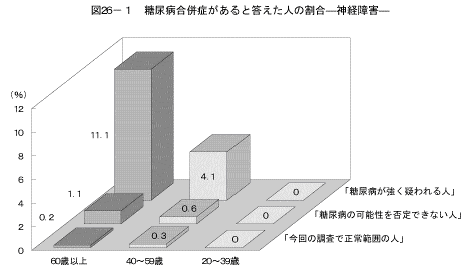
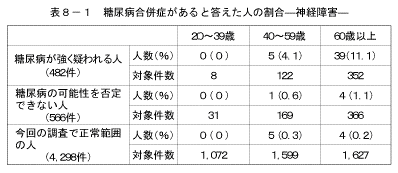
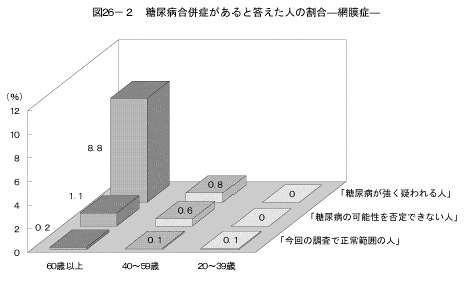
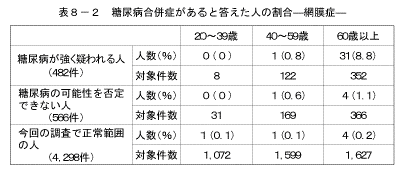
7-1.糖尿病の状況別、糖尿病合併症の状況
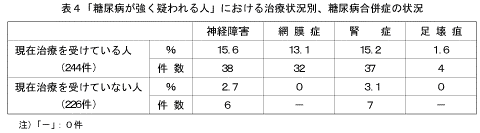
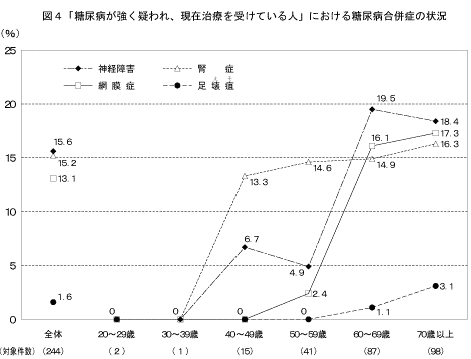
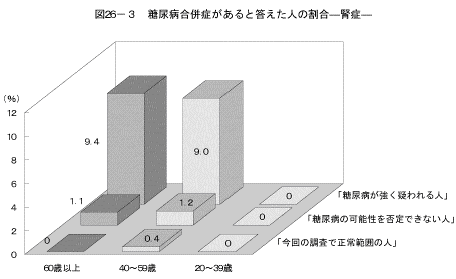
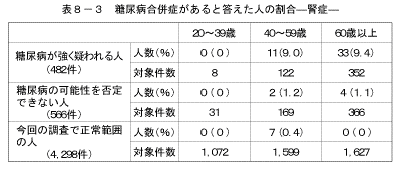
「糖尿病の合併症である、神経障害、網膜症、腎症、足壊疽を合併している」と答えた人の割合を、「糖尿病が強く疑われる人」、「糖尿病の可能性を否定できない人」、「今回の調査で正常範囲の人」の3つのグループで比較した結果は図26、表8に示すとおりである。「神経障害にかかっている」、「腎症にかかっている」と答えた人の割合は、「糖尿病が強く疑われる人」の40歳以上で高くなっていた。また、「網膜症にかかっている」と答えた人の割合は、「糖尿病が強く疑われる人」の60歳以上で高くなっていた。
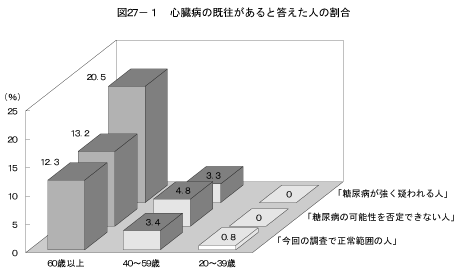
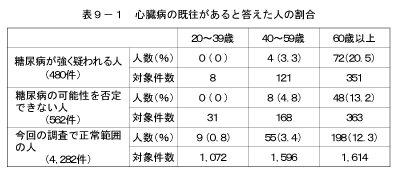
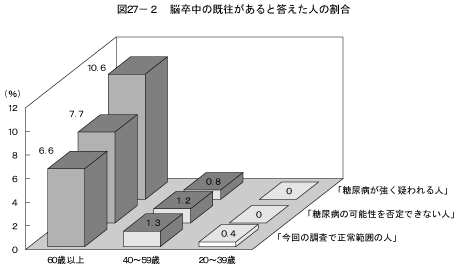
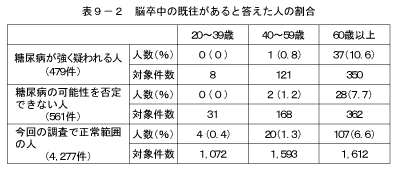
糖尿病は心臓病や脳血管障害の危険因子として知られている。「医師から、心臓病(狭心症、心筋梗塞等)、にかかっていると言われたり、治療を受けたことがある」または「医師から、脳卒中(脳出血、脳梗塞等)にかかっていると言われたり、治療を受けたことがある」と答えた人の割合を、「糖尿病が強く疑われる人」、「糖尿病の可能性を否定できない人」、「今回の調査で正常範囲の人」の3つのグループで比較した結果は図27、表9に示すとおりである。「心臓病にかかっていると言われたり、治療を受けたことがある」と答えた人および「脳卒中にかかっていると言われたり、治療を受けたことがある」と答えた人の割合は、60歳以上の「糖尿病が強く疑われる人」においてのみ他のグループより高かった。
8.糖尿病に関連する危険因子や生活習慣
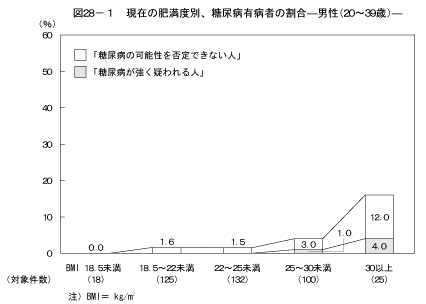
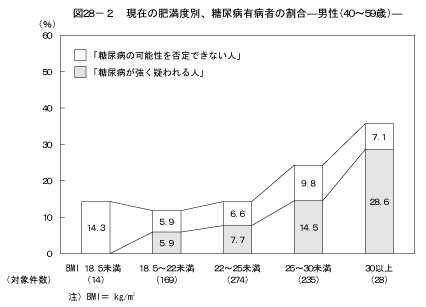
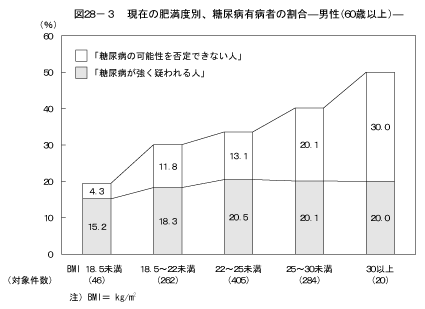
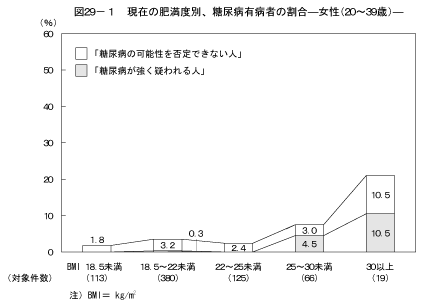
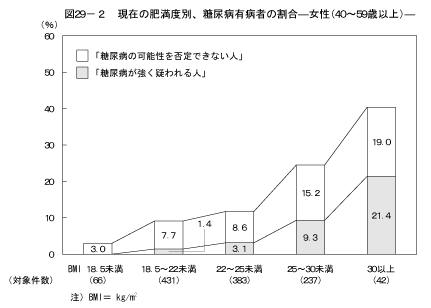
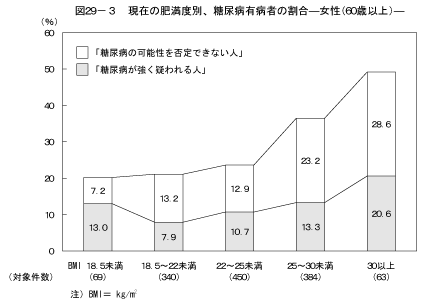
8-1.現在の肥満度別、糖尿病の状況現在の肥満度と糖尿病の状況の関係については図28、図29に示すとおりである。BMIの値が25以上の人はBMIの値が18.5以上25未満の人と比較して、男性の60歳以上を除き、男女ともに「糖尿病が強く疑われる人」の割合が高く、男性および40歳以上の女性において「糖尿病の可能性を否定できない人」の割合が高かった。
| 赤沼安夫* | 社団法人 日本糖尿病学会理事長 |
| 門脇 孝 | 東京大学大学院医学系研究科 糖尿病・代謝内科助教授 |
| 岸本泰子 | 島根県雲南保健所長 |
| 櫻井秀也 | 社団法人 日本医師会常任理事 |
| 田嶼尚子 | 東京慈恵会医科大学内科学講座 糖尿病・代謝・内分泌内科教授 |
| 伊達ちぐさ | 武庫川女子大学生活環境学部教授 |
| 田中平三 | 独立行政法人 国立健康・栄養研究所理事長 |
| 松岡健平 | 社団法人 日本糖尿病協会副理事長 |
| 山本光昭 | 茨城県保健福祉部長 |
|
(照会先) 厚生労働省健康局総務課生活習慣病対策室
|