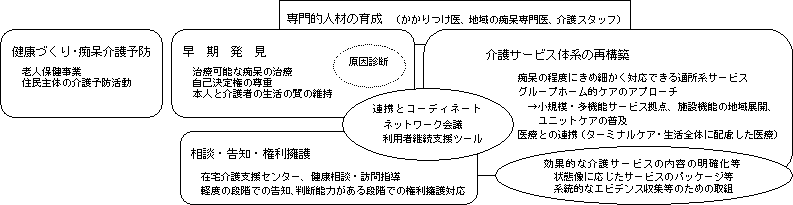
| III.尊厳を支えるケアの確立への方策 |
| ○ | 「身体上又は精神上の障害」により要介護状態にある高齢者がその有する能力に応じ自立した日常生活を行うことができるようにすることが高齢者介護の目的であるが、現状においては、精神上の障害による要介護状態についての取組は、遅れていると言わざるを得ない。具体的には、痴呆性高齢者のケアの確立が問題であり、この分野の取組を推進することは、高齢者のケアモデル全体を新たな次元へと進展させることに他ならない。 |
| ○ | 先にも述べたとおり、要介護認定のデータに基づけば、要介護高齢者のほぼ半数は痴呆の影響が認められ(痴呆性老人自立度がII以上)、施設の入所者については8割が痴呆の影響が認められる(詳細は補論を参照)。このように、要介護高齢者の相当部分が痴呆性高齢者であり、これからの高齢者介護を考えていく上で、痴呆性高齢者対応が行われていない施策は、施策としての存在意義が大きく損なわれていると言わざるを得ない。 |
| ○ | 介護サービスの利用が可能であっても、痴呆性高齢者が地域の一員として生活を送ることは、現状においては、次のような事情から容易ではない。
|
| ○ | 痴呆性高齢者は、記憶障害が進行していく一方で、感情やプライドは残存しているため、外界に対して強い不安を抱くと同時に、周りの対応によっては、焦燥感、喪失感、怒り等を覚えることもある。徘徊、せん妄、攻撃的言動など痴呆の行動障害の多くは、こうした不安、失望、怒り等から惹き起こされるものであり、また、自分の人格が周囲から認められなくなっていくという最もつらい思いをしているのは、本人自身である。こうしたことを踏まえれば、むしろ痴呆性高齢者こそ、本人なりの生活の仕方や潜在する力を周囲が大切にし、その人の人格を尊重してその人らしさを支えることが必要であり、「尊厳の保持」をケアの基本としなければならない。 |
| ○ | 痴呆性高齢者ケアは、高齢者のそれまでの生活や個性を尊重しつつ、高齢者自身のペースでゆったりと安心して過ごしながら、心身の力を最大限に発揮した充実した暮らしを送ってもらうことができるよう、生活そのものをケアとして組み立てていくものである。いわゆるリロケーションダメージ(転院などで生活の場が変わることによる悪影響)など環境の変化に適応することがことさら難しい痴呆性高齢者に配慮し、生活の継続性が尊重されるよう、日常の生活圏域を基本とした介護サービスの体系整備を進める必要がある。さらに、痴呆の症状や進行の状況に対応できる個別の介護サービスのあり方や安心感を与えるような周囲のかかわり方を明らかにして、本人の不安を取り除き、生活の安定と家族の負担の軽減を図っていかなければならない。 |
| ○ | コミュニケーションが困難で、環境の影響を受けやすい痴呆性高齢者のケアにおいては、環境を重視しながら、徹底して本人主体のアプローチを追及することが求められる。このことは、本来、痴呆性高齢者のみならず、すべての高齢者のケアに通じるものである。痴呆性高齢者グループホームが近年実践してきている、「小規模な居住空間、なじみの人間関係、家庭的な雰囲気の中で、住み慣れた地域での生活を継続しながら、一人一人の生活のあり方を支援していく」という方法論は、グループホーム以外でも展開されるべきである。 |
| ○ | 要介護高齢者の中で、今後、痴呆性高齢者がますます多数を占めることも合わせて考えれば、これからの高齢者介護においては、身体ケアのみではなく、痴呆性高齢者に対応したケアを標準として位置付けていくことが必要である。 |
| ○ | 2.(生活の継続性を維持するための、新しい介護サービス体系)で述べた「小規模・多機能サービス拠点」、「施設機能の地域展開」、「ユニットケアの普及」といった動きは、まさに痴呆性高齢者に対応したケアを求めるという観点から産み出されてきた方法論であり、これらの方策の前進がさらに求められるゆえんは、このように痴呆性高齢者対応のケアの確立が必要であるからである。 |
| ○ | また、介護サービスを担うすべての事業者及びその従事者に対し、研修等を通じて痴呆に関する十分な知識と理解の習得を促し、専門性と資質の確保・向上を図ることが必要である。 |
| ○ | 今後の痴呆性高齢者ケアにおいて、強調されるべきもう一つの事項は、早期発見の重要性である。痴呆を早期に発見し、適切な診断とサービスの利用により早期に対応することができれば、徘徊等の行動障害の緩和が可能な場合が多く、在宅での生活をより長く続けることが可能である。 |
| ○ | しかしながら、現状においては、痴呆性高齢者が自分から進んで医療機関を受診したり、サービス利用を申請したりすることは極めてまれであり、周囲がその症状を発見することにより、初めてサービス利用につながる。特に独居高齢者を考えた場合には、地域での早期発見と専門家に気軽に相談しやすい体制が重要となる。そのためには、かかりつけ医等専門職が痴呆に関する知識を有していることはもちろん、地域の住民全体に痴呆に関する正しい知識と理解が浸透し、住民が「痴呆は何も特別なことではない」という意識で痴呆性高齢者と家族を支える存在となることができることが必要である。 |
| ○ | さらに、痴呆性高齢者に対するケアが必要となった場合の地域の関係者のネットワークによる支援と連携の仕組みを整備することで、本人や家族の地域生活における安心を高めていくことが必要である。なお、痴呆性高齢者については、ケアの問題以外にも経済的被害などの権利侵害を受けやすいということが指摘される。地域での生活の支援に関連して、こうした問題についても議論が必要である。 |
| → |
|
| 痴呆性高齢者の実態については、一部自治体で行われた専門医の在宅訪問調査に基づく推計がこれまでも公表されているが、高齢者の所在(居宅、施設等)や痴呆の程度といった痴呆性高齢者の地域生活を考える上で必要な情報が必ずしも含まれていなかった。他方、「専門医による医学的判定」とは異なるが「介護に必要な手間」という観点からの情報として、介護認定審査会資料には、痴呆性老人自立度、障害老人自立度(寝たきり度)等の情報が含まれている。月間の要介護認定データは全国規模で集積されるため、他のデータとも組み合わせて一定の推計を行うことが可能である。 本研究会の求めに応じ、厚生労働省が、介護保険第1号被保険者について、2002(平成14)年1月から12月の各月間の要介護認定データ等を基に推計した結果は、以下のとおりである。 |
| (1) | 要介護(要支援)認定者(第1号被保険者)の痴呆性老人自立度・障害老人自立度に関する推計 |
単位 万人
| |||||||||||||||||||||||||||||||||
| (注) | 2002(平成14)年9月末についての推計(端数処理のため合計が合わない箇所あり)。 「その他の施設」は、ここでは、医療機関(療養病床(医療保険適用)、一般病床及び精神病床等)、グループホーム、ケアハウス等。 カッコ内は、運動能力の低下していない痴呆性高齢者の再掲(痴呆性老人自立度が「III」、「IV」又は「M」かつ、障害老人自立度が「自立」、「J」又は「A」)。 |
この推計によれば、例えば、
|
| (2) | 要介護(要支援)認定者(第1号被保険者)における痴呆性高齢者の将来推計 |
単位 万人
|
| (注) | カッコ内は65歳以上人口比(%)。 2002(平成14)年9月末について推計した「要介護(要支援)認定者における痴呆性高齢者」と「日本の将来推計人口(平成14年1月推計)」から算出したもの(治療や介護に関する技術の発達など政策的な要素は織り込まれていない)。 |
この推計によれば、例えば、
|
| 前述のように、「何らかの介護・支援を必要とする痴呆がある高齢者」(痴呆性老人自立度II以上)は、その所在(介護保険施設、居宅等)に関わらず、要介護(要支援)認定者の相当の割合を占めている。このため、施設、在宅を問わず、介護保険サービス全般を通じ、痴呆性高齢者への対応が図られる必要がある。また、高齢者介護のメインシステムである介護保険に対し、サブシステムとしての機能を果たす成年後見制度や地域福祉権利擁護事業の主たる対象は、痴呆性高齢者である。 今後、介護・支援を要する痴呆性高齢者が大幅に増加することを見越した場合、介護保険サービスを含む地域の高齢者介護全体を、介護予防から終末期に至る全ステージで、痴呆性高齢者を標準とした仕様に転換していくことが、21世紀初頭の大きな課題である。 |
| 痴呆の原因は一様ではなく、アルツハイマー型痴呆、脳血管性痴呆、レビー小体病、前頭側頭型痴呆などがある。現時点では、痴呆の原因別のケアガイドラインは整備されていないが、原因となる疾患が異なるという認識は必要である。グループホーム等の利用開始時に適切な診断がされることで、入院せざるを得ないような行動障害を防ぐことができる例も少なくないため、このことは、痴呆ケアモデル構築の上で欠かすことのできない視点である。痴呆の診断とその原因疾患の特定は、適切なケアを行うためのケアプランを作成する上で欠かせない情報であり、医療の大きな役割である。 |
|
| 1. | Meguro K et al: Prevalence of dementia and dementing diseases in Japan: the Tajiri project. Arch Neurol. 2002; 59 :1109-14. | |
| 2. | Seno H et al: A neuropathological study of dementia in nursing homes over a 17-year period in Simane prefecture, Japan. Gerontology 1999; 45: 44-48. |
| 脳血管性痴呆の予防については、まずはその原因となる脳卒中(脳血管障害)の予防が重要である。アルツハイマー型痴呆の予防については、現時点で確実なものはないが、食事、運動、休養などの生活習慣がリスク要因として関与しているという報告が増えてきている。 痴呆の介護予防を健康づくり関連施策の中で積極的に推進するため、例えば、2005(平成17)年度から始まる老人保健事業第5次計画の中にも位置づけていくことを検討すべきである。 また、行政が痴呆介護予防活動の立ち上げを図ることは必要であるが、痴呆のリスクの高い高齢者の早い段階からの参加を可能とし、活動自体も長続きさせるためには、住民が主体となった運営がなされる必要がある。住民主体の介護予防活動の展開は、後述する家族・地域住民の認識の転換を図っていく上でも極めて重要である。 |
(参考)
|
| 痴呆性高齢者への対応において早期発見は重要であり、徘徊等の行動障害が頻発してどうにもならなくなって初めて医療機関等へ行くという一般的な状況を変えていくことが、生活や介護に関する本人、家族、関係者の負担を大幅に軽減する。 |
(参考)
|
| 「高齢者本人からの受診やサービス利用が期待できない」、「受診のタイミングが家族の都合で決まる」といった痴呆の臨床的特徴に照らし、特に家族とかかりつけ医、さらには、地域住民や介護スタッフ等における痴呆に関する正しい知識と理解を推進することが必要である。 他方、痴呆が発見された後に高齢者を適切に支える地域のサービスがなければ、早期発見は推進できない。後述するように、痴呆の程度にきめ細かく対応できる通所系サービス、グループホーム的ケアなど痴呆性高齢者に適したサービスが普及することが、早期発見推進の前提であるとともに、体制面の整備だけでなく、効果的な介護サービスの内容の明確化等を図っていくことも必要である。 |
| 在宅の痴呆性高齢者を支援する上で、通所系サービスの位置づけは重要である。痴呆の程度が進んだ高齢者に対するサービス(現在の痴呆専用単独型デイサービス)の普及が求められるばかりでなく、ごく軽度の痴呆性高齢者も参加しやすい(家族も高齢者の参加を躊躇しないですむ)サービスや住民による介護保険外の自主的活動を地域でつくっていくことが必要である。 また、高齢者のそれまでの生活や個性を尊重しながら、生活そのものをケアとして組み立てていくグループホーム的ケアのアプローチ(住み慣れた地域、なじみの人間関係、小規模な居住空間、家庭的なしつらえ・暮らし方、それらの環境条件を活かした個別ケア)は、痴呆性高齢者はもとより、これからの高齢者の地域ケア全般に通じるものとして、発展させていくことが必要である。報告書本文にある「小規模・多機能サービス拠点」、「施設機能の地域展開」、「ユニットケアの普及」など新しい介護サービス体系は、地域での高齢者の生活の継続性や個別的処遇を高めるものとして、推進する必要がある。 さらに、主としてかかりつけ医による「医療」は、「生活」とともに痴呆ケアの不可欠の要素である。在宅か施設かを問わず、適切なケアには、身体的な状態の安定が必要である。例えば、脱水や便秘あるいは軽度の心不全など身体の不具合によって精神症状や行動障害が発現することは珍しくないし、ターミナルケアにおいては医療のバックアップが必要となる。また、痴呆の精神症状や行動障害は、環境やケアの方法で大きく変化する。生活環境の変化が及ぼす精神症状への影響は大きく、入院をできるだけ避け、往診又は通所系サービスの利用を含む外来治療によって対応することが望ましいが、一部には精神科治療病棟などでの専門医による入院治療が必要な行動障害もあり、これらを適切に見極める必要がある。痴呆性高齢者の生活全体に配慮しながら、他の関係機関とともに地域ケアの一翼を担っていくことが、医療関係者に求められる。 |
| 地域で痴呆性高齢者を支える取組は、地域の関係者(医師、保健師、在宅介護支援センター、ケアマネージャー、施設・在宅サービス関係者、家族の会等)の足並みがそろわなければ有効に機能しない。このためには痴呆に関する共通認識を持つことが大前提となり、地域の痴呆ケア関係者のネットワーク会議を普及し、連携や専門性を向上させる仕組みを築いていく必要がある。 また、適切なケアプランは、アセスメントが適切に行われることから生まれてくる。高齢者痴呆介護研究・研修センター(東京・仙台・大府)が策定する「痴呆性高齢者に適したアセスメントとケアプランの作成指針(第1版)」は、今後、全国で使用され有効性が検証される予定であり、アセスメント情報を関係者が共有し、利用者中心の継続的支援を行うためのケアプランを作成するツールとして効果が期待されている。このように、第一線の日常業務そのものの中に連携の仕掛けを作っていくことも重要である。 |
(参考)
|
| 高齢者本人及び家族に向けて地域ケアについての適切な情報提供と助言が行える仕組みを整備することは、特に早期発見を進める際には不可欠である。在宅介護支援センター、老人保健事業の健康相談や訪問指導など、地域のレベルでの相談機能の強化が必要である。 また、早期発見の推進に合わせ、軽度の痴呆の段階での告知のルールについて専門家による議論を本格的に開始すべき時期に来ている。 さらに、高齢者本人にまだ判断能力がある段階での権利擁護対応(地域福祉権利擁護事業、任意後見制度)の可能性が、早期発見によって拡大される。こうした対応を普及させることは、痴呆が進行した段階での本人を含む関係者全般の負担の軽減につながることから、権利擁護分野における在宅介護支援センター等の相談機能の強化や国民に向けた啓発活動が重要である。 意思能力が無い者に対する医的侵襲行為(注射、輸血、手術等)に関する同意の問題は、特に独居高齢者の今後の増加を考えた場合、痴呆ケアの現場にとって大きな問題となることが予想される。インフォームドコンセントについての議論の展開等を踏まえながら、痴呆ケアの文脈においても十分に議論していく必要がある。 |
| 早期発見から終末期に至る痴呆性高齢者の地域生活全般において、かかりつけ医は幅広い役割を担う存在である。痴呆及び地域ケアに関するかかりつけ医の知識と理解を高めるため、研修等の仕組みを構築していく必要がある。 また、かかりつけ医では対応が困難なケースを扱う地域の痴呆専門医の養成も課題である。専門医は、地域の痴呆ケアシステムの一員として、かかりつけ医をバックアップするばかりでなく、地域の介護サービス関係者全般と連携することが求められる。 |
(参考)
| |||||||||||||
| 施設等が小規模であればあるほど、サービスの水準にとって、スタッフの技術が決定的な要素となる。介護事業者や介護スタッフの専門性の向上については、高齢者痴呆介護研究・研修センターの研修の一層の充実を図るほか、介護支援専門員やホームヘルパーの研修の充実を継続的に図っていく必要がある。前述の「痴呆性高齢者に適したアセスメントとケアプランの作成指針」はそのための重要な教材の一つとなる。 |
| 「痴呆ケアモデルの構築」を図る上では、これまでに述べたような、システムのレベルでの地域の痴呆ケアの体系整備に加え、痴呆性高齢者のニーズに効果的に応えることができる個別の介護サービスの内容の明確化や普及のための取組を、合わせて進めることが求められる。そのためには、例えば、一定の程度類型化された痴呆性高齢者の状態像に応じた介護サービスのパッケージやプロセスの開発等が進められる必要がある。 痴呆の原因疾患に応じたケアの技法については、ようやく医療関係者により部分的にエビデンスの集積が始められた段階にあり、また、前述の「痴呆性高齢者に適したアセスメントとケアプランの作成指針」の普及と検証も介護サービス現場でエビデンスの集積を図るための第一歩に位置づけられるところであるが、系統的かつ効率的なエビデンスの収集と評価が可能となるよう、行政、第一線関係者、研究者が一体となった取組を早期に確立することが必要である。 他方、痴呆性高齢者の個別特性は多様であり、画一的なサービス提供に陥ることは、痴呆性高齢者の混乱に拍車をかける危険をはらんでいる。適切なアセスメントに基づいて、標準化されたサービスを柔軟に使いこなせる専門的人材を合わせて育成していく必要がある。 |
| 家族や地域住民の痴呆に関する無理解と偏見は、地域の痴呆ケアにとっての大きな阻害要因である。家族や地域住民が痴呆に関する正しい知識と理解を有し、痴呆性高齢者と適切に関わることができれば、「時として痴呆性高齢者を追い詰めてしまう存在」から「痴呆性高齢者を地域で支援する担い手」へ転換することができる。 国民運動としての広報啓発キャンペーンの実施や優良なグループホーム等を地域における啓発拠点と位置づけるなど、戦略的な取組が必要である。 また、教育現場とも連携し、児童と要介護高齢者の交流の機会を広げていくことは、痴呆ケアに限らず、わが国の社会の将来にとって大変に重要な意義を有する。 |
|
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 「その他の施設」:医療機関、グループホーム、ケアハウス等。 カッコ内は、運動能力の低下していない痴呆性高齢者の再掲。(痴呆自立度「III」、「IV」又は「M」かつ、障害自立度「自立」、「J」又は「A」)。 |
| ○ | 「何らかの介護・支援を必要とする痴呆がある高齢者」(痴呆性老人自立度II以上)は、所在に関わらず、要介護(要支援)認定者の相当割合を占める。 | |
| ○ | 介護・支援を要する痴呆性高齢者の今後の大幅な増加を見越した場合、介護保険サービスを含む地域の高齢者介護全体を、介護予防から終末期に至る全ステージで、痴呆性高齢者を標準とした仕様に転換していくことが、21世紀初頭の大きな課題。 |