「福祉サービスにおける危機管理(リスクマネジメント)に |
2 福祉サービスにおけるリスクマネジメントの基本的な視点
3 経営者のリーダーシップと決意の重要性
第2 リスクマネジメントを進める体制整備にあたって
第3 事故を未然に防ぐ諸方策に関する指針
(1)「コミュニケーション」の重要性
(2)苦情解決への取り組み
2 身体拘束との関係
3 リスクマネジメントの視点を入れた業務の見直しと取り組み
(1)サービスの標準化と個別化
(2)利用者の動きを把握し、目配り気配りを欠かさない体制づくりに注意。
(3)記録と報告
(4)法人・施設による業務のマニュアルづくり
(5)リスクマネジメントを効果的に行うための取り組み
第4 事故が起こってしまったときの対応指針
第5 おわりに
|
(問い合わせ先) 厚生労働省社会・援護局福祉基盤課 電話:内線 2862、2863 :直通 3595-2616 |
| 1 | はじめに | ||||||||||||||
| 2 | 福祉サービスにおけるリスクマネジメントの基本的な視点
| ||||||||||||||
| 3 | 経営者のリーダーシップと決意の重要性 |
第2 リスクマネジメントを進める体制整備にあたって
1 組織風土の改善
2 組織全体での取り組み
3 継続的な取り組み
| 1 | 基本的な視点
| ||||||||||||||||||||||||||
| 2 | サービス提供場面におけるリスクと事故防止策 | ||||||||||||||||||||||||||
| 3 | 身体拘束との関係 | ||||||||||||||||||||||||||
| 4 | リスクマネジメントの視点を入れた業務の見直しと取り組み
|
| 1 | 事故に対応する際の基本姿勢 | ||||||
| 2 | 事故対応の原則
| ||||||
| 3 | 事故対応のフロー
| ||||||
| 4 | 事故の発生に備えて |
| 1 | 苦情解決体制を整備するにあたってのポイント |
| 2 | 苦情対応の基本原則 |
| 3 | 苦情の傾向と対応策の一例 |
| 例1 | 食事に関する介護マニュアル |
| 例2 | 入浴に関する業務基準 |
1 はじめに
介護保険制度の導入や社会福祉基礎構造改革の進展により、福祉サービスの利用は措置から契約に基づく制度へと移行しつつあります。契約に基づくサービスの利用制度のもとでは、利用者・事業者双方において、お互いの権利・義務関係が明確となり、事業者は利用者に対して契約に基づくサービスを適切に提供することが強く求められてきます。
昨今、このような背景のもとで利用者の権利意識が高揚し、これまでは顕在化しにくかった福祉サービスにおける事故の問題が大きく取り上げられるようになってきています。また、福祉サービスの質の向上の必要性が高まるなか、利用者の安心や安全を確保することが福祉サービスの提供にあたっての基本であることからも事故防止対策を中心とした福祉サービスにおける危機管理体制の確立が急務の課題であると言えます。
一方、福祉サービスは利用者の日常生活全般に対する支援や発育の助長を促すことを目的に提供するものであり、その危機管理体制のあり方についても医療とは異なる観点からの整理が必要との指摘もあります。そのため、福祉サービスにおける危機管理(以下「リスクマネジメント」という。)の体制を構築していくためには、福祉サービスの特性(サービスの内容やサービス利用者の特徴など)を踏まえた視点と具体的な対応が求められることとなります。
本指針は、厚生労働省「福祉サービスにおける危機管理に関する検討会」(座長:橋本泰子大正大学教授)における7回にわたる検討の成果を取りまとめたものです。検討にあたっては、特に先に触れたとおり、主に社会福祉施設における福祉サービスの特性や実際のサービス提供場面の実態に即した内容となることに留意しました。また、この中で、特にリスクマネジメントの取り組みを有効に推進していくためには、社会福祉法人経営者の役割や責任が大変に重要となることを指摘しています。福祉サービスにおけるリスクマネジメントは、人事管理や労務管理等と同じく「経営」そのものであり、その取り組みにあたって経営者は自らの責任を改めて認識することがその出発点となるからです。
2 福祉サービスにおけるリスクマネジメントの基本的な視点
(1)福祉サービスにおけるリスクマネジメントをどのようにとらえるか
はじめに、リスクマネジメントということについて簡単に整理しておきたいと思います。
一般的に企業等で言われているリスクマネジメントには非常に多岐にわたる意味内容が含まれています。そもそも、健全な企業経営を阻害する要因を「リスク」としてとらえ、そのリスクの発生を防止したり、最小限に抑えることはもとより、万が一にもリスクが発生してしまった場合の対応策をも包含する取り組みとして通常は行われています。従って、例えば、資金繰りの悪化であるとか、人事・労務管理上の問題、PL法(製造物責任法)への対応、天災への備え等、その守備範囲は広いのです。
一方、昨今、福祉サービスの分野で議論されているリスクマネジメントは、「福祉サービスを提供する過程における事故の未然防止や、万が一にも発生した場合の対応(特に損害賠償等、法人・施設の責任問題を含む)」にその中心がおかれています。
本検討会では、検討を進めるにあたり福祉サービスにおける事故防止をどのように進めたらよいかや万が一にも事故が発生してしまった場合の対応はいかにあるべきか、といったテーマを念頭に、この指針もそれらに重点をおいて取りまとめた内容になっています。
しかしながら、社会福祉法人・福祉施設の経営環境が大きく変化する中、上記のように、より幅を持った経営全体に関するリスクマネジメントのあり方や取り組みが引き続き検討される必要があることにも留意する必要があります。
(2)本指針におけるリスクマネジメントの範囲
本検討会では、当初、より具体的なイメージを持つため、サービス利用者自身の身体上のケガ、感染症、食中毒、健康・安全に直接的影響を与える事故をどのように防止したらよいかという課題を念頭に検討を進めてきました。しかしながら、例えば個々の「転倒」に着目してその防止策を考えようとすれば、利用者の状態像や施設環境等が強く影響するためにきわめて個別性が高い内容ひとつひとつに踏み込まなければならないことになります。そのような対応のあり方は本来、それぞれの施設において十分な検討と創意工夫のもとに行われるものであると考えられます。
そのため、個々の事故を防止するための方策をそれぞれの法人・施設が検討する前提として求められる共通的な取り組み等について指針として整理することとしました。
(3)福祉サービスにおけるリスクマネジメントの基本的な視点
次に本指針が示すリスクマネジメントの共通的な取り組み等を取りまとめるにあたり、検討会が最も大切にした基本的な視点を整理しておきます。すなわち、その基本的な視点が、各法人・福祉施設においてそれぞれリスクマネジメントに関する取り組みを推進するにあたっても基本になければならないからです。
社会福祉法第3条に、福祉サービスの基本理念として「福祉サービスは、個人の尊厳の保持を旨とし、その内容は、福祉サービスの利用者が心身ともに健やかに育成され、又はその有する能力に応じ自立した日常生活を営むことができるように支援するものとして、良質かつ適切なものでなければならない」と規定されています。
介護サービスを提供する福祉施設等からは、利用者の自立的な生活を重視すればするほど「リスク」は高まるのではないか、と危惧する声も聞こえてきます。しかし、事故を起こさないようにするあまり、極端に管理的になりすぎてしまい、サービスの提供が事業者側の都合により行われるとするならば、人間としての成長、発達の機会や人間としての尊厳を奪うことになり、福祉サービスの基本理念に逆行することになりかねません。
そこで、このように「自由」か「安全」かという二者択一ではなく、福祉サービスにおいては、事故を完全に未然防止するということは困難なもの、と捉えてみます。
その上で、事故を限りなく「ゼロ」にするためにはどうしたらよいか、あるいは、万が一起きてしまった場合に適切な対応を図ることはもとより、同じような事故が再び起こることのないような対策を講じるなど、より積極的な姿勢をもつことが重要であると考えられます。
イ 基本的な視点は「クオリティーインプルーブメント(QI)」
本検討会では「クオリティーインプルーブメント(QI)」を基本的な視点として福祉サービスにおけるリスクマネジメントのあり方についての検討を行ってきました。これまでは、ともすると「リスクマネジメント=損害賠償対策・対応」という捉えられ方がなされることがあったことも否定しがたく、特に前述のような特性をもつ福祉サービスにおいてはこのように矮小化した捉え方は適切ではありません。福祉サービスにおけるリスクマネジメントは、「より質の高いサービスを提供することによって多くの事故が未然に回避できる」という考え方で取り組みを進めることが大変重要です。
ウ リスクマネジメントとクオリティーインプルーブメント(QI)
それでは、なぜクオリティーインプルーブメントの視点がリスクマネジメントにおいて重要なのかについて触れたいと思います。福祉サービスの事故事例やその要因等については後に紹介することとしていますが、例えば、「利用者が自立歩行中に転倒した」という事故があったとします。そこで考えられる要因はいくつもあると思いますが、これまでは、「しっかり見守っていなかった担当職員が悪い」「利用者が声をかけずに勝手に移動してしまった」「まさかこの利用者が自分で歩くとは想像できなかった」といった要因分析で終わっていたのではないでしょうか。このような要因分析からは、「担当職員を呼んで厳重に注意した」とか「利用者に対して移動する際には職員に必ず声をかけてもらうようにした」などといった防止策しか出てきませんし、同様の事故が再発することは間違いありません。
例のような事故を防止するためには、その利用者に関する状態像の的確な把握や、それに対してどのようなサービスを実施するかという内容の明確化と、その確実な実施等、いわばこれまでは利用者全体をマスとしてとらえて提供されてきた福祉サービスをより利用者一人ひとりに着目した個別的なサービス提供へと変えていくことが最も強く求められることとなります。このことは、言うまでもなく福祉サービスの質の向上(クオリティーインプルーブメント)に向けた取り組みそのものです。
従って、さまざまな類型・内容の事故が発生し、個別性が高いとしても、その防止に向けた取り組みの共通的・基本的な視点は「クオリティーインプルーブメント」が非常に大切です。
エ 「事故」とは何か
さて、次に福祉サービスにおいて「事故」をどうとらえるか、ということについて整理してみます。例えば、全国社会福祉協議会が平成12年度の長寿・社会福祉基金の助成事業として作成した『福祉サービス事故事例集』では、「社会福祉施設における福祉サービスの全過程において発生する全ての人身事故で身体的被害及び精神的被害が生じたもの。 なお、事業者の過誤、過失の有無を問わない。」と定義しています。医療や看護の分野でも同じような定義が見られています。
一方で、例えば保育所において子どもたちが鬼ごっこをしていて転んだことが果たして「事故」であるのか、といった指摘があります。
確かに「事故」という言葉がもつイメージは決して良いものではなく、どうしても法人・施設の責任といった面にばかり目が向いてしまいます。しかしながら、先のクオリティーインプルーブメントの考え方に立てば、どのような事象を「事故」としてとらえるかということよりも、「その出来事が人間としての尊厳を冒すことであったり、安全や安心を阻害しており、提供するサービスの質に悪い影響を与えるものであるならば、改善する必要がある」という判断が重要となります。
3 経営者のリーダーシップと決意の重要性
以下、クオリティーインプルーブメントの視点に立って、具体的なリスクマネジメントの取り組みやさまざまな手法・技術について指針を示していきますが、それらの基本として最も重要となる社会福祉法人・社会福祉施設経営者のリーダーシップの重要性について触れておきます。
福祉施設においてリスクマネジメントの取り組みを進めるにあたっては、まず、法人経営者や施設長等その管理者自身の強い決意が必要です。これまでの措置制度と違い、契約による利用を原則とする福祉サービスにおいては、契約内容を適切に履行することが最低限求められますから「品質管理」と「安全管理」はこれまで以上に大変重要となりますし、社会福祉法人経営の中核となるものと言えます。そこでは、経営者の果たすべき役割が強く求められますし、その具体的な取り組みを推進するには管理者自らの率先垂範や、強いリーダーシップの発揮が不可欠です。
特に福祉サービスにおけるリスクマネジメントを「サービスの質の向上」を志向するものとして取り組むためには、経営者自身、自施設が行っているサービスの質の現状を十分に認識したうえで、「よりよいサービスを目指す」決意を強く持つことがまず必要となります。そして、経営者の強い決意とリーダーシップのもと、すべての職員にリスクマネジメントの意識や「質の向上」に向けた取り組みを十分に浸透させなければなりません。
さて、実際にリスクマネジメントを進める体制整備や取り組みを進めるにあたってのポイントを次に示します。医療や看護の分野ですでに取り組みが見られる安全委員会やリスクマネージャーの設置、あるいはインシデントレポートシステムやQC活動の実践も、法人・施設において基本的な体制整備が図られていなければ効果的には機能し得ないからです。
1 組織風土の改善
リスクマネジメントの取り組みを進めるにあたって大切なことは、職員一人ひとりが「安全」ということを認識していることと(安全文化の醸成・共有)、何かあれば気軽にお互いに意見を出し合える「何でも物が言えるような雰囲気」「風通しのよい組織」であることです。
そのためにも経営者自らがその必要性を認識して、意識的にそのような組織風土が醸成されるような働きかけを日常的に行う必要があります。
2 組織全体での取り組み
リスクマネジメントの取り組みは、経営者や特定の一部職員のみによって達成しうるものでは到底ありえません。リスクマネジメントの取り組みには、すべての職員が参画することが求められます。また、そこでは施設職員と経営者との連携が大変重要となります。取り組みが経営者の一方的な指示によって行われるものでもありませんし、職員だけで行われるものでもありません。日頃から、経営者は職員の声に耳を傾け、現場での課題等を明らかにしておくとともに、どのような対応策が考えられるのか、現場の創意工夫を引き出しながらともに構築していくような姿勢が望まれます。
3 継続的な取り組み
リスクマネジメントの取り組みは、その仕組みを導入したらおしまいということでは決してありません。いわゆる「PDCA【プラン(計画)・ドゥ(実施、運用)・チェック(検証)・アクション(改善活動)】」サイクルに基づいて取り組みを進めていくことが求められます。取り組みを行ってみて明らかになる問題点等については定期的な検証や必要な改善策を講じることによって常によりよい取り組みが行われるよう、継続的に改善、発展させていくことが重要です。
次に福祉サービスにおけるリスクマネジメントの取り組みについて、指針としてその具体的な方策を示していくこととします。
1 基本的な視点
(1)「コミュニケーション」の重要性
利用者に対して適切な福祉サービスを良好な関係のもとに提供するにあたっては良好な「コミュニケーション」を確保することが非常に大切です。「コミュニケーション」の概念は、広くて抽象的ではありますが、特にリスクマネジメントの視点から、(1)利用者、家族等とのコミュニケーション、(2)職員同士のコミュニケーションについてそのポイントを整理することにします。
福祉サービスが措置から契約により利用される制度に移行していくなかで、利用者との適切かつ良好なコミュニケーションを確保するために基本となるのは、この「情報の提供」が十分に行われていることです。情報の提供はその対象や、契約締結過程の場面によっていくつかの段階がありますが、共通して課題とされているのは、利用者と事業者の間には情報の「非対称性」があるという点です。福祉サービスの内容や利用者の心身の状況に着目した場合、サービスに関する情報量や内容は事業者の方が優位であり、利用者はなかなか十分に知りうることができないという基本的な考え方があります。このような状況を是正しないで行われた契約締結は適切ではありません(消費者契約法の考え方)。
社会福祉法や介護保険制度では、法令上に重要事項の説明義務等が盛り込まれていますが、それらを遵守したうえで、必要となるサービスの種類や内容、料金などについてあらかじめ説明をするとともに、利用者や家族の意向を十分に反映させ、納得を得ることが重要です。また、サービス利用中であっても継続的に、利用者の状態等に関する情報の提供を行い、サービス内容の変更や決定を行う際には、利用者や家族の意向を十分に尊重することも求められます。
このことは、後のトラブルを防止することはもとより、施設がサービスを行っていくうえで必要となる情報をより正確に把握することにもつながり、ひいてはより安全なサービスを提供することにもつながります。
(イ)日常的な情報交換
入所施設に限らず、利用者の状態や出来事を頻繁に情報交換することが重要です。特に、離れて生活をする家族で利用者の状態の変化が把握できていない場合には、利用者の急変等に対して「こんなはずはない、もっと状態がよかったはずだ。」といった認識のずれも生じやすいものです。
そのため、リスクマネジメントの視点からは、家族に普段の生活をみてもらいながら、そのリスクを利用者・事業者・家族で互いに話し合い、認識することによってリスクを共有(分け持つ)することができるという意味において日常的な情報交換が大切となります。
また、その際には家族が本当はどう考え、思っているのかについて、その本音を聞き出しながら関わり、その内容によってはサービス内容に反映させていく姿勢が望まれます。
(ウ)効果的なコミュニケーションを確保するために
さて、ただ「コミュニケーション」といっても、家族との日常的かつ有効な情報交換を行う場合には、率先して施設の側から働きかけて関係をつくらなければいくら一方的な説明をしても相手には伝わりません。
また、誰が、いつ(どの程度の頻度で)、どのような方法で情報交換をするのか、一定のルール化をしておくことも有効であると考えられます。なぜならば、「必要に応じて」といった漠然とした取り決めの場合「行われない」ことがあるからです。
その場合でも、誰か特定の職員がその家族に関わればいいということではなく、常日頃からすべての介護職や事務職員であっても情報交換が行えるよう、きちんと相手からの話を聞けるような状態にしておくことが求められる体制のあり方です。
イ 職員同士のコミュニケーション
先にも触れたように、効果的なリスクマネジメントの取り組みを進めるにあたっては、風通しのよい、何でも言い合えるような日頃からの雰囲気づくりが大変重要です。
職員同士のコミュニケーションでは、(1)情報の共有化、(2)職種を超えた日常的なコミュニケーションという2点がポイントであると言えます。
まず1点目の「情報の共有化」は、組織全体としてリスクマネジメントに取り組んでいく上で不可欠となります。共有すべき情報には、一人ひとりの利用者の状態像(特にサービス提供上の留意点や忌避事項など)や発生した事故情報・その後の対応策等が挙げられます。情報を共有することによって、対応する職員の違いによるサービスのばらつきが少なくなり、危険も共有できることから、ひいては事故の防止につながることになります。
2点目の職種を超えた日常的なコミュニケーションは、多職種で構成される福祉施設では特にその重要性は広く認識されているところとなっています。ケースカンファレンス以外の場面でも日常的に情報交換や意見交換ができるような取り組みが必要です。
(2)苦情解決への取り組み
社会福祉法によって法定化された苦情解決については、「苦情はいやなもの」ではなく、事故防止のための積極的な情報という位置付けで前向きに捉えるべきです。特に社会福祉基礎構造改革の進展や、介護保険制度の施行にともない、利用者の権利擁護の観点からは苦情解決を安易に第三者に委ねることなく、まずは、法人・施設で対応し、解決していくことが重要となります。すなわち、苦情解決の取り組みを利用者の権利擁護のシステムとして、新しい施設の機能に位置づけて内包していく視点が大切になります。
リスクマネジメントの視点からみた福祉サービスに関する苦情のとらえ方として、福祉施設は、利用者の生活の全般に関わるサービスを提供しているので、利用者一人ひとりの苦情や要望のすべてに応えていくことは現実的には難しい面もあります。しかし、「できないものはできない」と決め付けてしまい、結果として利用者の声を無視してしまっているのでは、利用者との信頼関係を損なうことになってしまいます。このような対応では、先に述べた利用者との良好なコミュニケーションも保たれるはずがありません。「なぜ、できないのか」をきちんと利用者に説明して、納得を得るというプロセスが非常に大切です。
さて、利用者の苦情の中には、サービスを提供する側からは見落としてしまいそうな問題を鋭く指摘するものも少なくありません。見過ごしてしまえば大きなトラブルにつながってしまう場合もあるかもしれません。例えば、「ナースコールを押してもなかなか対応してくれない」という苦情が出されていながらも特段の対策を講じず、万が一そのような間に大きな事故が発生した場合にはどうなるでしょうか。また、苦情の段階でしっかりとした早期対応ができていれば大きな問題にならなかったケースであっても、適切な対応をとらなかったために施設側の責任問題にまで至るケースもあります。
このように、事故を未然に防止するというリスクマネジメントの取り組みのひとつとしてこの苦情解決の取り組みを積極的に行っていくことが求められます。
なお、(別紙1)に苦情解決体制を整備するにあたってのポイントや苦情対応の基本原則、さらに参考として苦情の傾向と対応策の一例を記述しています。
2 サービス提供場面におけるリスクと事故防止策
次に、福祉サービスにおける事故事例と発生要因の分析をもとに、事故の防止策についていくつかの具体例を示していきます。前述した『福祉サービス事故事例集』には、全国1,384施設から収集した事故事例や、6,400名余の介護職員から寄せられたヒヤリ・ハット事例が整理されています。
まず、個別の事故事例等に触れる前に事故の発生状況に関するおおよその傾向を次の表によってお示しします。
| 施設種別 | 1 | 2 | 3 |
| 特別養護老人ホーム | 転倒 198件(50.0%) |
誤嚥 37件(9.3%) |
転落 37件(9.3%) |
| 身体障害者療護施設 | 転倒 225件(40.3%) |
転落 62件(11.1%) |
打ち付け 62件(11.1%) |
| 知的障害者更生施設 (入所) |
転倒 86件(34.8%) |
利用者の行為 59件(23.9%) |
転落 16件(6.5%) |
| 保育所 | 転倒 36件(30.0%) |
打ち付け 36件(30.0%) |
転落 27件(22.5%) |
| 重症心身障害児施設 | 転倒 34件(24.8%) |
転落 17件(12.4%) |
利用者の行為 19件(13.9%) |
【各施設において事故が多く発生している上位3つの業務場面】
| 施設種別 | 1 | 2 | 3 |
| 特別養護老人ホーム | 歩行・移動中 118件(29.8%) |
食事中 43件(10.9%) |
入浴時 42件(10.6%) |
| 身体障害者療護施設 | 歩行・移動中 135件(24.2%) |
入浴時 74件(13.3%) |
移乗時 59件(10.6%) |
| 知的障害者更生施設 (入所) |
歩行・移動中 74件(30.0%) |
食事中 18件(7.3%) |
入浴時 16件(6.5%) |
| 保育所 | 自由時間・遊び中 64件(53.3%) |
(歩行・移動中) 6件(5.0%) |
(レク中) 6件(5.0%) |
| 重症心身障害児施設 | 歩行・移動中 23件(16.8%) |
入浴時 13件(9.5%) |
食事中 12件(8.8%) |
このように、これまでにも転倒や誤嚥事故が最も多いということが指摘されてきていますが、改めて、いずれの施設種別においてもある程度共通した傾向であることが確認できます。また、業務の場面をみると歩行・移動中がもっとも多く、以下、入浴時と食事中に事故が多く発生していることがわかります。
従って、あらゆる施設で多く発生している事故類型である「転倒」「誤嚥」「転落」をいかに減らしていくか、あるいは歩行・移動中の事故や入浴・食事中の安全をいかに確保していくか、といった取り組みを優先的に行っていくことが、全体として、福祉サービスの事故総数を減らしていくために効果的であると言えます。
ここでは、「転倒」「転落・落下」「誤嚥」にしぼって寄せられた事例と、それらに対する発生要因の分析及び対応策を(別紙2)に紹介することとしますが、2点ほど留意していただきたいことについて付言しておきます。
ひとつは、事故事例を紹介することの意味です。『福祉サービス事故事例集』は、福祉サービスに関する事故の多寡を明らかにすることを目的として作成されたのではありません。これまで福祉サービスに関する事故については、個々の施設はもとより、業界全体としてもその発生状況が把握、共有されていませんでした。しかし、このような事例集として取りまとめて公表することによって、福祉サービスにおける典型的な事故事例を共有することができ、それぞれの施設において、それら典型的な事故については優先的に防止するための取り組みが推進されることに大きな意義があります。
2点目は、「事故」と「ヒヤリ・ハット事例」の定義についてです。調査を実施した際、両者をそれぞれ以下のように定義しました。
| 「事故」: | 施設における福祉サービスの全過程において発生するすべての人身事故で身体的被害及び精神的被害が生じたもの。なお、事業者の過誤、過失の有無を問わない。 |
| 「ヒヤリ・ハット事例」: | 利用者に被害を及ぼすことはなかったが、日常のサービスの中で事業者が「ヒヤリ」としたり「ハッ」としたもの。 |
しかしながら、寄せられた回答を整理していくと、この両者の違いが明確にはなりませんでした。指針の冒頭でも触れましたとおり、事故とは何か、ヒヤリ・ハット事例とは何か、といった点において共通の理解が醸成されている状況には至っていないと言えます。
3 身体拘束との関係
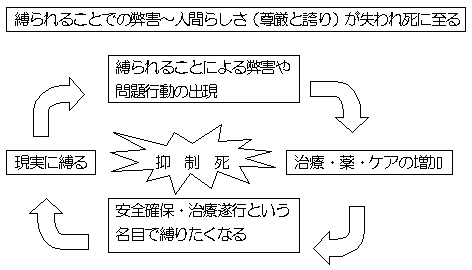
身体拘束ゼロでは、自律的な生活と安全確保が対立するような捉え方がされがちですが、対立する概念ではなく、よりよいサービスを提供するという観点で改めてとらえなおすことが必要です。また、最近では身体拘束ゼロが目的になってしまっており、ケアの本質を見逃してしまっている議論も散見されています。「身体拘束ゼロが方針なので私どもは拘束をしません」だけではなく、一方では、外した場合にどのような対応をとるべきであるのかを必ず検討して実践すべきです。
ある病院では抑制することの弊害等について(別紙3)のように整理しています。
なお、拘束をはずしたら転倒が減ったという事例も報告されています。その理由としては、今までは紐や道具に頼っていたものが、職員の意識改革が進む中で十分な見守りが行われるようになったためであると考えられています。
4 リスクマネジメントの視点を入れた業務の見直しと取り組み
さて、その基本を「サービスの質の向上」におく福祉サービスのリスクマネジメントでは、安全対策委員会の設置や、インシデントレポートシステムの導入等、新たな取り組みが求められることもありますが、現在行われている日常業務を改めて事故防止の観点から再点検、見直しを図ることが特に大切であると考えられます。特に、個々のサービス実施方法(手順)や使用する福祉機器、施設環境の状態、あるいは職員自身の技術に焦点をあてて検証を行う必要があります。あわせて、取り組みを進めるにあたっては、職員の労働強化につながらないような配慮が求められます。なぜならば、職員に負担を強いるような取り組みでは、継続的な実践が困難になるからです。
以下、これからのサービス提供にあたって求められる新たなサービス管理の視点を示すこととします。これまでにも、これらの視点の重要性は認識され、それぞれの施設においては創意工夫のもとに取り組みが行われてきていると考えられますが、やはり、リスクマネジメントの視点からそれらを検証し、新たな実践を図っていくためには、今までとは違った技術等が求められるものです。
(1)サービスの標準化と個別化
最近、国際標準の品質マネジメントシステムであるISO9000シリーズの導入に向けた検討を行ったり、実際に認証を受けたという福祉施設も増えている中で、「サービスの標準化」の必要性が指摘されてきています。「標準化」というと、関係者の間からは「多様な利用者に対してマニュアルに基づいて画一的なサービス提供につながる」といった趣旨の指摘が多く聞かれるところです。しかし、ここで言う「標準化」とは、組織の目的や使命、あるいは個々の業務に関する手順等についてなされるものであり、一人ひとりの利用者の状態像に着目した個別的なサービス提供は、個別援助計画によってしっかりと行われることが大切です。すべての利用者に同じ内容・手順でサービスを実施することを求めているものではないということに留意が必要です。「標準化」と「個別化」は分けて考えなければなりません。
サービスの標準化を図ることによって、提供されるサービスのばらつきを抑えることができるため、利用者の不満が減少するとともに、むだな業務手順を省くことができることから業務の効率化にもつながりやすいというメリットがあります。これまでの施設サービスは、各職員の経験と勘によって多くの部分が行われてきたという点を否定することはできません。新人職員の採用や人事異動等による業務のばらつきを抑え、それぞれのサービスを正確にしかも同一のレベルで行われるようにするためにも業務の標準化が望まれます。
リスクマネジメントの観点からは、上記の他、ある業務について、組織として一定のやり方が決まっていれば、万が一にもその業務中に事故が起こった場合、原因を特定しやすく、ただちに、改善に結びつけることができることが期待できます。各職員がそれぞれの経験と勘に頼ってばらばらにやっているのでは、業務の改善はおろか、原因を特定することすら難しいこととなります。
看護の分野では、「看護基準」として各病院がそれぞれ作成して古くから活用されている経過があります。また、最近では「パス法」の導入について、その有効性や必要性も議論されており、業務の「標準化」に向けた取り組みは今でも活発に行われていると言えます。
さて、(別紙4)に食事に関する介護マニュアルと、ある特別養護老人ホームが作成している入浴に関する業務基準を例示します。なお、例示については、よい例の一つであり、これらの基準を作成するための参考としていただき、その際にはそのまま使用するのではなく、個々の施設における職員配置や建物・設備構造の独自性を踏まえたものとなるよう配慮するなどの工夫が必要です。
最近、福祉サービスの分野でもマニュアルの必要性が指摘されています。このように各サービスについて標準的な業務手順を組織として作成して取りまとめることもひとつのマニュアル化であると言えます。このような業務手順(標準)を定めるにあたっては、別紙4の例のように、事故防止の観点から危険の予測と、それに対する注意事項を適宜、手順の中に盛り込んでいくことが大変重要です。
イ サービスの「個別化」
さまざまな状態像、ニーズをもつ利用者一人ひとりに対しては、組織が定める標準的な方法・手順のみによる画一的なサービス提供で十分であるはずはありません。当然のこととして、提供するサービスの「個別化」が図られる必要があります。
利用者一人ひとりに提供するサービスの「個別化」は、主にアセスメントに基づく介護(援助)計画によって図られるものですが、改めて利用者一人ひとりの状態やニーズにふさわしいサービスが提供できるようなアセスメントや介護(援助)計画の内容となっているかの検証が必要となります。
サービスの提供にあたって各施設では、それぞれの方法に基づいてサービス提供に必要となる利用者状況等の情報収集を行い、利用者の福祉ニーズを明らかにするというアセスメントを行っています。リスクマネジメントの観点からは、この段階で一人ひとりの利用者が有する潜在的・顕在的なリスク(転倒、誤嚥、など)が明らかとなるような情報収集とそれに基づく多職種によるアセスメントが望まれます。例えば、「車いすに乗車中に1人で立ち上がってしまう」という聴き取り情報は、顕在的な転倒リスクとして重要なものとなります。また、服薬情報については、どのような薬を服薬しているのか、だけにとどまらず、その服薬がもたらす副作用(ふらつきの出現など)についてもあわせて明らかにしておくことが必要です。なお、これまでの転倒歴や誤嚥歴等を把握しておくことは当然のことと考えられます。
そして、このアセスメントの段階で、明らかになったリスクに対してどのような対応を施設がとりうるかを検討しておくことが必要です。
(イ)個別援助計画
アセスメントの結果に基づいて、利用者一人ひとりに対する個別援助計画を作成します。特に個別援助計画は、1人の利用者にさまざまな職員が関わることを想定して、より個別・具体的な記述を図り、職員間で共有化できるようにしておくことが強く求められます。関わる職員によっては、その利用者の特性やサービス提供時の留意点を十分に知っていなかったがために発生した事故も少なくありません。前述の「標準化」とは違った観点から、どの職員がサービスを提供しても利用者一人ひとりに対するサービスのばらつきを抑えるために、この個別援助計画は重要なものであると言えます。
さて、リスクマネジメントの観点から特に個別援助計画に求められることは、(1)アセスメントの結果に基づき、その利用者の潜在的・顕在的リスクが明示されていることと、(2)それらのリスクを回避するために、施設としてどのようなサービスを提供していくかが明らかになっていることの2点が重要です。
また、計画はできるかぎり具体的に記載されていることも必要です。例えば、入浴時の脱衣については「一部介助」「注意する」といった記述だけが見られる計画もありますが、それだけでは何をどの程度一部介助するのか、何に注意したらよいうのかが不明確であるため、リスクマネジメントの観点からも望ましいものとは言えません。
(2)利用者の動きを把握し、目配り気配りを欠かさない体制づくり
施設が分析した「転倒」の発生要因を見ると、「目を離してしまった」「見守り不足」とか「急に動いてしまったため」などという記述が多く見られます。ある利用者の見守り介護をする場合には、必ず「誰が」見守るのかを明確にしなければなりません。チームで業務にあたっていると、職員同士が「誰かが見ているだろう」という意識になってしまい、結果として誰も見ていなかったということが往々にしてあるものです。
また、自分がやむをえない理由によって利用者のそばを離れなければならない場合には、必ず他の職員に声を掛けるといった基本的な動作が職員の間で確認されていないために起こった転倒事故も多く見られます。
少しの間でも、利用者から目を離さない工夫の例としてある病院では、ミーティングの際、発言者がホールに背を向け、その他の職員は全員ホールの方を向くようにして利用者から目を離さない、あるいは頻回の見守りが必要な利用者がいる場合にはタイマーを活用するといった取り組みを行っています。
(3)記録と報告
福祉サービスにおける記録は、利用者に対してどのようなサービスを行い、それに対してどのような反応があったかといった経過を記録、報告してサービスの改善に結び付けていくということの他に、家族等に対してどのようなサービスを提供しているのかについて客観的に説明するための機能ももつものであり、今後、ますますその重要性が高まってきます。
個別援助計画との関係では、提供するサービスのポイントを計画の中で明確化しておくことを前提として、それに対する支援状況と反応の記録といった整理が求められます。
福祉の記録は医療や看護の記録と違って、感情、情緒、かかわりといったコミュニケーションの要素が多分に入るため、客観的ではなく主観的となりやすい傾向が指摘されています。特に「何を記録するのか」が施設全体として明確にされていない状況にあります。 まずは、記録の記入方法(書式や用語など)を組織として統一することが望まれます。
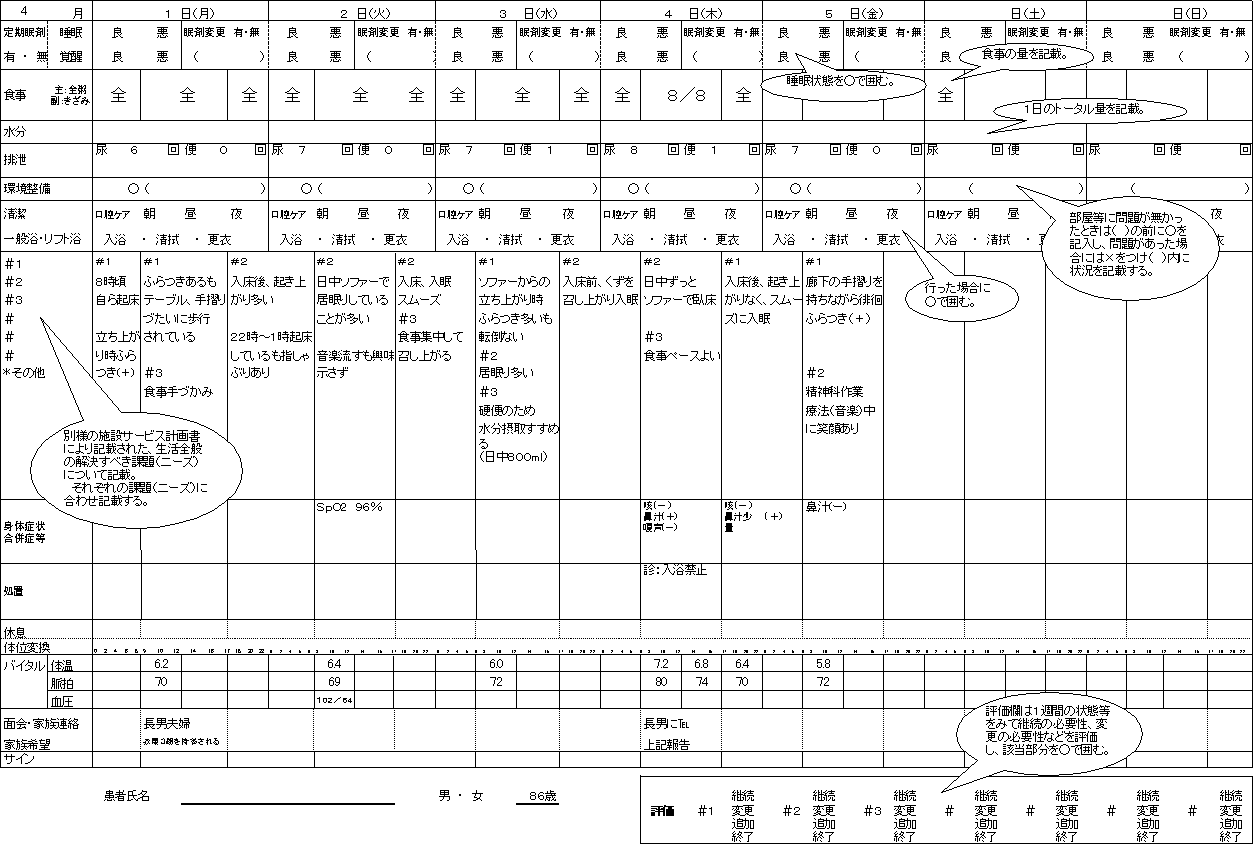
また、記録することが負担とならないための一つの方策として、文字で書く部分を極力減らすために、ある病院では書式の一部をチャート式にするなどの工夫をしている例(別紙5)もあります。
その際には書式の全てをチャート式にするのではなく、個々の利用者の状態像や具体的な計画が十分に把握できる記録にすることが重要です。
(4)法人・施設による自主的な業務マニュアルづくり
これまでの取り組みを踏まえて、法人・施設による自主的な業務マニュアルづくりを進めることも有効です。「マニュアル」というと、何か厚い冊子のようなイメージを持たれがちですが、必ずしもそうとは限りません。前述した個々の業務を「標準化」した文書もマニュアルのひとつであると言えますし、特に危険が多く潜んでいる業務(例えば、移動・移乗や入浴にまつわる事故例は、施設種別を問わず最も多発しているものです)に関して事故を防止するための要点を入れた業務マニュアルを作成することが大切です。そのマニュアルの作成にあたっては、介護職員等のサービスを実際に行っている者の工夫や知恵を最大限に生かすことが重要となります。
(別紙6)に、事故を防止するための留意点を踏まえた絵入りの業務マニュアルの例を示しておきます。
(5)リスクマネジメントを効果的に行うための取り組み
事故防止策を検討するためには、現状を的確に把握する必要があり、そのためには施設内で起こった事故を把握するほか、事故につながりそうになった事例(ヒヤリ・ハット事例)を収集して活用することが有効であるとされています。施設においてもその有効性が認識されはじめ、各施設では独自の取り組みを始めているところも多く見られるようになってきました。しかし、つぎの調査結果が示すように、その取り組みは未だ緒についたばかりですし、事例等に対する十分な分析や活用といったところまでは至っていないケースも多いようです。
【事故防止への取り組み状況】
| (単位:施設数) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| (『福祉サービス事故事例集』より) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
特にヒヤリ・ハット事例については、単にその収集が目的となってしまうことのないよう、施設として集めた事例をどのように分析して活用していくのか等について、あらかじめ目的を明確にしておくことが望まれます。
さて、事故事例やヒヤリ・ハット事例を的確に収集するためには、報告を提出した者に対して不利益処分を行わない、職員の個人的な資質のみの問題として扱わない等、報告しやすい環境(組織風土の改善)を整備することが非常に重要です。それは、職員の間で安全管理の重要性に対する認識や、同じような事例が再び起きないようにするための工夫だというコンセンサスが醸成されていることがその前提となります。
通常、収集した事例は「分析」⇒「要因の検証」と「改善策の立案」⇒「改善策の実践と結果の評価」⇒「必要に応じた取り組みの改善」といったいわゆるPDCAサイクルによって活用していくこととなります。また、その過程の中では自施設における事例だけではなく、知りうる範囲で他施設の事例についても取り上げ、職員間での検討はもとより、利用者や家族等をも含めて話し合いができるような環境整備が図られることがより望ましいと考えられます。
イ OJT(職場内教育、業務を通しての人材育成)
作成した業務マニュアルを活用してその内容を広く周知する等、独自の職場内研修の実施が必要です。現在のところ、多くの福祉施設で事故防止に向けた職場内研修を実施しているとしていますが、実際の内容を見てみると、職員会議やミーティングで必要に応じて施設長等から話をしているといった内容の他、年に1回の救急救命の実技を実施ということが中心となっており、果たしてこれで十分と言えるかどうかについては議論の余地があります。今後は、特にリスクマネジメントの観点からの継続的・定期的かつ計画的な職場内研修が必要となりますし、その内容も講義形式だけではなく、実技を取り入れたものや、職員同士が話し合って業務遂行上の危険を明らかにしたり、それらの対応策を互いに考えるなど、内容にも配慮していく必要があります。
ウ QC活動
一般企業では、品質管理のために現場の知恵や意見を活用する方策としてQC活動に取り組んでいます。福祉施設においても「サービスの質の向上」の観点からQC活動は有効な手法のひとつと言えるでしょう。具体的な進め方については、すでにいくつかの参考文献も見られますので、それらを参照してください。
ただし、すでにQC活動を実践している施設の例からは次のような課題も提起されていますので、十分な注意が必要です。
エ 取り組みの周知徹底
リスクマネジメントの取り組みを組織全体で推進していくためには、その取り組み方針や方策をすべての職員に周知する必要があります。具体的な周知方法としては、職員会議等で周知を図るといった方法が一般的ですが、より効果的なものとして防止月間や標語の設定、ポスターの作成・掲示による啓発、講演会の開催などが考えられます。講演会も単に実施すれば良いということではなく、全職員が聞く必要もあることから、勤務割によって聞けない職員に対してはテープおこししたものを配布して周知したり、同じ内容で回数を重ねて開催するといった工夫も望まれるところです。
また、ある大学病院では、白衣のポケットに入るぐらいの大きさのマニュアル集を全職員に配ってそれを常に携帯させ、活用を促しているという取り組みも見られています。
次に、不幸にして事故が起きてしまった場合の対応について、その基本的な考え方を整理しておきます。これまでに福祉サービスにおけるリスクマネジメントの基本的な視点は「サービスの質の向上」にあるとしてさまざまな取り組みのあり方等を整理してきました。事故が起きてしまった場合に、適切に対応できるか否かは、この日頃からの取り組みがしっかりと行われているかどうかにかかっているといっても過言ではありません。
日頃から、経営者の強いリーダーシップのもとに組織全体としてサービスの質の向上を基本的な視点に据えたリスクマネジメントの取り組みを実践している施設では、この事故後の対応も的確に行われることが可能となります。事故を未然に防ぐための基本的な方策として重要な「コミュニケーション」も、日頃から利用者や家族との円滑・良好なコミュニケーションが確保されていれば、事故が起きてしまった場合でも、その後の解決に向けた相互のやり取りがスムーズに行われるでしょう。また、利用者一人ひとりについて適切なアセスメントがなされ、それに基づく個別・具体的な援助計画があり、十分な記録によってサービス提供過程によって施設が行ったサービスの内容を説明しうるならば、事故発生の因果関係等を明らかにすることができ、施設と利用者やその家族等、双方にとって望ましい状況になります。そもそも、そのような実践が行われている施設では事故そのものが発生しにくいということもあります。
逆に言えば、日頃の実践がなされていないところで事故が発生してしまった場合、施設にとっては適切な対応を図ろうにも図ることが到底できないということです。特に、関係者の間で問題となる「賠償責任」の問題は、事故対応のほんの一部分にすぎないということを認識する必要もありますが、訴訟が提起された場合には、事故が起きてしまった後に慌てても何もすることはできません。裁判の過程で明らかにされる事実の大部分は、日々のサービス提供の中で起きているものであり、事故が発生した後では、その過程を改めることはできないからです。
1 事故に対応する際の基本姿勢
事故後の対応にあたっては、利用者本人やご家族の気持ちを考え、相手の立場に立った発想で処していく姿勢が基本とならなければなりません。施設に事故の責任がある、ないということよりも、まずは誠意ある態度で臨むことが必要となりますし、後のことを円滑に進めることにもつながっていきます。事故によって大きな苦痛を蒙るのは利用者やその家族であることを念頭におくべきです。
2 事故対応の原則
(1)個人プレーでなく組織として対応
法人・施設は契約の当事者としての意識を持って一体的な対応をすることが求められます。
(2)事実を踏まえた対応
事実を正確に整理・調査し、それらを踏まえた対応をすることが必要となります。その際、経過の正確な記録(誰にいつどういう説明をしたか)や、その後の経時的な記録が重要です。そのためにも、日頃のサービス提供記録のほか、事故が発生した際にどのような記録を整備するかについて、施設内でルール化しておくことが望まれます。
(3)窓口を一本化した対応
窓口を一本化した上で、十分なコミュニケーションを図り、中身を十分見極めることが重要です。相手の要望は単なる苦情の場合もあれば、本当の金銭クレーム、訴訟につながるものもあります。その訴えを十分に見極める必要があります。法人・施設内で事故発生時の対応責任者をあらかじめ決めておくことが求められます。
3 事故対応のフロー
先のとおり、リスクマネジメントを事故対応とりわけ「賠償問題」に矮小化してとらえてしまう傾向が見受けられますが、賠償問題というのは本当に一部に過ぎないとの指摘もあります。発生した事故を前にしてその利用者のご家族等がどのようなことを考えるか、何を知りたいと思うのか、といった視点を踏まえ、以下に事故対応のフローを整理します。
(1)事実の把握と家族等への十分な説明
事故の知らせを受けた家族等が一番初めに共通して持つ強いニーズは、「事実を知りたい」ということです。そのためにも事故が発生した場合には、できるだけ早いうちに関係した職員から事情を聞くなどして、事実の確認と記録が行われる必要があります。職員が関係して発生した事故の場合、その職員も気が動転していますので、前後の記憶が定かではないことも想定されます。事実把握には迅速性が求められます。なお、施設の責任が問われかねない事実だからといって隠蔽したり、改ざんすることは厳に慎むべきであることは言うまでもありません。
そして、調査した結果に基づいて、家族等に事故の発生状況やその後の対応について事実を十分に説明します。その際の受け答えにも誠意ある態度で臨むことが基本となります。
(2)改善策の検討と実践
2番目には、「今後どうするのか知らせて欲しい」というニーズが出てきます。このような事故が起こるようでは、安心して利用することができないので、どのように対応するつもりなのか聞きたいということです。したがって、事故後の早い時期に発生した事故の要因分析を職員の参画のもとで多角的に行うとともに、具体的な再発防止策を検討・実践していくことが求められます。そして検討した結果は、きちんと家族等に対して説明をして、納得を得るということが重要です。
(3)誠意ある対応
それでも、やはり「謝罪をして欲しい」という話も出てきますし、謝罪でも納得できない場合には法人や施設の責任問題、さらには損害賠償の要求につながっていくこともあります。
謝罪については、往々にして「簡単に謝罪してはいけない」「謝罪すると、責任があったことを認めることにつながる」といったことが言われていますが、本来、有責無責にかかわらず、迷惑や苦痛をかけてしまったことに対しては人間的な共感をもって誠意ある対応をすることが大切です。「謝罪の意すら示さない」といって利用者側の感情を損ねてしまい、訴訟に発展するケースもあります。
4 事故の発生に備えて
事故が発生した直後の対応としては、利用者の救命や安全確保を最優先にしつつ、医療機関との連携と家族等に対する連絡という2つの対応を的確かつ迅速に行うことが求められます。そのため各施設においては、事故発生直後の初期対応の手順の明確化や必要となる連絡先リストの作成等の備えが必要となります。特に事故の発生直後は、職員も慌てやすく、日頃の備えが十分でないと、迅速な対応が損なわれるおそれが多分にあります。事故が発生した場合、施設内の医療スタッフとどのような連携を図るのか、その間にどのような連絡体制をとるのか、事故後の経過を誰がどのように記録するのか、などについて、あらかじめ明文化しておき、すべての職員に周知徹底することが望まれます。
福祉サービスにおけるリスクマネジメントの具体的な取り組みは、個々の事業の特性などを考慮のうえ自主的に定めることが重要ですが、単なる事故防止や賠償問題に矮小化することなく、積極的に利用者の満足度を高め、提供するサービスの質の向上を図るなど、より良いサービス提供を目指すという視点で進めることが肝要です。その結果として、有効な事故防止策が講じられるとともに、万が一にも事故が起きてしまった場合の適切な対応に繋がることにもなります。
本指針が社会福祉法人等において福祉サービスの一環である危機管理体制の確立に向けた一助となれば幸いです。
1 苦情解決体制を整備するにあたってのポイント
社会福祉基礎構造改革を支える仕組みとして新たに導入された苦情解決制度は、都道府県段階における対応(運営適正化委員会)と事業者による苦情解決という2つの流れがあります。事業者による苦情解決のあり方については、その具体的な仕組みが厚生労働省から「指針」として出されていますので詳細は通知をご参照ください。
以下に、より効果的な苦情解決体制を構築するためのいくつかのポイントを整理します。
また、苦情はサービスの質の向上に向けた取り組みを促進するための貴重な情報源となることから、その有効な活用を図る観点からもいくつかの留意点があります。その前提として、職員間における苦情解決の意義や重要性が共有化されていることが大切です。
2 苦情対応の基本原則
○公平性
事業者が設置する苦情解決の仕組みであっても、その基本は利用者の立場に立って対応することが基本となります。利用者が、情報の非対称性・交渉力の不均衡性・判断能力の不十分性等の面において、施設と完全に対等な関係となってはいないことがあることを認識する必要があります。
○公正性
第三者委員という客観的かつ公正な存在が解決の方向性を正当化しうることになります。第三者委員の二重性、つまり、事業者から選任されているという側面と利用者の立場に立つことが期待されているという側面とが均衡していることによって、公正さを高めていこくとができます。
○迅速性
苦情対応が迅速になされなければ、利用者の不満は高まるばかりでせっかくの苦情解決体制も意味のないものになってしまいます。苦情を受けた際に「後で調べます」「後で検討します」という対応によって、ますます利用者の感情を損ねたという例もあります。どの程度、迅速に対応したかによって、利用者との信頼関係形成には大きな差が生じることになります。より迅速な苦情対応は利用者との円滑なコミュニケーションを助長し、より一層の信頼関係の形成を促進します。
○透明性
苦情を隠蔽することなく、苦情情報をプライバシーを侵害しない範囲内で公開するなど、組織として対応しているという姿勢を示すことが大切です。苦情を隠蔽したり、ましてや苦情の申立人を詮索するといった行為は厳に慎まなければなりません。
○応答性
苦情は、「利用者の声」としてとらえて有効なコミュニケーションの手段だと考えることが重要です。苦情に対する応答がなされ、それに対する利用者からの反応があるといった双方向のやり取りが継続的に行われることによって、サービスの質の向上にもつながることとなります。
3 苦情の傾向と対応策の一例
さて、一概に「苦情」といっても、その内容(レベル)については、「こうして欲しい」という要望的なものから、施設の責任を追及するといった内容のものまでいくつかのレベルがあると考えられます。「何が苦情か」といった疑問も一部には呈されていますが、苦情解決はリスクマネジメントの取り組みの一環として、福祉サービスの質の向上につなげるためにも、広く対応することが肝要です。
全国社会福祉協議会の社会福祉制度・予算対策委員会施設部会が取りまとめた「福祉施設における苦情解決のあり方特別委員会」報告書では、要望レベルの苦情として最も多い内容は「職員の言葉遣い」であることを指摘しています。職員の言葉遣いの重要性を改めて認識しなければならないと思います。ここでは、利用者に対する言葉遣いのあり方について全職員に共通認識を形成することが苦情を少なくするための取り組みとして大切だということが言えます。
また、広く職員の対応に関する苦情を少なくするという観点から、特に新人職員に対して独自の「若葉マーク」を活用しているユニークな例があります。出てきた苦情を十分に分析して、同様の苦情が出ないように何らかの創意工夫を講ずることが求められます。
1 転倒
「転倒」として寄せられた事例を、さらに次のように分類するとともに、それぞれの分類ごとの発生形態や、その要因を概観すると以下のとおりとなります。なお、ここで言う「転倒」には車いすからのずり落ち等も含めて整理しました。
(1)移乗時の転倒
ベッドから車いすに移乗する際に、利用者がバランスを崩してお尻から落ちたり、車いすのブレーキが不十分であったために車いすごと転倒するケースや、介助する職員が足を滑らせたために利用者の大腿骨が骨折したという事例が大変多く寄せられました。
車いすからベッドへ移乗するときの事例では、利用者の衣服がハンドクリップにひっかかってあやうく転倒しかけたケースもいくつか見受けられています。
要因としては、通常2人で介助するところを1人で行ったり、介助者や利用者が車いすの基本操作の確認を怠ったり、あるいは自力者に対する見守りや事故の予測が不十分だったり、職員が油断していたということが挙げられています。また、環境面では、車いすとベッドの配置方法や高さなどの点で改善すべき点があることが指摘されています。
対応策としては、基本的な介護の徹底を促したり、事故に関する背景や自分の考えを述べ合って再発防止を確認しあったり、受傷した利用者の個別援助計画を作成する等が講じられています。また、トランスを職員1人で行うことを厳禁したり、業務終了後に必ず声だし確認を徹底する施設もありました。
イ ベッド⇔ポータブルトイレ間の移乗時における転倒
ベッドからポータブルトイレへの移乗時における転倒は、利用者が職員に気をつかってコールを押さなかったために発生したり、ポータブルトイレへ座るときに目測を誤って転倒したり、利用者の体を支えきれずに介助者が利用者といっしょに転倒した事例が寄せられました。
要因としては、職員の見守りや介助者の人員不足などと、利用者自身が高齢による身体機能低下や1人でも大丈夫だという判断の誤りなどが挙げられています。また、ベッドとポータブルトイレへに移乗するときの手摺りの不備や位置関係への配慮が欠けていたと指摘する施設もありました。
対応策は、夜間の巡回をひんぱんに行ったり、ポータブルトイレを廃止して、トイレのときは職員が必ず介助して、あとはおむつで対応する、利用者の行動能力の再確認を行うなどが挙げられています。
ウ その他の移乗時における転倒
この類型では、(1)利用者が自力で移乗しようとして転倒、(2)職員が移乗の援助をしていて利用者が転倒、(3)職員が移乗の援助をしていて転倒し、利用者も転倒、という形態に大きくは分類することができます。
考えられる発生要因としては、利用者の能力等の把握不足とそれに伴う見守りの不足や油断、介助にあたる人数の不備(本来は2名でやるべきところを1名でやってしまった)、車いすやストレッチャー・ベッドなどのブレーキやストッパーの掛け忘れ(基本的な動作の確認を怠った)が挙げられるとともに、車いすとベッドの配置(位置)関係や、車いすとベッドの高さ、あるいは、援助時の足元の不備(敷物、物がおいてあったために十分な足場の確保ができなかった)などを指摘している事例も見受けられます。その他にも「移乗時に利用者がベッド柵をつかんでしまった」「利用者の衣服が車いすに引っかかった」等の要因も挙げられています。
事例発生後の対応策としては、利用者の状況の再確認とその徹底・周知、援助時の職員体制の徹底、援助時の環境整備、等が講じられています。
(2)施設敷地内移動時の転倒
この類型では、(1)段差や物品等、つまずきによる転倒、(2)廊下の水滴等、滑りによる転倒、(3)足のもつれ、ふら付きによる転倒、(4)てんかん等、発作による転倒、(5)その他(飲酒など)の転倒、という形態に分類することができます。
考えられる発生要因を整理すると、利用者の能力等の把握不足とそれに伴う見守りの不足や油断、利用者の歩行ペース等に合わない援助の他、廊下等の段差や水滴、通路等に物が置いてあったというような環境的な要因も考えられています。また、「利用者本人の自助具が合っていない」「利用者が階段を移動する際に手すりを使用していない」等の要因も見られています。
事例発生後の対応策としては、利用者の状況の再確認とその徹底・周知、移動距離を短くするための居室変更、通路等の環境整備(段差解消・整理整頓)、等がとられています。
イ 車いす等にて移動している際の転倒(歩行器使用を含む)
この類型では、(1)段差や側溝による転倒、(2)スロープ移動時の転倒、(3)ベルトの閉め忘れ等による転倒(ずり落ち)、(4)利用者本人あるいは職員等、介助者の車いす等、操作ミスによる転倒、という形態に大きく分類することができます。
考えられる発生要因を整理すると、利用者の能力等の把握不足とそれに伴う見守りの不足や油断、職員の手技の未熟の他、廊下の段差等、歩行車や車いすを利用する者に向いた環境になっていない、スロープの角度等、環境によるものも大きいとされている。また、「車いすの点検・整備不良」「利用者の飲酒」等の要因も見られています。
事例発生後の対応策としては、環境の改良(傾斜の解消等)、等が図られています。
(3)施設敷地外移動時の転倒
この類型では(2)アと同じように、(1)段差や物品等、つまずきによる転倒、(2)足のもつれ、ふら付きによる転倒、(3)てんかん等、発作による転倒、という形態に分類することができます。
考えられる発生要因を整理すると、利用者の能力等の把握不足とそれに伴う見守りの不足や油断、利用者の歩行ペース等に合わない援助、利用者と職員の体格の差、安全確認の怠りといった人的要因の他、歩道の段差や側溝、慣れない場所での状況の把握、危険箇所の把握が不十分などが、挙げられています。また、「外出時の履物が不適当」「利用者が突然走り出した」「てんかん等の発作」といった要因も見られています。
事例発生後の対応策としては、外出先の状況を事前に把握する、介助を必要とする利用者の的確な把握と、その援助に必要な人員確保、道路等の環境整備(段差解消)について行政に要望する、等がとられています。
イ 車いす等にて移動している際の転倒(歩行器使用を含む)
この類型では、(1)段差や側溝による転倒、(2)スロープ・傾斜地等移動時の転倒、(3)ベルトの閉め忘れ等による転倒(ずり落ち)、(4)利用者本人あるいは職員等、介助者の車いす等、操作ミスによる転倒、という形態に大きく分類することができます。
考えられる発生要因を整理すると、利用者の能力等の把握不足とそれに伴う見守りの不足や油断、職員の手技の未熟、ブレーキの掛け忘れや不備(片方しかかけていなかった)、職員の気のあせりの他、環境に関する要因として一般道路、歩道が歩行車や車いすを利用する者に向いた環境になっていないといったことが挙げられています。また、「車いすの点検・整備不良」、「利用者の運転技術の未熟」等の要因も散見されます。
事例発生後の対応策としては、車いす操作の技術向上を図る、環境の改良(段差の解消等)の緊急対応を要望、外出先の事前調査の実施、等が図られています。
(4)入浴時の転倒
入浴時の転倒は、「衣類着脱時」「浴室内等の移動時」「洗体時」「浴槽内」の場面に細分化することができ、それぞれに形態が異なっています。大きくは(1)利用者自身のふらつきによる転倒、(2)利用者自身が足を滑らせて転倒、(3)介護職員のふらつきや転倒による利用者の転倒、(4)不適切な座位・立位による転倒、(5)利用者の発作による転倒、(6)その他の転倒(機器の取扱い不備など)に分類することができます。
考えられる発生要因を整理すると、利用者の能力等の把握不足とそれに伴う見守りの不足や油断、入浴介助の手順が守られていない、介助にあたる職員の人数の不備、機械操作の不備といった要因分析の他、手すりの不備、床の滑りやすさ、移動距離が長くなってしまう構造的な問題といったことが挙げられています。また、「入浴介護の慌ただしさ(職員数が足りない)」「タオル等の置き場に問題があった」等の要因分析も見られています。
事例発生後の対応策としては、入浴介護時に職員のゆとりが出るような工夫、環境の改良(滑らないような敷物の使用)、利用者の入浴方法(一般浴か機械浴か)の見直しを行い、障害の進行にあわせた入浴方法を利用者とともに検討した、等がとられています。
(5)排泄時の転倒
排泄時の転倒も、トイレ使用時と居室等においてポータブルトイレを使用する時では若干異なりますが、「便所内の移動時」「衣類着脱時」「排泄時」「排泄後の清拭時」の場面に細分化することができ、大きくは(1)利用者自身のふらつきによる転倒、(2)利用者自身が足を滑らせて転倒、(3)介護職員のふらつきや転倒による利用者の転倒、(4)不適切な座位・立位による転倒、(5)利用者の発作による転倒、に分類することができます。
発生要因としては、利用者の状態把握が不十分であり、危険予測ができていない、見守りが不十分だった、介助ベルトの固定確認が十分ではなかったといった要因の他、トイレ箇所数の不足、手すりの形態や設置数の不備、床のすべりやすさといったことが挙げられています。また、「職員数が足りない」「トイレ介助の順番が徹底していない」「本人のてんかん発作や付き添いの拒否」等の要因も見られています。
事例発生後の対応策としては、確実な介助方法の徹底、環境の改良(段差解消、滑り止め)等がとられています。
(6)レクリエーション・クラブ活動時等の転倒
サービス種別によってその形態が異なるものの、特別養護老人ホームやデイサービスセンターからの事例を見ると、風船バレーやボールを使った活動中に起こった事例が多く報告されています。レクリエーションやクラブ活動の実施時には、多数の利用者が一同に会することから、複数の職員の目が行き届いているようでいても、実際には行き届いていなかったということが要因として挙げられているようです。また、障害の差が大きい利用者同士をペアにしたために事故につながったものと分析している事例もありました。
対応策としては、「ゲーム内容の見直し」や「ルールの徹底」、あるいは万が一、転倒した場合であっても大きなケガにつながらないような配慮をとった施設もありました。
(7)食事時の転倒
食事時間中の転倒は、(1)食事中、いすからのずり落ち等の転倒、(2)配膳・下膳にかかる歩行中の転倒、(3)てんかん発作による転倒、に分けることができます。
考えられる発生要因を見ると、職員の目配りの不足や食堂や席の狭さ、等があげられており、いすからのずり落ちを防ぐ観点から、車いすのまま食事をとるようにしたり、転倒しやすい利用者については職員が配・下膳する等の対応策をとっていると回答した施設が多くありました。
(8)自由遊び時間中の転倒
保育所等における保育時間中に子どもが遊んでいて転倒して受傷した事例については、これを「事故」としてとらえるべきか否かについて、各事業所や職員の間でもその認識が一様ではありません。
発生要因については、職員の目配りや気配りの不足や子どもの発達に応じた保育内容であったか否かの検証が必要であった、等の分析がなされている他、例えば、追いかけっこをするにはスペースが狭いといった施設環境の部分、あるいは多動や落ち着きがない等といった子ども本人の特性を指摘する事例もありました。
対応策については、転倒を事前に防止するという観点よりも、転倒した場合の受傷を最小限に食い止めるといった視点からの対策が比較的多く見られています。
(9)授産等作業時の転倒
授産等作業時の転倒には、利用者のてんかん等発作に起因する事例が数多く見られます。また、利用者の体力を超えた重量物を持ったための転倒や、無理な体勢による車いすからの転倒、作業場環境の未整備(整理整頓の不備)に起因する転倒が代表的です。
対応策は、「職員による利用者の行動把握」「利用者個々の体力、能力を十分に把握する」とともに、常に職員の目が届くような位置を工夫することや車いす自体に転倒防止対策を施すこと等が挙げられています。
(10)その他の転倒
「その他の転倒」は、「更衣(靴の着脱を含む)時の転倒」「物を拾う・取る時の転倒」「車いすやベッドにおける急な立ち上がりによる転倒」等が代表的な事例となっています。
考えられる発生要因を整理すると、本来は付いているべき職員が離れてしまった、マニュアルが守られていない、利用者の状況観察や危険性の予知の認識不足といった主に人的な要因の他、業務に適したスペースが確保できていない、廊下等のすべりやすさ、ベッドや車いす使用の適否分析の不足といったことが挙げられています。また、「利用者本人の体調」「使用していた車いすの重心バランスの不適」等の要因も見られます。
事例発生後の対応策としては、職員の目が届く居室への変更、環境の改良、車いすの介助方法に関する勉強会の実施、等がとられています。
2 転落・落下
(1)移乗時の転落・落下
この類型では、(1)利用者が自力で移乗しようとして転落・落下、(2)職員が移乗の援助をしていて利用者が転落・落下、という形態に分類することができます。多くはベッドやストレッチャーからの転落・落下事例であり、「利用者が自分で車いすに移乗しようとしてベッドから転落」、あるいは「移乗介護中、車いすのセットをしている際に利用者がベッドから転落」といった事例が多く寄せられています。
考えられる発生要因としては、利用者の能力等の把握不足とそれに伴う見守りの不足や油断、介助にあたる人数の不備(本来は2名で行うべきところを1名で行ってしまった)、車いすやストレッチャー・ベッドなどのブレーキやストッパーの掛け忘れ(基本的な動作の確認を怠った)の他、機器の故障やベッドと車いすの位置(置き方)などが、挙げられています。
事例発生後の対応策としては、利用者の障害状況の把握の徹底、利用者の精神的な安定を図る、等がとられています。
(2)施設敷地内移動時の転落・落下
この類型の事例では階段からの転落・落下が最も多く寄せられている。利用者自らのふらつきやつまずきの他に、他の利用者と接触したことに起因する転落や階段歩行中のてんかん発作に起因する転落・落下事故が典型的な事例となっています。また、それ以外にも、慣れない環境で利用者が場所を勘違いして階段に入ってしまい転落した事例や、職員が利用者を抱えて移動している際に手が滑って落としそうになった事例も見られています。
発生要因としては、早朝時等で忙しい時間帯であり全体に目が行き届きにくい等、職員が少ないとする分析の他、手すりの不備や階段が急であるといった環境上の要因も挙げられています。
対応策としては、階段利用の際には、必ず職員が付き添うようにしている他、事故後は階段を使用せず、エレベーターを使用することとした、等の対応が図られています。
イ 車いす等にて移動している際の転落・落下
この類型では、「車いすで移動していて誤って車いすごと階段から転落・落下」「ストレッチャーで移動していてストレッチャーから転落・落下」といった形態が多く見られます。
職員が車いすのブレーキを掛け忘れたことに起因する事例の他、階段出入口の施錠の不備をその要因として挙げる事例もありました。対応策も危険箇所に立ち入らないよう施錠の徹底をはじめ、職員同士の声かけの方法等、介護業務全般の見直しを図ること等が挙げられています。
(3)施設敷地外移動時の転落・落下
施設敷地外を移動している際の転落・落下事故は、歩行・移動中に道路・歩道から川や池、用水に転落・落下した事例が多くなっています。
考えられる発生要因としては、利用者の能力等についての把握が十分ではなかったことや、職員間での引き継ぎが十分ではなかった、という人的な要因の他、外出時の職員体制の不備、あるいは散歩コースに危険箇所があることについて事前に把握がなされていなかった、等が挙げられています。
対応策としては、外出マニュアルを新たに策定した他、発生した事例を職員に周知して注意を徹底するといった策が講じられているようです。
(4)入浴時の転落・落下
入浴時の転落・落下の事例は、「更衣時」「浴室内移動時」「洗体時」に、更衣台やストレッチャー・特浴機器から転落・落下した事例と、主に、浴室内を移動する際に職員が利用者を抱えていて、手が滑る等の原因により床に転落させてしまったという事例に大別することができます。
考えられる発生要因としては、利用者の障害の状態をしっかり把握していなかったこと、離れてはならない利用者から介護者がその場を離れた、ストレッチャーなどのブレーキやストッパーの掛け忘れ(基本的な動作の確認を怠った)といった分析の他、機器の故障、ストレッチャー等、機器の安全装置が不十分、滑りやすい床、などが、挙げられています。
事例発生後の対応策としては、業務マニュアルの作成、ストレッチャーの定期点検の実施、安全性の高い機械を導入、等がとられています。
(5)排泄・おむつ交換時の転落・落下
本類型は、ベッドや更衣台上において排泄行為・おむつ交換の援助を行っている際に利用者がベッド等から転落してしまったという事例です。形態としては、ベッド柵を外して介護をしている状態で、(1)介護中に利用者がバランスを崩して転落、(2)介護中に必要な物品を取ろうとして目を離したすきに転落、という大きく2つのパターンが見られます。
要因としては、利用者の動き(不随意運動の有無や寝返りの頻度、など)の把握不足のほか、必要物品をあらかじめ手元に用意しておかなかったことから結果として、利用者のそばを離れなければならなくなってしまったこと、あるいは更衣台の高さが高すぎる、等の分析がなされている。また、マニュアル等の不備から利用者に不適切な体位で交換援助に臨んでしまった結果、転落につながった事例もあります。
対応策としては、基本的な介護技術の徹底とともに、タオルやおむつの置き場所の再検討、あるいは更衣台の高さの変更を行った、等が挙げられています。
(6)自由遊び時間中の転落・落下
本類型の事例も、自由遊び時間中の転倒事例と同様、発生要因については、職員の目配りや気配りの不足や、子どもの年齢差を考慮して対応すべきであった、等の分析がなされています。事例として最も多い遊具からの転落を考えた場合、(1)子どもが自発的に飛び降りてしまった事例と、(2)手が滑って転落してしまった、あるいは、(3)他児に押された結果、転落してしまった、という形態に分けることができますが、いずれの事例であっても、職員の見守りが不足していたという要因分析が多いようです。また、(4)遊具の破損による転落も数例出されており、これらの事例については遊具の点検不備やメンテナンスの不足等が要因として挙げられ、結果として点検・整備を実施するといった必要な対応策が講じられています。
本類型の事例に対する全体的な対応策としては、転倒と同様、事前に防止するという観点よりも、転落・落下した場合の受傷を最小限に食い止めるといった方策が多く講じられています。
(7)その他の転落・落下
就寝中や起床時、あるいは体位交換時など、ベッドからの転落・落下はさまざまな場面で発生しており、いままでの類型分類ではすべてを網羅することはできません。本類型に整理した事例には、(1)就寝中にベッドから転落、(2)自分でベッドから降りようとして誤って転落、(3)ベッド上の座位からの転落、(4)ベッド上に立ち上がった状態からの転落、(5)ベッドの周りにある物品(ナースコール、尿器など)を取ろうとして転落、などが多く見られます。考えられる要因としては「ベッド柵を忘れた」「ベッド柵を利用者が乗り越えた・取り外してしまった」等が挙げられているが、ベッドに一度も寝たことのない利用者をベッドに寝かせたために発生した事例もあります。
対応策としては、ベッド柵の取り付けや交換の他、ベッドから布団に変更した、あるいは転落した時の受傷を最小限に食い止める観点から、ベッド下に緩衝材を敷いたり、ヘッドギアを着けることにした、等が講じられています。
イ その他、ベランダ等からの転落・落下
ベランダや居室の窓からの転落・落下は、利用者自身の意思により転落した事例の他、自由時間等に遊んでいて転落、あるいは手すりの不備により手すりが外れてしまったために子どもが転落した事例等があります。
要因については、多くの事例で職員の見守りの不足が挙げられている他、手すりや柵が転落を防止するには不足していたという環境的な要因についても分析がなされています。
対応策としては、手すりや柵の設置や、危険なベランダへの進入を防止するための工夫など、環境面での対応策が中心となっています。
3 誤嚥
(1)食事時間中の誤嚥
職員が目を離したすきに、あるいは、食事中に発作を起こして誤嚥につながったり、職員が大丈夫だろうと思っていたミキサー食がのどにつまったり、利用者自身がみかんを丸のみして事故になったりというケースが多いようです。
発生の要因としては、利用者の食事の癖を知っていたが、見逃してしまったという利用者への注意不足や観察の不足などが挙げられています。また、食堂設備の不備や食事自体への配慮が欠けていたという指摘もありました。
対策としては、各テーブルに必ず職員がつくとか、誤嚥時の対応の再訓練の実施や救命器具の配備、食事摂取時の観察を十分行う、食材を小さくする、利用者個々の歯の状態を含めた嚥下状態の再確認などを行うといった対応策が挙げられています。
(2)食事時間外の誤嚥
面会者が持参してきたパンやもち菓子を食べてのどを詰まらせたり、隠しもっていたパンを食べて誤嚥するというケースがこの類型に分類できる事例です。また、職員と外出して露店で買った食べ物で誤嚥したというケースもありました。
要因は、職員の注意不足を求める声が多くなっています。また、食事制限を行っている利用者に対し、精神的ケアが十分でなかったという声もありました。
対策としては、発作の既往症のある利用者のチェックや蘇生法の研修、おもちを出すときの介助体制の検討などが挙げられています。
| 抑制死 |
| 抑制の弊害 |
身体的抑制
精神的抑制
社会的抑制
|
|
||||||||
|
箸 スプーン フォーク ストロー 利用者用エプロン(タオル) おしぼり 枕またはクッション 歯ブラシ ガーグルベース (看護師などの援助が得られる場合は、吸引器) |
| 介助手順 | 留意事項 | ||||||||||||
| 1, 食前の準備 | |||||||||||||
|
|
||||||||||||
|
|
||||||||||||
|
|
||||||||||||
|
|
||||||||||||
| 2, 摂食の介助 |
|
||||||||||||
| 3, 食後の介助 | |||||||||||||
|
|
||||||||||||
|
|
||||||||||||
(入浴に関する業務基準の一例)
|
入浴 入浴による効果と危険性
入浴前準備
|

|
【移乗に関する事故予防】 車いす使用時の基本的な注意点 ⇒利用者の手と足がどこにあるのか常に注意する
○マヒ側の足はフットプレートから落ちやすい(足が落ちたままで車いすを操作すると前輪で足を轢くおそれがある)
○肘がアームレストから出ている利用者が多い。そのことを考慮しないと肘を壁や柱の角にぶつける危険性あり
○両手をアームレストに乗せている利用者が多い。テーブルにつけようとするとき、そのことを考慮しないと手をアームレストとテーブルの間に挟んでしまい、怪我をすることあり
介助者は、車いすのグリップから手を離すとき、必ずブレーキをかける。
|
| |||||||||||||||||||||||||