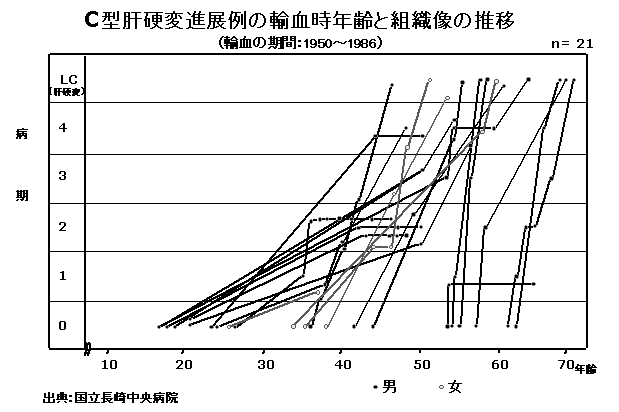
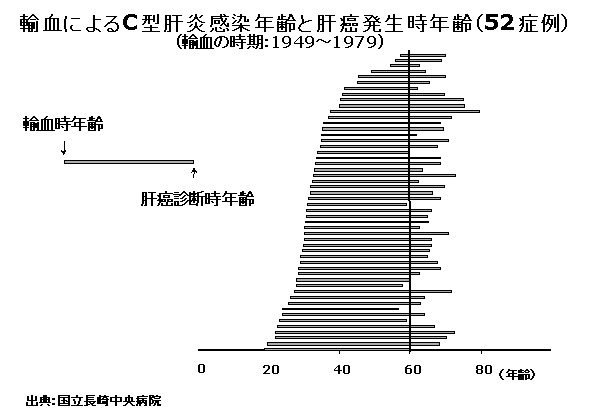


| 年代 | 対策 | ||
| 研究 | 対策 | その他トピックス | |
| 昭和30年 | ・血清肝炎調査研究班(38年) | ・「献血の推進について」閣議決定(39年) | ・ライシャワー事件(ライシャワー駐日米国大使が負傷し、治療のための輸血で肝炎に感染)(39年) |
| 昭和40年 〜 昭和49年 |
・オーストラリア抗原が輸血後肝炎の原因と証明される(昭和43年)。 | ||
| ・買血制度廃止、血液銀行で血液を預かって運用する預血制度に切り替え(44年) | |||
| ・オーストラリア抗原の検査法確立(45年) ・B型肝炎の母子垂直感染報告(45年) |
|||
| ・厚生省特定疾患:難治性の肝炎調査研究班(47年)(「科学技術庁:血清肝炎の特別研究」(46年)を引き継ぐ) | ・献血血液に対して、B型肝炎ウイルス抗原(HBs抗原)検査導入(47年) | ||
| ・預血制度が廃止され、輸血用製剤がすべて献血で賄われる体制を確立(49年) | |||
| 昭和50年 〜 昭和59年 |
・厚生省特定疾患:肝炎胆汁うっ滞調査研究班(50年) ・B型ワクチン研究開始(51年)(「科学技術庁のB型肝炎ワクチン研究補助」を引き継ぐ(50年) |
・B型ワクチン開発協議会発足(50年) | |
| ・厚生省特定疾患:難治性の肝炎調査研究班(53年) | ・厚生省肝炎研究連絡協議会発足(肝炎対策の産、学、官の検討の場)(54年)→現在も継続 ・厚生省肝炎研究連絡協議会「B型肝炎医療機関内感染ガイドライン」をまとめる(55年) ・B型肝炎の免疫グロブリン(抗体)の製造承認(55年) |
・A型肝炎の診断及び非A非B型肝炎の存在が証明される(53年) | |
| ・厚生省肝炎対策推進協議会設置(56年) | ・(財)ウイルス肝炎研究財団設立(56年) | ||
| ・厚生省肝炎研究連絡協議会「HBウイルス無症候性キャリアー指導の手引き」をまとめる(58年) ・B型肝炎ワクチン製造承認(59年) |
|||
| 昭和60年 〜 昭和63年 |
・都道府県に対して「B型肝炎の予防方法」を通知(60年) ・妊婦HBs抗原検査に関する国庫補助開始(60年) ・インターフェロンについてB型慢性活動性肝炎に保険適用(61年) |
||
| ・厚生省特定疾患:難治性の肝疾患調査研究班(62年)・(ウイルス性肝炎関係が厚生省非A非B肝炎研究班に移行) | ・血漿分画製剤(凝固因子製剤)についてウイルス不活化工程の導入(62年)(アルブミン、グロブリン製剤等は、従前より不活化されている) ・都道府県に対して「医療機関におけるB型肝炎の予防について」を通知(62年) |
||
| ・A型、B型肝炎ウイルス関連検査を保険適用(63年) | ・非A非B型肝炎の原因が同定される(63年)C型肝炎ウイルスの発見 ・C型肝炎ウイルスの検査法の発見(63年) |
||
| 平成元年 〜 平成9年 |
・厚生省非A非B型肝炎研究班(平成元年)(平成10年度新興・再興感染症事業に移行) | ・都道府県及び医師会に対し「B型肝炎患者 家族に対するワクチン接種費用の医療費控除について」を通知(元年) ・献血血液に対して、C型肝炎ウイルス抗体検査、B型肝炎ウイルス抗体(HBc抗体、HBs抗体)検査導入(元年) |
|
| ・「肝臓週間」実施(3年) | |||
| ・C型肝炎ウイルス関連検査に保険適用(4年) ・インターフェロンについてC型肝慢性活動性肝炎効能追加、初回投与のみ保険適用 (4年) ・献血血液に対して、第2世代HCV抗体検査法(PHA法)を導入(4年) ・A型肝炎予防ワクチン承認(6年) ・非活動性のC型慢性肝炎にインターフェロンの保険適用(9年) |
|||
| 平成10年 | ・厚生科学研究費補助金:新興・再興感染症研究事業(10年) | ・B型肝炎母子感染防止事業の一般財源化(10年) ・献血血液について、B型肝炎及びC型肝炎ウイルスについて核酸増幅検査(NAT)を導入(11年) ・C型肝炎に対するインターフェロンの再投与に保険適用(12年) |
|
| (単位、千円) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
| 注1 | 肝炎対策に関連して国費負担によって実施する主要な対策をまとめた |
| 注2 | 直接ウイルス性肝炎及び肝がん対策を中心とした事業 |
| 注3 | 一部当該事業中にウイルス性肝炎及び肝がん対策が含まれる事業 |
| 注4 | 厚生科学研究費補助金、国立病院・療養所治療研究費、医薬品副作用被害救済・研究振興調査機構の出資金 |
| 注5 | 母子感染を起こす恐れのある妊婦を発見して、出生した子の急性肝炎の発症及びキャリア化を防止する事業 平成10年度から一般財源化 |
| 注6 | ウイルス肝炎感染者に必要な医療、日常生活等に必要な知識等の健康福祉に関する相談等を実施する事業 |
| 注7 | 高齢者の介護、介護予防、老人保健及び健康増進等に関わる先駆的、試行的な事業等を助成する補助事業等 |
| 注8 | 国立がんセンターに設置されたスーパーコンピュータを活用し、地方中核のがんセンター(公立病院等)とのがんの診断法、治療法等最新の情報を提供・交換するための補助事業 |
| 注9 | 国立がんセンターに設置されたスーパーコンピュータを活用し、国立がんセンターと国立地方がんセンターとのがんの診断法、治療法等最新の情報を提供・交換するための事業 |
| 注10 | 一般住民を対象とした肝がんを含む疾病予防や治療法の選択、QOL(生活の質)の向上等の総合的な相談事業の実施 |
| 年度 | 研究課題名 | 金額(千円) | 研究者名 | 所属 |
| 8 | 非A非B型肝炎の病原体の検索・同定・病態把握法の確立に関する研究 | 85,100 | 鈴木 宏 | 山梨医科大学 |
| 8 | ウイルス発がんにおける細胞のがん化機構解明に関する研究 | 77,250 | 下遠野 邦忠 | 京都大学ウイルス研究所 |
| 8 | かん転移の臓器・組織特異性からみた抑制と治療との関係 | 10,200 | 神野 健二 | 国立病院四国がんセンター |
| 8 | 発がんの高危険度群を対象とした予防研究 | 78,200 | 垣添 忠生 | 国立がんセンター |
| 8 | 輸血後感染症に関する研究 | 50,000 | 菊地 秀 | 国立仙台病院 |
| 8 | ウイルスを標的とした発がん予防の研究 | 51,000 | 吉倉 廣 | 東京大学医学部 |
| 8 | 肝臓の微小がんに関する基礎的・臨床的研究 | 28,950 | 坂元 亨宇 | 国立がんセンター |
| 8 | C型肝炎ウイルス感染による肝細胞がん発生の予防と治療に関する研究 | 14,340 | 井廻 道夫 | 自治医科大学 |
| 小計 | 395,040 | |||
| 9 | 非A非B型肝炎の病原体の検索・同定・病態把握法の確立に関する研究 | 85,100 | 鈴木 宏 | 山梨医科大学 |
| 9 | ウイルス発がんにおける細胞のがん化機構解明に関する研究 | 50,000 | 加藤 宣之 | 岡山大学医学部 |
| 9 | ウイルスを標的とする発がん予防に関する研究 | 51,000 | 吉倉 廣 | 国立国際医療センター |
| 9 | 人工免疫グロブリン等の開発に関する研究 | 58,000 | 松浦 善治 | 国立感染症研究所 |
| 9 | 輸血後感染症に関する研究 | 10,000 | 菊地 秀 | 国立仙台病院 |
| 9 | 開発途上国におけるウイルス肝炎の実態調査と診断・治療法の向上に関する研究 | 18,000 | 林 茂樹 | 国立国際医療センター |
| 9 | 難治性の肝疾患 | 50,000 | 小俣 政男 | 東京大学大学院医学研究科 |
| 9 | C型肝炎ウイルス増殖機構の解明とその制御方法の開発の基礎 | 65,000 | 小俣 政男 | 東京大学大学院医学研究科 |
| 9 | 肝臓の微小がんに関する基礎的・臨床的研究 | 29,916 | 坂元 亨宇 | 国立がんセンター |
| 9 | C型肝炎ウイルス感染による肝細胞がん発生の予防と治療に関する研究 | 13,300 | 井廻 道夫 | 自治医科大学 |
| 小計 | 430,316 | |||
| 10 | 非A非B型肝炎の予防、疫学に関する研究 | 50,000 | 吉澤 浩司 | 広島大学医学部 |
| 10 | 非A非B型肝炎の臨床的総合研究 | 35,000 | 飯野 四郎 | 聖マリアンナ医科大学 |
| 10 | ウイルス発がんにおける細胞のがん化機構解明に関する研究 | 42,500 | 加藤 宣之 | 岡山大学医学部 |
| 10 | ウイルスを標的とする発がん予防に関する研究 | 46,000 | 吉倉 廣 | 国立国際医療センター |
| 10 | 人工免疫グロブリン等の開発に関する研究 | 30,000 | 松浦 善治 | 国立感染症研究所 |
| 10 | C型肝炎に対するDNAワクチンの研究 | 3,000 | 森山 貴志 | 自治医科大学 |
| 10 | 輸血後感染症に関する研究 | 16,000 | 菊地 秀 | 国立仙台病院 |
| 10 | 肝硬変患者の栄養治療によるQOL改善に関する研究 | 3,000 | 高橋 陽 | 国立横浜病院 |
| 10 | 慢性肝疾患研究ーウイルス性肝疾患の疫学、臨床的研究 | 2,800 | 原田 英治 | 国立療養所東京病院 |
| 10 | 国立病院・療養所肝疾患ネットワークによる症例研究 | 7,000 | 矢野 右人 | 国立長崎中央病院 |
| 10 | 開発途上国におけるウイルス肝炎の実態調査と診断・治療法の向上に関する研究 | 17,000 | 林 茂樹 | 国立国際医療センター |
| 10 | C型肝炎の長期予後と対策 | 5,000 | 矢野 右人 | 国立長崎中央病院 |
| 10 | 非ABC型急性肝炎の調査と起因ウイルスに関する研究 | 3,000 | 古賀 満明 | 国立長崎中央病院 |
| 10 | C型肝炎ウイルスのインターフェロン(INF)の治療効果を増強する新薬開発研究 | 15,000 | 小長谷 昌功 | 国立感染症研究所 |
| 10 | バイオテクノロジーによるワクチンの創製と改良技術の開発 | 5,000 | 松浦 善治 | 国立感染症研究所 |
| 10 | C型肝炎ウイルス増殖機構の解明とその制御方法の開発の基礎 | 60,000 | 小俣 政男 | 東京大学大学院医学研究科 |
| 10 | 肝臓の微小がんに関する基礎的・臨床的研究 | 23,950 | 坂元 亨宇 | 国立がんセンター |
| 10 | 肝炎ウイルス感染による肝細胞がん発生の抑制に関する研究 | 13,830 | 小林 健一 | 金沢大学医学部 |
| 小計 | 378,080 | |||
| 11 | 非A非B型肝炎の予防、疫学に関する研究 | 55,000 | 吉澤 浩司 | 広島大学医学部 |
| 11 | 非A非B型肝炎の臨床的総合研究 | 35,000 | 飯野 四郎 | 聖マリアンナ医科大学 |
| 11 | ウイルス発がんにおける細胞のがん化機構解明に関する研究 | 42,500 | 加藤 宣之 | 岡山大学医学部 |
| 11 | ウイルスを標的とする発がん予防に関する研究 | 46,000 | 吉倉 廣 | 国立国際医療センター |
| 11 | 人工免疫グロブリン等の開発に関する研究 | 28,000 | 松浦 善治 | 国立感染症研究所 |
| 11 | C型肝炎に対するDNAワクチンの研究 | 3,000 | 森山 貴志 | 自治医科大学 |
| 11 | 輸血後感染症に関する研究 | 6,000 | 菊地 秀 | 国立仙台病院 |
| 11 | 透析医療における感染症の実態把握と予防対策に関する研究 | 5,000 | 秋葉 隆 | 東京医科歯科大学医学部 |
| 11 | C型肝炎(HCV)ウイルスによる肝外症状の臨床的検討 | 3,000 | 牧野 泰裕 | 国立岩国病院 |
| 11 | 肝移植病理画像診断ネットワーク開発の研究 | 1,320 | 中村 賢二郎 | 国立小倉病院 |
| 11 | 肝硬変患者の栄養治療によるQOL改善に関する研究 | 2,000 | 高橋 陽 | 国立横浜病院 |
| 11 | 慢性肝疾患研究ーウイルス性肝疾患の疫学、臨床的研究 | 2,022 | 原田 英治 | 国立療養所東京病院 |
| 11 | 国立病院・療養所肝疾患ネットワークによる症例研究 | 7,000 | 矢野 右人 | 国立長崎中央病院 |
| 11 | 開発途上国におけるウイルス肝炎の実態調査と診断・治療法の向上に関する研究 | 17,000 | 林 茂樹 | 国立国際医療センター |
| 11 | C型肝炎の長期予後と対策 | 5,000 | 矢野 右人 | 国立長崎中央病院 |
| 11 | 非ABC型急性肝炎の調査と起因ウイルスに関する研究 | 2,000 | 古賀 満明 | 国立長崎中央病院 |
| 11 | C型肝炎ウイルスのインターフェロン(INF)の治療効果を増強する新薬開発研究 | 15,000 | 小長谷 昌功 | 国立感染症研究所 |
| 11 | バイオテクノロジーによるワクチンの創製と改良技術の開発 | 5,000 | 松浦 善治 | 国立感染症研究所 |
| 11 | C型肝炎ウイルス増殖機構の解明とその制御方法の開発の基礎 | 67,000 | 小俣 政男 | 東京大学大学院医学研究科 |
| 11 | 肝炎ウイルス感染による肝細胞がん発生の抑制に関する研究 | 13,900 | 小林 健一 | 金沢大学医学部 |
| 11 | 肝細胞がんに対する肝動脈塞栓療法の延命効果に関する研究 | 12,950 | 岡田 周市 | 国立がんセンター |
| 小計 | 373,692 | |||
| 12 | 非A非B型肝炎の予防、疫学に関する研究 | 60,000 | 吉澤 浩司 | 広島大学医学部 |
| 12 | 非A非B型肝炎の臨床的総合研究 | 35,000 | 飯野 四郎 | 聖マリアンナ医科大学 |
| 12 | 発がん高危険群を対象としたがん予防に関する基礎及び臨床研究 | 100,000 | 若林 敬二 | 国立がんセンター |
| 12 | ウイルスを標的とした発がん予防の研究 | 56,000 | 吉倉 廣 | 国立国際医療センター |
| 12 | 臨床応用に向けた抗HCVヒト型抗体の開発に関する研究 | 104,582 | 松浦 善治 | 大阪大学微生物研究所 |
| 12 | INFレセプターを指標としたC型慢性肝炎の効率よい治療法の開発と肝ネットによる治療実態解明に関する研究 | 8,000 | 矢野 右人 | 国立長崎中央病院 |
| 12 | 肝ネットによるB型肝炎ラミブジン治療に関する研究 | 4,500 | 古賀 満明 | 国立長崎中央病院 |
| 12 | 肝ネットによる急性肝炎の実態調査とHBV遺伝子解析による肝炎重症度に関する研究 | 4,500 | 八橋 弘 | 国立長崎中央病院 |
| 12 | 透析医療事故の実態調査と事故マニュアルの策定 | 7,000 | 平澤 由平 | (社)日本透析医会 |
| 12 | 開発途上国におけるウイルス肝炎キャリアの実態及び防御に関する研究 | 19,000 | 林 茂樹 | 国立国際医療センター |
| 12 | ウイルス性慢性肝炎の発症に関与する宿主遺伝子解析 | 30,000 | 鈴木 哲朗 | 国立感染症研究所 |
| 12 | C型肝炎ウイルスのインターフェロン(INF)の治療効果を増強する新薬開発研究 | 10,000 | 小長谷 昌功 | 国立感染症研究所 |
| 12 | バイオテクノロジーによるワクチンの創製と改良技術の開発 | 5,000 | 松浦 善治 | 大阪大学微生物研究所 |
| 12 | C型肝炎ウイルス増殖機構の解明とその制御方法の開発の基礎 | 67,000 | 小俣 政男 | 東京大学大学院医学研究科 |
| 12 | 肝炎ウイルス感染による肝細胞がん発生の抑制に関する研究 | 12,400 | 小林 健一 | 金沢大学医学部 |
| 12 | 肝細胞がんに対する肝動脈塞栓療法の延命効果の評価に関する研究 | 11,950 | 岡田 周市 | 国立がんセンター |
| 小計 | 534,932 | |||
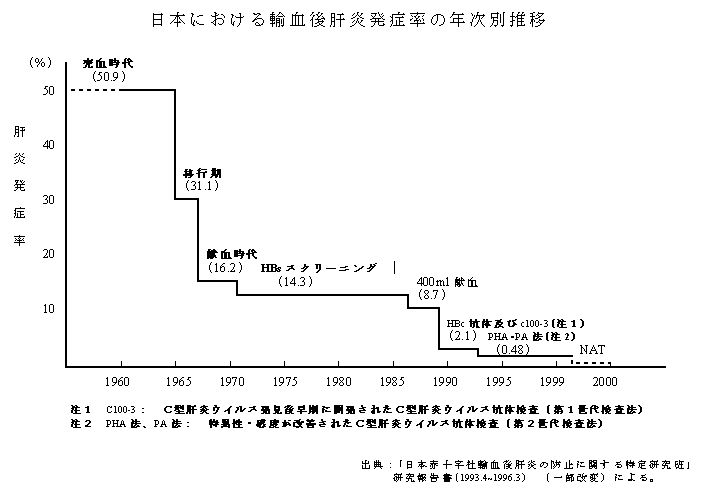
(米国の状況)
Center for Disease Control and Prevention National Center for Infectious Diseases
Division of Viral and Rickettsial Diseases Hepatitis Branch
| 臨床症状: | 黄疸、全身倦怠、腹痛、食欲不振、間欠性吐気、嘔吐。 |
| 原因: | C型肝炎ウイルス。 |
| 発生率: | 米国における年間の新規感染患者数は36,000人。(1996年推定値) |
| 転帰: | 感染者の25〜30%は有症状。 感染者の85%以上が慢性化(持続感染)。 感染者の70%が慢性肝疾患。 米国では慢性肝疾患により年間8,000〜10,000人が死亡。 肝移植の最も多い適応。 |
| 有病率: | 米国人の390万人(1.8%)が感染していて、270万人は慢性化(持続感染)。 |
| 費用: | 年間の医療費・労働力で6億ドルの損失。(移植費用は除く) |
| 伝播経路: | 基本的には血液である。性行為感染、母子感染もありうる。 |
| ハイリスクグループ: | 注射薬物使用者。 血液透析患者。 保健医療従事者。 感染者の性的接触者。 多数の性的パートナーを持つ者。 1992年7月以前の輸血レシピエント。 1987年以前の凝固因子製剤レシピエント。 感染婦人から生まれた幼児。 |
| 傾向: | 発生率が安定したのは1980年代、減少したのは1990年代。 輸血に関連した症例は供血者スクリーニング以前に起こった。現在は稀。 新患の多く(60%)はハイリスクの薬物中毒者 |
| 検査: | 抗体陽性供血者由来の血液のレシピエント。 1992年7月以前の輸血もしくは固形臓器レシピエント。 1987年以前の凝固因子製剤レシピエント。 慢性血液透析患者。 非合法薬物を注射した者、ずっと以前に数回だけの経験の者も含む。 HCV陽性の血液に暴露された保健医療従事者、公共安全従事者。 HCV陽性の母から生まれた子供。 |
| 予防: | 血液・臓器・組織ドナーのスクリーニング。 ハイリスク習慣を減らす・変えるためのカウンセリング。 |
| 治療: | 慢性C型肝炎患者の治療に対して承認された薬剤。 治療は患者の10〜40%に有効である。 |
| 注:意訳等(厚生労働省)により原文と不整合の部分がある可能性があります。 内容に原文と不整合のある部分は、原文を優先して下さい。 |
(参考資料9)
<取材源>
<注意>
<各国の人口>
| 米国 | カナダ | 英国 | フランス | ドイツ | イタリア |
| 2.7億人 | 0.3億人 | 0.6億人 | 0.6億人 | 0.8億人 | 0.6億人 |
<為替レート>
| 米国 | カナダ | 英国 | フランス | ドイツ | イタリア |
| 1ドル | 1CAドル | 1ポンド | 1フラン | 1マルク | 1リラ |
| 122.35円 | 78.14円 | 176.61円 | 17.04円 | 56.93円 | 0.06円 |
| 米国 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 1. 感染者数 |
(1) 390〜450万人(推定)
(2) 全人口の1.4〜1.6% |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2. 疫学的特徴 |
(1) 年齢差等
(2) 遺伝子型
(3) その他
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 3. 感染経路 |
(1) 輸血感染 7〜10%
(2) 静脈注射薬物使用60% (3) 性行為による感染20% |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 4. 予防対策 |
(1) 輸血等での対応
(2) 啓発等
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 5. 検査勧奨 |
○ 非合法注射薬物経験者、以前の数回のみの履歴を含む
○ 1992年7月以前の輸血または固形臓器移植レシピエント ○ 長期にわたる腎臓透析経験者 ○ 汚染血液に触れた注射針を刺したことがある者 ○ HCV陽性の母から生まれた子 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 6. 財政措置 |
(1) 研究
(2) 予防
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 7. 治療方法 |
(1) 抗ウイルス療法
(2) コンビネーション製品はインターフェロンアルファ単独療法後に再発した代償性疾患併発慢性C型肝炎を適応症として1998年6月に承認された。 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 8. 医療費の負担 |
○ 汚染血液暴露を受けた人のHCV検査費用はメディケアでカバーされる。
○ インターフェロン療法については、医師の処方があればほぼ保険によりカバーされる。民間の保険では、その種類にもよるが通常95%程度がカバーされる。 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| カナダ | |
| 1. 感染者数 |
(1) 24万人(推定)
(2) 全人口の0.8% |
| 2. 疫学的特徴 |
(1) 年齢差等(詳細不明)
(2) 遺伝子型
|
| 3. 感染経路 |
(1) 輸血感染 10 %
(2) 注射薬物使用者 70% |
| 4. 予防対策 |
(1) 輸血等での対応
(2) 啓発等
|
| 5. 検査勧奨 |
○ 全血液提供者(献血者)
○ 注射薬物使用者(過去に1回きりでも) ○ 1992年以前に血液・血液成分の投与を受けた者 ○ 母親がHCV感染者である新生児 |
| 6. 財政措置 |
(1) 研究
(2) 予防
|
| 7. 治療方法 |
(1) 抗ウイルス療法
(2) その他
|
| 8. 医療費の負担 |
○ インターフェロン療法の治療費については、基本的には患者の全額負担(保険による償還の対象ではない) なお、インターフェロンの年間治療コストは患者1人当り7,000CAドル(約54.7万円)(保健省の見積り) |
| 英国 | |
| 1. 感染者数 |
(1) 20万〜40万人(推定)
(2) 全人口の 0.4〜0.8% (ロンドン市街地では人口の約1%) |
| 2. 疫学的特徴 |
○ 血液ドナーの0.04%、妊娠検査通院者(ロンドン)の0.4%
○ 泌尿器科病院通院者の1% ○ 静脈注射薬物使用者の〜50%が感染している。 |
| 3. 感染経路 |
(1) 輸血感染
(2) その他
|
| 4. 予防対策 |
(1) 輸血等での対応
(2) 啓発等
(3)その他
|
| 5. 検査勧奨 |
○ 注射薬物使用者(現在又は過去の使用者)
○ HCV感染者からの供血血液を受血した者 ○ 医療従事者 ○ 針刺し事故により血液に暴露した者 ○ 血友病患者 |
| 6. 財政措置 |
(1) 研究
(2) 予防
|
| 7. 治療方法 |
(1) 抗ウイルス療法
(2) その他
|
| 8. 医療費の負担 |
○ National Health Serviceが負担
○ 医師が必要であると判断すれば患者の状態に関係なく政府のNational Health Serviceが負担する。 |
| フランス | |
| 1. 感染者数 |
(1) 50万人〜60万人(推定)
(2) 全人口の1.1〜1.2%(推定) |
| 2. 疫学的特徴 |
(1) 年齢差等(詳細不明)
(2) 遺伝子型
|
| 3. 感染経路 |
(1) 輸血感染 37%
(2) その他
|
| 4. 予防対策 |
(1) 輸血等での対応
(2) 啓発等
|
| 5. 検査勧奨 |
○ 1991年以前に輸血を受けた者
○ 血友病患者 ○ 血液透析患者 ○ 注射薬物使用者 ○ 感染者の配偶者 ○ 感染者の母親から生まれた児 |
| 6. 財政措置 | 1999年1月の「対C型肝炎国家プログラム」により、2000年の活動に対し2,700万フラン(約4.6億円)の予算が組まれた。
(1) 研究 (2) 予防(「対C型肝炎国家プログラム」関係予算)
|
| 7. 治療方法 |
(1) 抗ウイルス療法
|
| 8. 医療費の負担 |
○ HCV検査は全て100%社会保険による償還の対象
○ インターフェロン治療に関しては、100%社会保険による償還の対象
|
| ドイツ | |||||||||||||||||||||||||||||||
| 1. 感染者数 |
(1) 約27.5(陽性)万人〜89万人(推定)
(2) 全人口の0.4%(33万人) |
||||||||||||||||||||||||||||||
| 2. 疫学的特徴 |
(1) 年令差等(詳細不明)
(2) 遺伝子型
|
||||||||||||||||||||||||||||||
| 3. 感染経路 |
(1) 輸血感染
|
||||||||||||||||||||||||||||||
| 4. 予防対策 |
(1) 輸血等での対応
(2) 啓発等
|
||||||||||||||||||||||||||||||
| 5. 検査勧奨 |
○ 公的に検査を求められる、もしくは勧められている集団はない。
|
||||||||||||||||||||||||||||||
| 6. 財政措置 |
(1) 研究・予防(HCV以外も含む感染症関連財政措置)
|
||||||||||||||||||||||||||||||
| 7. 治療方法 |
(1) 抗ウイルス療法
|
||||||||||||||||||||||||||||||
| 8. 医療費の負担 | ○ インターフェロンは高価な薬剤である為、健康保険が必ずコストを負担する薬ではない。医師の側でも承知しているので、処方には非常に注意が払われているが、「インターフェロン投与が必要不可欠である特別な場合」においては、健康保険による負担が認められている。その際には「症例ごとに」健康保険組合と医師の双方によって審査が行われ、認可決定が下されている。なお、投与期間の限定等、全ての症例に共通する規定等は存在しない(あくまでも、「各症例にあわせた」対応がなされている)。 |
| イタリア | |
| 1. 感染者数 |
(1) 200万人(推定)
(2) 全人口の3.5% (推定) |
| 2. 疫学的特徴 | (1) 年齢差等
|
| 3. 感染経路 |
(1) 輸血感染
(2) その他 |
| 4. 予防対策 |
(1) 輸血等での対応
(2) 啓発等
|
| 5. 検査勧奨 |
○ 過去、特に1990年以前に輸血、ヘモグロビンの輸血を受けた者
○ 血液透析を受けている者 ○ 麻薬中毒症状の者、あるいは過去にその履歴を持つ者 ○ B・C型肝炎患者と同居、あるいは性的接触を持った事のある者 ○ 血液検査において、トランスアミナーゼに僅少でも変化のあった者 |
| 6. 財政措置 |
(1) 研究
(2) 予防
|
| 7. 治療方法 |
(1) 抗ウイルス療法
|
| 8. 医療費の負担 |
○ イタリアでは医療費は国から国公立の病院、医師に支払われるため、国民(患者)が医療費を支払うことはない。(私立医院は別)
○ 処方箋一件につき6,000リラ(約360円)を支払うのみ。インターフェロン一回の処方に対しては、国民は約1,000リラ(約60円)を支払う。 |
| 日本 | |
| 1. 感染者数 |
(1) 100〜200万人(推定)
(2) 全人口の1〜2%(推定) |
| 2. 疫学的特徴 |
(1) 年齢差等
(2) 肝がん患者の9割は肝炎ウイルスの持続感染者
(3) 遺伝子型
|
| 3. 感染経路 |
(1) 輸血感染
(2) その他
|
| 4. 予防対策 |
(1) 輸血等での対応
(2) 啓発等
|
| 5. 検査勧奨 | ○ 一般的な普及啓発(ターゲットを絞っての勧奨はしていない) |
| 6. 財政措置 |
(1) 研究
(2) 予防
(3) その他
|
| 7. 治療方法 |
(1) 抗ウイルス療法
(2) 対症療法 |
| 8. 医療費の負担 |
○ インターフェロン療法について保険適用
|