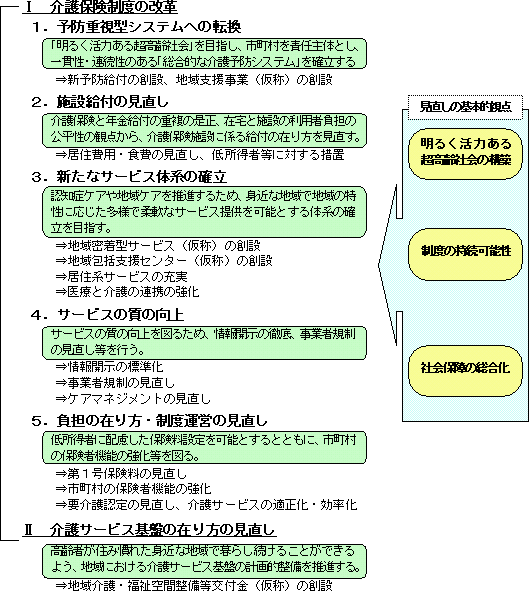
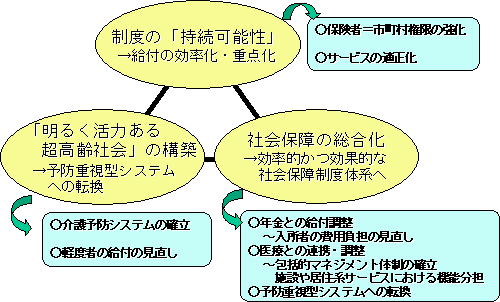
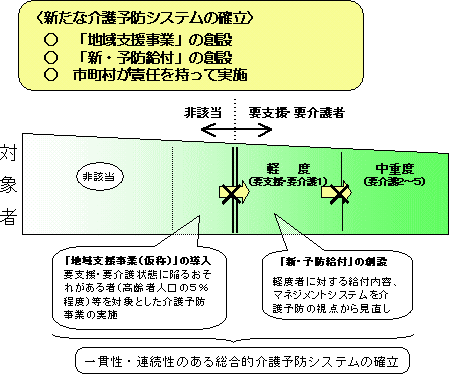
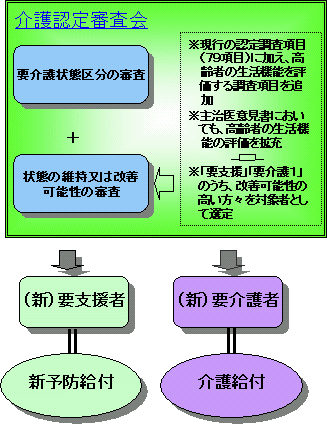
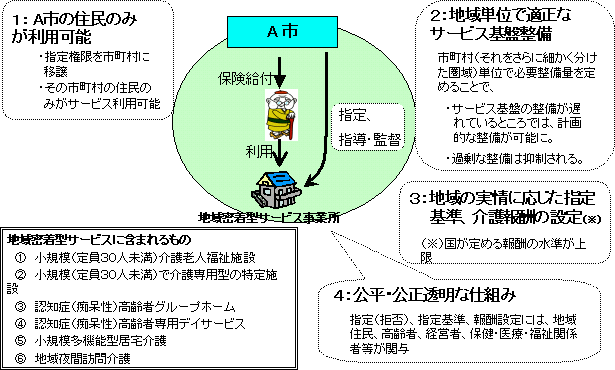
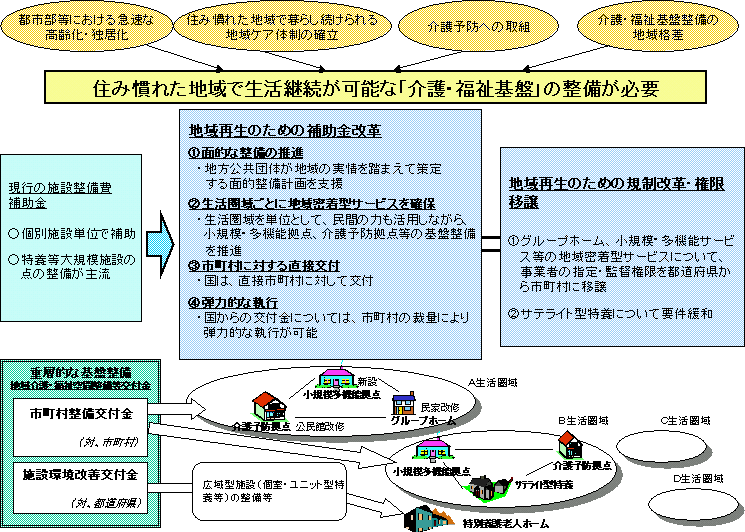
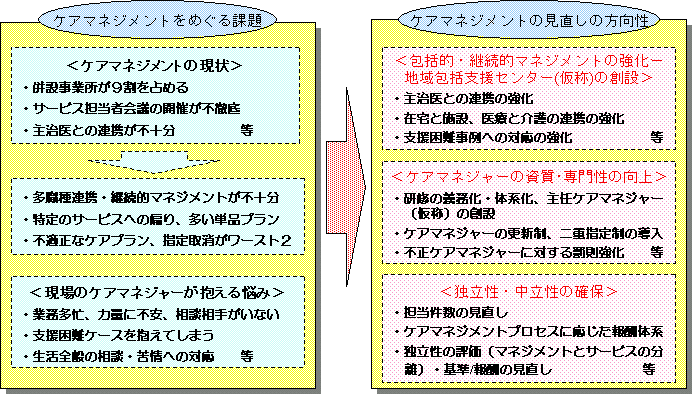
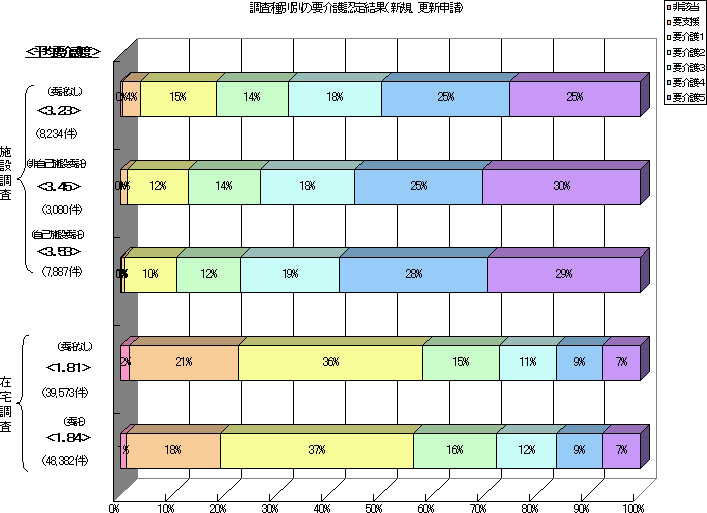
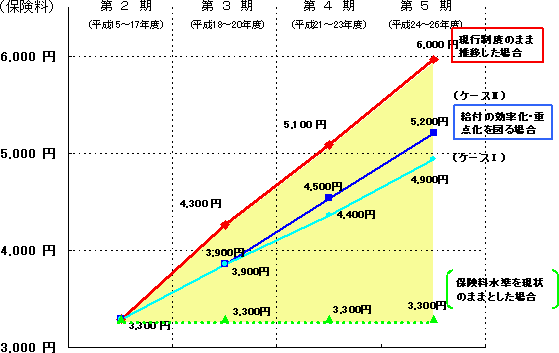
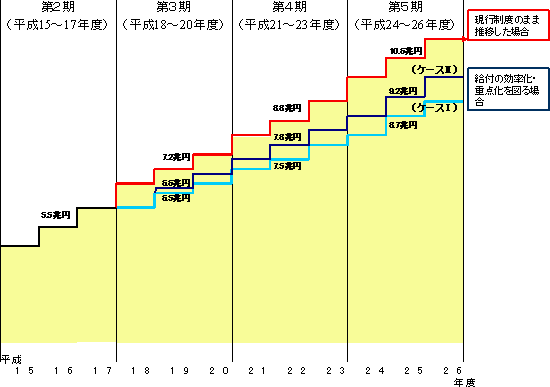
���ی����x���v�̌o�܁E�X�P�W���[��
| �@ | �����@�X�N�P�Q�� | �@ | ���ی��@���� �i�@�����ɂ����Ď{�s��T�N��̌��������K��j |
|||||||
|
|
||||||||||
| ��P�� | �����P�Q�N�@�S�� | ���ی��@�{�s | ||||||||
|
|
||||||||||
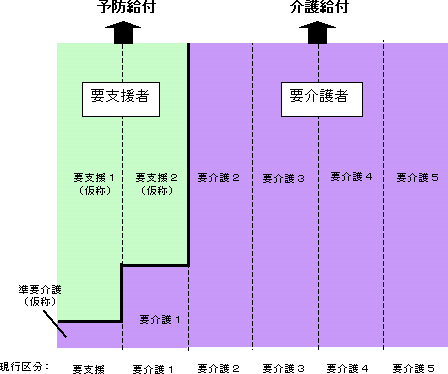
| ��Q�� | �����P�T�N�@�S�� | ��Q�����ƌv����ԊJ�n�i�`�P�V�N�x�j �P���ی����̌������A����V���� |
||||||||
| �����P�U�N | ���x�������č쐬���
|
|||||||||
| �����P�V�N | ���x�����@�Ă�ʏ퍑��ɒ�o
|
|||||||||
|
|
||||||||||
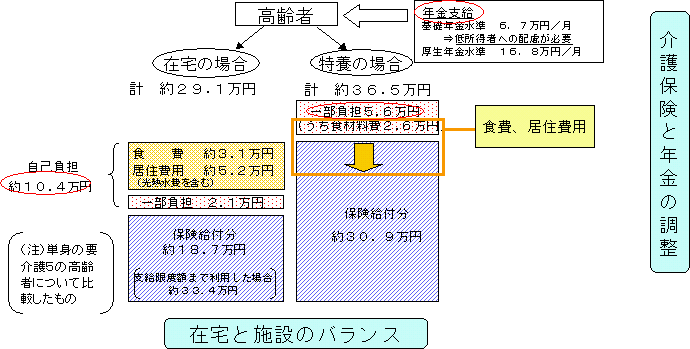
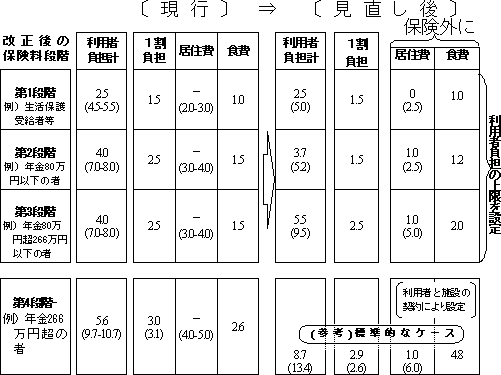
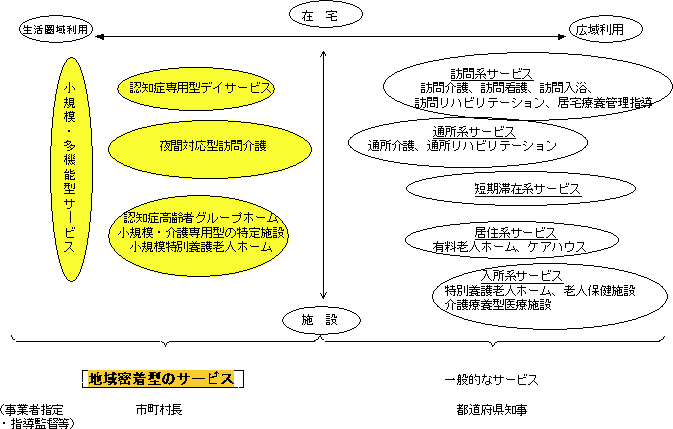
| ��R�� | �����P�W�N�@�S�� | ��R�����ƌv����ԊJ�n �P���ی����̌����� ����V�E�f�Õ�V�̉��� |
||||||||