献血者の健康被害の救済に関する考え方(骨子案)
平成16年度において、約541万件の献血が行われているが、何らかの健康被害が生じたものが56,571件となっている。そのうち、その症状が医療費等を要する程度であったものが802件となっているが、その多くは軽い気分不良やめまいなど軽度の症状に止まっている。
具体的には、当該802件中、入通院なし16件、通院のみ780件、入院のみ2件、入通院4件となっている。
これら献血者の健康被害の発生に伴い要した費用(医療費、交通費等)については、これまで採血事業者(日本赤十字社。以下単に「採血事業者」という。)が加入する賠償責任保険により給付が行われているほか、同様に採血事業者が独自に定めた献血者事故見舞金贈呈内規に基づき、見舞金として支払いが行われている(802件中、賠償責任保険により給付が行われたものは462件となっている。)。
| ○ |
特に見舞金支払いの運用は血液センターごとの判断に委ねられる部分があり、見舞金額や処理期間等の点で必ずしも統一性が確保されておらず、その公平性及び透明性の向上を図る必要があるのではないか。 |
| ○ |
特に長期・重症者に対する健康被害の対応について、その明確な基準が存在せず、採血事業者の自主的対応に委ねている現状では、今後、十分な救済がなされない可能性があるのではないか。 |
| ○ |
現行の民事責任の範囲内で取扱うこととした場合では、健康被害を負った献血者を不安定な立場に置くこととなり、献血者の善意・無償の精神に報いがたく、公平性、透明性及び迅速性に配慮した救済制度とすることが必要ではないか。 |
| ○ |
少子高齢化に伴い、献血者の安定的な確保が徐々に困難になると予想される中、献血者が安心して献血できる環境を整備する意味で、献血構造改革の一環として、献血者の健康被害の救済制度を充実させることが必要ではないか(別紙3参照)。 |
| ○ |
献血者の健康被害を救済するための新たな枠組みを設けるに当たっては、採血事業者の責任と国の関与の在り方を明確にする必要があるのではないか。 |
| ○ |
新たな救済制度については、個別事例の態様に応じて、公平性及び透明性と迅速性とのバランスが保たれるような仕組みとすべきではないか。
すなわち、ほとんど大部分の軽症かつ定型的な事例については、迅速性を優先し、国が関与した一定の基準の下に、採血事業者が適切に対応するようにしてはどうか。
一方、件数は少ないが長期・重症かつ判定困難な事例については、公平かつ透明な救済が行われることを確保すべきではないか。 |
| ○ |
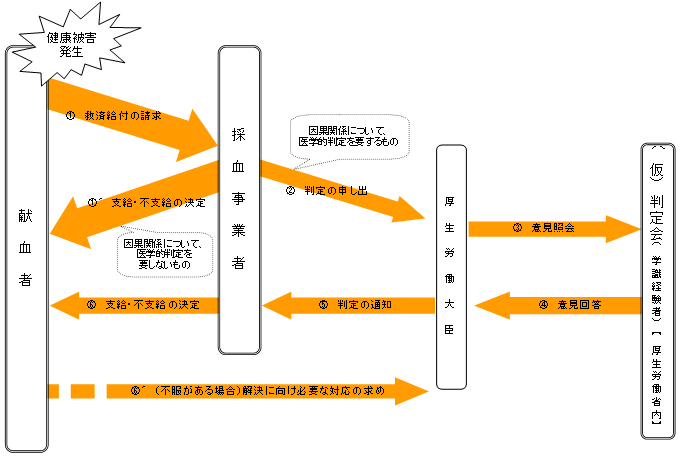
献血者が当該救済措置に関して承服しがたい場合には、厚生労働大臣に解決のため必要な対応を求めることができるようにしてはどうか。 |
| 論点2 |
献血者の健康被害の救済に関する関係者の責務 |
|
| ○ |
採血事業者は、直接採血行為を実施する立場にあり、健康被害の対応に当たっても中心的な役割を果たすべきという社会的責任を担っている。また、現に、採血事業者は救済の措置を実施していることからも、新たな救済制度は、採血事業者を中心として構築されるべきではないか。 |
| ○ |
国も、新たな救済制度が適切に運営されるよう、採血事業者が準拠する基準の作成、救済措置の実施状況の確認等、一定の役割を果たす必要があるのではないか。 |
| ○ |
血液事業が、国民の生命や健康を守るために無くてはならないものであるとともに、善意・無償の供血者、すなわち献血者の協力によって支えられていることを前提に、救済の対象者を考えるべきではないか。 |
| ○ |
献血者の健康被害の救済制度の対象となる者は、採血事業者等の無過失あるいは過失が明らかでない場合における健康被害を受けた者とすべきではないか。 |
| ○ |
なお、献血による健康被害の発生を予防するため、採血時における問診の徹底等を図るとともに、研究等の事業を行うことが重要ではないか。 |
| (1) |
救済における公平性、透明性及び迅速性の確保 |
| ○ |
献血者に健康被害が生じた場合は、採血事業者が、一定の基準の下に、公平、透明かつ迅速な対応を行うこととすべきではないか。 |
| ○ |
献血者の健康被害を軽症者及び長期・重症者に区分して取り扱うこととしてはどうか。 |
(軽症者)
| ・ |
救済の迅速性を最大限重視する観点から、採血事業者が、厚生労働大臣が策定する指針に従い定めることとされる基準により、医療費・交通費を支給することとしてはどうか。 |
| ・ |
救済の実施状況は、採血事業者から提出される事業報告書の確認等によって担保することが必要ではないか。 |
(長期・重症者)
| ・ |
採血事業者が医療費・交通費に加え、一定の給付を行うこととしてはどうか。 |
| ・ |
救済の公平性及び透明性をより重視し、献血者の請求に基づいて、判定を経た上で給付を行うことが適当ではないか。 |
| ・ |
ただし、判定については、採血行為と生じた健康被害との因果関係の判断において医学的判断を必要とするものなど判定困難な事案に限定すべきではないか。 |
| ○ |
特に問題となる長期・重症者に係る因果関係の判定については、医薬品等の副作用給付制度と同様に、厚生労働大臣が判定することとしてはどうか。
その判定に当たっては、医学等の専門知識を有する学識経験者からなる、例えば、厚生労働省内の判定会の意見を聴くこととしてはどうか。 |
| ○ |
採血事業者等の無過失あるいは過失が明らかでない場合の救済は、損害の完全な補填ではなく、一定額を限度とした給付としてはどうか。 |
| ○ |
特に、長期・重症者については、医薬品等の副作用救済制度の考え方を基本に対応することとしてはどうか。 |
| ○ |
救済の給付に係る経費については、関係者の責務や血液製剤の使用により便益を受けた者に広く薄く分散していくという観点を踏まえ、採血事業者の負担とすべきではないか。
|
| ○ |
救済措置に関して不服がある者は、厚生労働大臣に対し、解決のため必要な対応を求めることができるようにしてはどうか。 |
| ○ |
次のことから、必ずしも法律上の制度とはせず、国の適切な関与の下で、新たな制度を設けることにより、献血者の健康被害の救済を行うこととしてはどうか。 |
| (1) |
課題は、ほとんど大部分の軽症者への迅速な救済とそれ以外の比較的長期・重症者への公平性及び透明性に重点を置いた救済の確保であると考えられる。特に後者については、国による、採血事業者が準拠する基準の策定、安全な血液製剤の安定供給の確保等に関する法律(昭和31年法律第160号)体系に基づく必要な監督(業務規程の認可、事業計画及び事業報告書の提出とその確認等)により、制度の適正な運用を担保し得ると考えられる。 |
| (2) |
現在、採血事業者として許可されているのは、日本赤十字社のみであり、医薬品の副作用被害救済制度のように、製薬企業の共同事業として法律上位置付け、救済を行わなければならないものではないこと |
| (3) |
献血者の健康被害の救済制度については、薬事法及び採血及び供血あっせん業取締法の一部を改正する法律(平成14年法律第96号)附則の規定では、「政府は、採血事業者の採血により献血者に生じた健康被害の救済の在り方について、速やかに、検討を加え、その結果に基づいて法制の整備その他の必要な措置を講ずるものとする。」とされ、必ずしも法律上の制度として構築することまで求めているものではないと考えられること |
| ○ |
献血者の健康被害の救済制度は、献血者の善意・無償の精神に報いるため、公平性、透明性及び迅速性に配慮したものとし、また、献血者が安心して献血できる環境を整備する意味で献血構造改革の一環として構築するものであることから、実施は遅くとも平成18年度中を目途とし、今後、可及的速やかに準備を行うべきではないか。 |
| ○ |
少なくとも、当面、献血者の健康被害の救済制度は、採血事業者における、献血による採血に伴う事業として位置付けた上、国の適切な関与の下、例えば、省令・通知等により、厚生労働大臣が救済制度の基本となる方針を策定するなどして、発足、運用させることとしてはどうか。なお、法律上の制度とするかどうかについては、健康被害の動向、国の関与の下での制度の実施状況、諸外国における救済制度の状況等を踏まえた上で、検討していくことが適当ではないか。 |
(別紙1)
(別紙2)
献血者の健康被害の発生状況
| ○ |
医療費・交通費等の給付には至らないが、何らかの症状が現れる事例は、平成16年度56,571件。(採血件数の約0.95%)
|
| ○ |
献血者の健康被害に対し、医療費・交通費等を支出した事例は、平成16年度802件。(採血件数の約0.01%) |
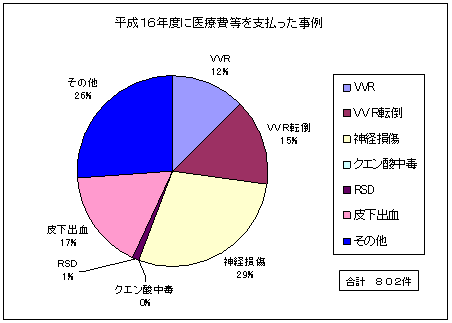
〔802件中、通院のみ780件、入院のみ2件、入通院4件、入通院なし16件〕
【VVR(血管迷走神経反応)】
| |
症状としては、気分不良、めまい、さらに意識喪失、けいれんに至ることもある。採血開始後5分以内に発生することが最も多いが、採血後に採血場所以外で発生することもある。献血者の健康被害として、最も発生頻度が高い(全体の70%)。 |
【RSD(反射性交感神経性萎縮症)】
| |
採血針による外傷後に、持続性の疼痛等を伴い、筋肉等の萎縮をもたらす難治性の疼痛症候群。一般には、やや日数を経て外科的に治癒したと思われる頃から発症することが多い。 |
(別紙3)
献血構造改革の重点事項について
平成17年5月
| |
(1) |
血液の消費に占める高齢者の割合が今後増大することから、供給において若年者層が安定的に需要を持続的に支えていく持続可能な血液の需給体制を構築していくこと。 |
| (2) |
需給の安定及び安全性の向上の観点から、複数回の献血者を確保していく需給体制を構築していくこと。 |
|
| |
献血について、単に広く呼びかけるだけではなく、目標を定めて組織的な献血促進体制に切り替えていく(5年程度の達成目標)。
| (1) |
若年層の献血者数の増加
| ・ |
10代、20代を献血者全体の40%まで上昇させる。(現状35%) |
|
| (2) |
安定的な集団献血の確保
| ・ |
集団献血等に協力する企業数を倍増する。(現状23,890社) |
|
| (3) |
複数回献血者の増加
| ・ |
複数回献血者を献血者全体の35%まで上昇させる。(現状27%) |
|
|
|
| |
従来からのライオンズクラブ等の献血ボランティアのご協力に加え、組織的に若年者の献血体験の促進及び献血インセンティブの向上を目指す。
| (1) |
全国の若年者献血ボランティア組織、青少年のボランティア組織等との組織的な連携を構築し、献血の推進及び将来の献血者に対する普及啓発を積極的に行う。 |
| (2) |
若年者に受け入れられる献血キャラクターの開発及び媒体を活用した普及を図る。 |
| (3) |
若年者の献血体験の推進 |
|
|
| |
企業献血の推進を図る。
| (1) |
献血協賛企業の検討 |
| (2) |
企業の集団献血の推進 |
|
|
| |
複数回献血者の組織化及びサービス向上を図る。
| (1) |
登録献血者の血液不足時の組織的呼びかけ体制の構築 |
| (2) |
複数回献血者向け健康管理に係る付加価値情報の提供 |
| (3) |
献血後健康被害に対する補償の周知・広報 |
|
|
| |
血液の不足する秋口、年末から新年、新旧年度の変わり目等に定期的な献血推進キャンペーンを実施。 |
(参考)
献血者の健康被害の救済のイメージ 【案】
(長期・重症者の例)