医療計画の実効性を上げるためには、具体的な数値目標の設定と評価を行い、医療計画の推進に関して関係者の動機付けを図るとともに、評価結果に基づき、執行方法や医療計画の内容を見直すことが重要である。 都道府県における行政の透明性の確保と住民に対する説明責任を果たすためにも、医療計画の作成プロセスの透明性の確保と評価結果の公表が必要である。
評価を行う時期については、事前・中間・事後の3種類があり、評価方法も定性的な方法又は定量的な方法の両方がある。評価を効率的・効果的に行うためには、医療計画を作成する際に、同時に評価方法等についても検討し、でき得る限り定量的な方法で実施することが必要である。そのためにも、評価の手法、着眼点等については、あらかじめこれを明らかにしておくことが重要ではないか。あわせて、これらを補強するためにも医療機能調査の充実が有効である。
評価を行うためには、医療計画の目的が明確化されていることが必要である。なぜなら評価というのは目的の達成度を測定することだからである。しかし、目的は階層構造をなしており、一つの要因のみで目的を達成しうることは一般的に少ない。その要因が目的達成にどのくらい影響を与えたかを明らかにするためには、目的の階層と因果の構造を明らかにし、影響する他の要因を同定する必要がある。
| 1) | 数値目標設定の意義 医療計画の目的が明確化され、その実現に向けて執行する過程においては、数値目標を示し、数値目標に対する執行状況を測定することにより問題解決過程を管理することが可能となる。従来、医療計画の中に具体的な数値目標を記載しているところはほとんどなく、こうした視点が欠けていたことは否定できない。 以上から、国において医療機能についての全国的な指標を示すことにより、都道府県が容易に医療計画の目的を明確化した数値目標が設定でき、もって都道府県が医療計画に基づいた行政を執行し、これを管理するとともに、執行後の政策評価を実施することが可能となる。 |
| 2) | 数値目標設定の方法 数値目標の設定では、医療計画が達成されたときの状況の具体的予測が求められる。「誰が」「どこで」「何を」「どのようにして」「いつまでに」「どうする」のか(5W1H)を明確にする必要がある。更に、「わかりやすく」「測りやすく」「較べやすく」「変えやすく」という基準から目標を選ぶ必要があるのではないか。 また、数値目標は住民にとっても分かりやすいものであり、かつ、地域における健康課題の解決に有用なものを選定する必要がある。 |
| 1) | 情報格差の是正の重要性 近年、行政施策への住民参加が求められており、また、「医療提供体制の改革のビジョン」においても、患者の視点の尊重が重要な柱となっている。医療計画の作成に当たる都道府県医療審議会等においても、一般的に、住民代表が参加している場合が多いが、医療に関しては、提供側である医療関係者等と消費者側である患者・一般住民との間に圧倒的な情報の非対称性があることから、これまでは医療提供側の視点に立った計画にならざるを得ない面があった。 こうした状況を踏まえ、ここでは主要な疾病に関して疾病の経過に基づいたシナリオを作成することにより、医療サービスの消費者・提供者の双方が情報を共有し、評価することができる新たな方法(ライフコースアプローチ)を考えてはどうか。 | ||||||||||||
| 2) | ライフコースアプローチの活用 医療計画を住民の視点に立った計画とし、実効性あるものとするためには、次のような基本的な命題に応えていく必要があるのではないか。
こうした命題に応える上では、
という具体的内容が必要であり、これに対応するためにはライフコースアプローチを具体化することが有効ではないか。 | ||||||||||||
| 3) | 医療計画における執行管理と主要な疾病の選定 ライフコースアプローチを用いて医療計画の執行管理を適切に実施するためには、地域の主要な疾病構造等を把握した上で、その状況や住民のニーズ等を踏まえ、取り上げるべき主要な疾病の優先順位を設定する必要があるのではないか。一般に、優先順位は、社会的影響、医療計画による介入の効果、その他の価値(公平性、費用など)等に基づいて決定される場合が多く、疾病の選定過程、その根拠となるデータ等は公表されることが必要ではないか。その際、都道府県は、優先順位を設定するためのデータ等を入手する手段についての検討が必要となるのではないか。 実際に都道府県において医療計画を作成する際の取り上げるべき疾病の優先順位の設定、ライフコースアプローチを用いた医療計画の執行管理の具体的な方法等は、それぞれ都道府県において検討されるべきものである。以下は主要な疾病の代表的なものである。
| ||||||||||||
| 4) | ライフコースアプローチを用いることにより期待される効果 地域において主要な疾病が選定され、疾病に係る治療等の過程として地域における医療機能が明らかにされ、それらを指標とした達成度を評価することによって、種々の波及効果が期待される。例えば、地域における必要な医療の確保状況はもとより、選定する疾病に係る指標によっては、医療施設の機能分化の状況や機能連携の状況等が明らかになり、住民に対して地域の医療機能の現状が分かりやすく周知されることが可能となるのではないか。また、これらの状況を踏まえ、都道府県が今後強化すべき医療施策が明らかになることにより、予算の確保や医療施策に対する住民の理解を得ることが容易となるのではないか。さらに、医療を提供する側にとっても地域で求められる医療機能が把握されることによって効率的な体制を確保することが容易となるのではないか。 | ||||||||||||
| 5) | ライフコースアプローチの具体的なシナリオと評価 以下に乳がんを例にとり、ライフコースアプローチの具体的なシナリオと評価の実例を示す。 |
|
【例:乳がん】 ■シナリオ■ Aさんは4 5歳の主婦である。定期健診1で乳房のしこりを指摘されて、近くの病院を受診した。そこでは画像検査の結果、乳がんと診断された。 医師は乳房を切除する手術を勧めたが、Aさんは、他の治療法がないか別の医師の意見を聞きたいと申し出た。これによりエックス線などの資料のコピーを借りて、別の専門病院を受診した2。専門病院はその地域でも手術件数が多く、治療成績が優れていることで知られている3。そこでは乳がん専門のB医師の意見を参考にして手術を行った。術後の経過は順調で、切除した乳房の美容形成についてもB医師から別の医師の紹介を受けた4。 3年後、定期的な経過観察で乳がんが骨に転移し再発していることが確認された5。B医師から放射線治療医、がん化学療法専門医6の紹介を受け、相談の結果、放射線療法を選択した。 がんは、一旦は縮小したものの、その後、別な場所にも転移が見つかった。このため、化学療法に切り替えて、治療を継続したが、次第に抗がん剤の効かなくなり、Aさんは痛みから夜眠れずに体力が衰えてきた。そこでAさんには、自宅の近くで、在宅医療、緩和ケアを行っている病院が紹介された7。以降、定期的に訪問診療・訪問看護を受けて、睡眠薬、鎮痛薬の処方をしてもらい、体力が衰えたときや痛みの強いときに数日間入院することを繰り返している。 |
-
1 検診:一定以上の年齢の住民は、主要ながんについてがん検診を受けることができること。
到達度評価の指標:がん検診受診率、サブグループ別、個人ベース。2 情報:重大な疾患についてはセカンドオピニオンが可能なこと。
到達度評価の指標:セカンドオピニオン対応医療機関数・患者数(疾患別)。3 医療の質:病院の特徴、主要な手術・処置の件数、成績などの情報が整備され、受診にあたって参考とすることができること。
到達度評価の指標:情報のフォーマットの整備、公開している医療機関数・割合。4 連携:患者中心の医療サービスがseamlessに用意されていること。重要な疾患についてはこのようなケアコーディネーションを行う体制が整備されていること。
到達度評価の指標:主要ながんについてのケアプロセスを明示し、それぞれ満たしている医療機関数・割合。5 追跡:術後のがん登録、長期間のフォローアップが行われ、長期の治療成績などの情報が整備されること。
到達度評価の指標:がん登録割合、フォローアップ率。6 がん専門医:二次医療圏ごとに、がんに対する放射線治療、癌化学療法を行う専門医が整備されていること。
到達度評価の指標:放射線治療、癌化学療法専門医師数。7 緩和ケア:二次医療圏ごと、在宅医療、緩和ケアを行う施設が整備されていること。緩和ケアは長期間の入所を目的としたもののみではなく、外来を中心として短期間の入所を行う施設も用意されていることが望ましい。
到達度評価の指標:緩和ケア実施医療機関数、在宅医療実施医療機関数。
| ■ | 評価例■(案) 県別指標の評価の例 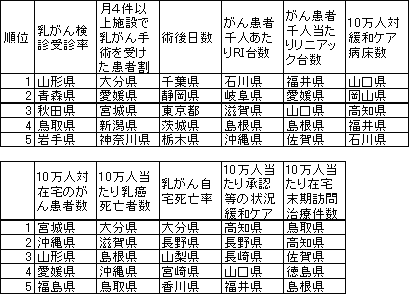 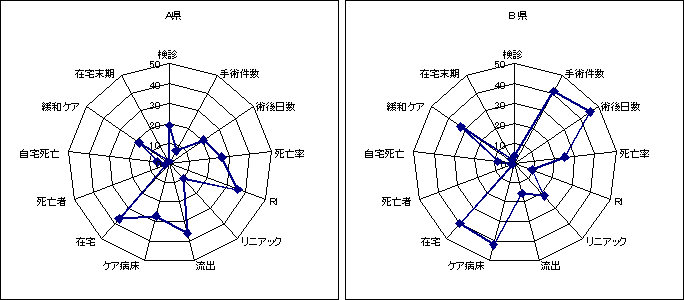 目盛りは、47都道府県の中での順位。 |