平成11年9月上旬に、脳死判定が開始されたものの、鼓膜等の損傷により脳死判定基準に定める事項を完全に確認することができなかったため、脳死判定が中止された事例があった。この事例は、一般の高い関心を集め、また、後に「法的脳死判定マニュアル」の作成など厚生労働省(旧厚生省)の臓器移植に関する施策に比較的大きな影響を与えることになった。本検証会議としては、これらのことにかんがみ、この事例についても脳死下での臓器提供事例と同様に検証を行い、その結果を本報告書として取りまとめたものである。
ドナーに対する救命治療、脳死判定等の状況については、まず医療分野の専門家からなる「医学的検証作業グループ」において評価を行い、その結果を基に検証を行った。その際には、臓器提供施設の担当医から救命治療、脳死判定等の状況を聴取するとともに、当該施設から提出された診療録(カルテ)、CT写真等の各種検査結果などの関係資料を参考に検証している。また、社団法人日本臓器移植ネットワーク(以下「ネットワーク」という。)の臓器のあっせん業務の状況については、ネットワークから提出されたコーディネート記録その他関係資料を用いつつ、ネットワークのコーディネーターから一連の経過を聴取し、検証を行った。
本報告書においては、ドナーに対する救命治療、脳死判定等の状況の検証結果を第1章として、ネットワークによる臓器あっせん業務の状況の検証結果を第2章として取りまとめている。
近隣の医療機関の受診時に意識障害と自発呼吸微弱があり、直ちに気管内挿管で気道が確保され、人工呼吸が施行された。当該施設来院後も引き続き人工呼吸が行われている。
人工呼吸器の条件(吸入酸素濃度(FiO2)1.0、同期的間欠的強制換気法(SIMV)18b/min、1回換気量(TV)500ml/b)は、身長164cm、体重60kgの女性の呼吸条件として妥当である。動脈血ガス分析でpH7.471、PaCO231mmHg、BE-1.6mM/Lと過換気状態にあり、その後もPaCO2値は20~40mmHgの間にコントロールされていた。やや過換気気味であると考えられるが、概ね適正な過換気療法が行われていたと推定される。
外傷に伴う出血部位としては、左肺挫傷、左腎損傷、尿路出血、左耳出血が記載されている。しかし、臨床所見、画像診断上からみても、止血のための手術適応はなく、循環動態に大きな影響を与えるほどの大量出血でもなく、いずれも保存的に治療されている。バイタルサインや時間尿量は定期的にモニターされ、9月1日7:10頃からの血圧低下に対しては、酢酸リンゲル液、血漿製剤、新鮮凍結血漿で循環血液量の維持がなされていた。
9月1日11:00頃から中枢性尿崩症によると推定される尿量増加があり、さらなる循環血液量の補正や抗利尿ホルモン薬投与が必要であった。これらに対していずれも妥当な対応がなされている。
来院時、血清カリウム濃度がやや低値であるが、近隣の医療機関から引き続き行われている人工呼吸管理が過換気気味のためか、あるいは重症多発外傷にみられる低カリウム血症によるものかは明確でない。いずれにせよ、同日17:00からカリウム補正が試みられている。尿量は維持されており、慎重に補正されている。重症頭部外傷あるいは中枢性尿崩症に伴う高ナトリウム血症に陥っていると考えられるが、それに対して維持輸液が継続投与されていた。
本症例は、左側頭骨から錐体骨にかけての骨折、左外耳道からの出血、鼓膜損傷があり、左前庭反射の施行が不可能であったため、指針どおりに脳死判定を行うことができなかった症例である。しかし、医学的に脳死と診断される症例なので、その経過と検査所見について述べる。
本症例は平成11年8月31日0:25、外傷により救急車にて近隣の医療機関に搬送された。当該病院到着時、昏睡、瞳孔散大があり、胸部、大腿部等の外傷も認めた。CTの結果、脳幹損傷を含む多発性脳損傷、急性硬膜下血腫、肺挫傷、腎挫傷と診断され、3:45救命救急センターに転送された。センター到着時、GCS4、自発呼吸微弱のため、直ちに気管内挿管、人工呼吸が開始された。CTにより、上記所見の他、左側頭骨から錐体骨にかけての骨折、左腎周囲後腹膜出血なども認められた。6:00脳低温療法を開始したが、血圧維持が困難となり、9月1日13:00同療法を中止した。意識レベルは深昏睡、脳波は著しい徐波となったが、右側刺激による聴性脳幹誘発反応の波形は確認可能であった。2日のCTでは、脳幹部を含む脳全体に低吸収域化が著明となった。以後、4日19:00に臨床的な脳死の診断を開始するまで、深昏睡が持続し、脳波、聴性脳幹誘発反応は、次第に悪化し遂には平坦化に至った。本症例は神経所見、頭部CTからしても保存的療法以外になかった。
本症例でベクロニウム、ミダゾラムの持続点滴が約30時間にわたりそれぞれ総量70mg、63mg投与されているが、投与中止後、臨床的な脳死診断までに約79時間、法的脳死判定までに約100時間経過しており、脳死判定に及ぼす影響はないと思われる。
第1回目の脳波は国際電極配置のFp1,Fp2,C3,C4,O1,O2,T3,T4,A1,A2に電極を装着、単極導出(Fp1-A1、Fp 2-A2、C3-A1、C4-A2、O1-A1、O2-A2、T3-A1、T4-A2)、と双極導出(Fp1-C3、Fp2-C4、C3-O1、C4-O2、O1-T3、O2-T4、T3-Fp1、T4-Fp2)で記録されている。さらに心電図と呼吸運動の同時記録をしている。刺激として呼名・疼痛刺激が行われている。脳波は心電図と僅かな交流アーティファクトが重畳しているが、アーティファクトの判別は容易であり、平坦脳波と判定できる。また、右側刺激による聴性脳幹誘発反応も無反応であった。
第2回目の脳波は、第1回目の臨床的な脳死の診断と同条件で記録されている。脳波は心電図と僅かな交流アーティファクトが重畳しているが、アーティファクトの判別は容易であり、平坦脳波と判定できる。また、右側刺激による聴性脳幹誘発反応も無反応であった。
法的脳死判定における脳波記録は、第1回目の臨床的な脳死診断と同条件で記録されている。脳波は心電図と僅かな交流アーティファクトが重畳しているが、アーティファクトの判別は容易であり、平坦脳波と判定できる。また、右側刺激による聴性脳幹誘発反応も無反応であった。無呼吸テストは必要なPaCO2のレベルを得ており、テストの間循環状態にも問題はなかった。
| 8/31(火) |
|
| 0:25 |
外傷にて直ちに近隣の医療機関に救急搬送
入院時所見:意識 GCS (1.1.2)瞳孔散大 意識昏睡状態 左側胸部、大腿部に外傷認める 左耳より耳出血認める。
意識障害と自発呼吸微弱のため直ちに気管内挿管で気道が確保され、人工呼吸が施行された。 |
| 3:45 |
救命救急センターに搬送される。
救命救急センター来院時GCS(1・T・1)自発呼吸微弱のため、直ちに呼吸器装着。TV500ml, RR18/min,FiO2 1.0に設定。
血液ガス pH7.471, PaO2 320mmHg, PaCO2 31mmHg, BE-1.6
血圧145/86mmHg, 心拍数84, 体温36.7℃
止血剤(カルバゾクロムスルホン酸ナトリウム50mg、トラネキサム酸、10%ヘモコアグラーゼ)
脳圧降下薬(D-マンニトール20%300ml)
ステロイド(コハク酸ヒドロコルチゾンNa100mg)
抗潰瘍薬(塩酸ロキサチジンアセタート)
抗生物質(塩酸セファチアム、アズトレオナム)
脳賦活薬(シチコリン、ソルコセリル) |
| 4:20 |
全身CT施行。
頭部CT所見:左側頭骨から錐体骨にかけ骨折を認め一部を剥離を認める。多発性脳挫傷、右急性硬膜下血腫を認め、かつ造影剤の漏出をともなう。脳幹損傷、左側頭部から顔面の皮下腫脹を認めた。
胸部・腹部CT所見:左肺下葉肺挫傷 左肺下葉無気肺 左腎損傷の疑い、左腎周囲後腹膜出血 膀胱内血腫を認める。 |
| 6:00 |
血圧120/70 GCS(1・T・2) 脳低温療法開始し各種モニター接続。
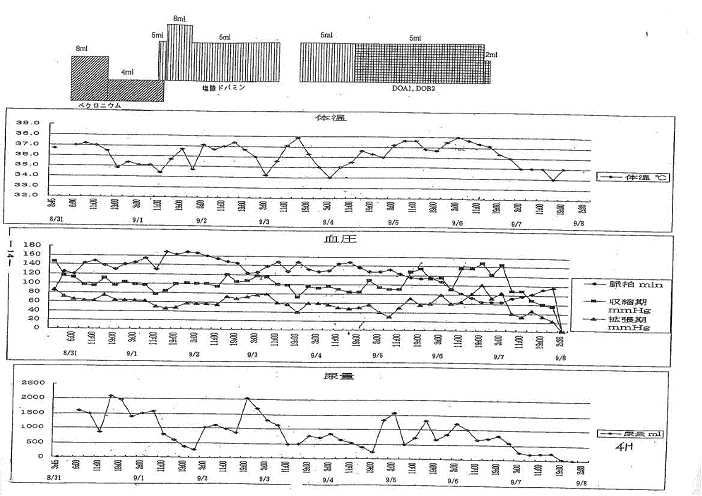
ベクロニウム4mg/hr ミダゾラム3.6mg/hr 開始
頭蓋内圧(ICP)は挿入時56cmH2O, 内頚静脈温(Sjtemp )38℃, Sjo270%であった。
ICP高値であり、Sjtemp 34℃を目標に体温を低下させた。 |
| 7:10 |
収縮期血圧70~80 低下 加熱人血漿蛋白(プラズマネートカッター250ml 2V) |
| 8:30 |
血圧 100/64に改善 |
| 10:00 |
さらにショック状態改善のため FFP 2Uを9/2まで続行 |
| 11:00 |
尿量増加傾向 4時間で1860ml
ベクロニウム2mg/hr ミダゾラム1.8mg/hr に減量 |
14:00
~18:00 |
4時間尿量 1450ml |
| 17:00 |
Sjtempにて35℃となる。ICPは20後半から30後半を示した。以後Sjtemp 35℃を維持
Na 176 , K 2.7 , Cl 140 による電解質異常の補正を開始
マルトス10に変更増量し、アスパラギン酸Kにて補正 |
| 23:00 |
ステロイド(コハク酸ヒドロコルチゾンNa100mg) |
| 9/1(水) |
|
| 3:00 |
ステロイド(ベタメタゾン8mg) |
| 12:00 |
収縮期血圧 70前後 上昇せず
ベクロニウム(使用総量70mg),ミダゾラム (使用総量63mg)を中止
塩酸ドパミン5ml/hr 開始8ml/hrへ 収縮期血圧100台
塩酸ドパミンにて血圧コントロール施行 |
| 13:00 |
脳低温療法終了。
血圧の維持困難であり、中枢性尿崩症併発し、瞳孔散大持続の為脳低温療法を中止とした。 |
| 14:00 |
ステロイド(ベタメタゾン8mg) |
| 21:00 |
深昏睡状態に変化はなく、脳波所見は全般的に著しい徐波、ABRは波形が確認された。 |
| 9/2(木) |
|
| 7:00 |
血圧100/56 HR160
TV500, RR18, FiO20.6設定。 血液ガスpH 7.490, PaO2 162.2,
PaCO2 20.0 , BE -7.3 換気回数を18回から15回に減少
Na163, K 5.8, Cl 123 , BUN 27, CRE 2.0
マルトス10を2時間500mlで負荷する。 |
| 10:15 |
ABR施行し波形確認。 |
| 11:30 |
第2回目CT施行。
CT所見上、脳幹全体にも低吸収域が出現し脳ヘルニア伴う右後大脳動脈領域の急性脳梗塞出現、両側鉤部脳幹の脳損傷、帯状回の脳損傷疑い。その他外傷性くも膜下出血及び脳室内出血を認める。
胸腹部CT所見:左肺下葉無気肺は改善傾向、左腎損傷、左腎周囲後腹膜血腫を認めた。 |
| 16:00 |
Na 159, K 5.5, CL 120となる |
| 9/3(金) |
|
| 7:00 |
血圧116/80, HR140
TV500, RR15, FiO20.6設定。血液ガスpH 7.475, PaO2 170.2,
PaCO2 34.6, BE 1.6,Na 164, K 4.8, Cl 124, BUN 27, CRE 1.7
マルトス10等で電解質補正続行。 |
| 10:30 |
ABR施行し波形確認するも電位の減少を認めた。 |
| 9/4(土) |
|
| 7:00 |
血圧96/56, HR130
TV500, RR15, FiO20.6設定。血液ガスpH 7.517, PaO2 309.9
PaCO2 28.7, BE 0.5のためFiO20.4に変更
WBC 28600, RBC 3.09×10 6 , Hb 9.7, Ht 28.5, PLT 70000
TP 6.5, ALB 3.4, Na 168, K 4.0, Cl 127
敗血症によるDICが考えられた為、血液培養施行し、ガンマーグロブリン製剤AT-III製剤(1日3V)投与する。 |
| 9:30 |
脳波施行。脳波所見は平坦。 |
| 12:00 |
ABRは1波のみ確認。 |
| 13:40 |
スワンガンツカテーテルにて心機能測定 Forrester III° |
| 14:30 |
塩酸ドパミン(カタボン)を中止し、塩酸ドパミン(イノバン)
100mg塩酸ドブタミン200mg を 5ml/hrで開始 |
| 17:30 |
血圧76/44 低下したため、加熱人血漿蛋白(プラズマネートカッター)2V投与 |
| 19:00 |
第1回臨床的な脳死の診断を開始。
(血圧82/58mmHg、体温36.6℃、心拍数137/min) |
| 19:30 |
ABR 平坦確認。
深昏睡状態変化なく、再度平坦脳波であった。 |
| 22:30 |
血圧110/56 に改善した。
第1回臨床的な脳死の診断を終了。
全ての脳幹反射は消失。(左耳出血のため左前庭反射施行せず。) |
| 9/5(日) |
|
| 7:00 |
Na 169, K 3.2, Cl 130, WBC 14700, PLT39000, Hb 7.0
AT-III3VヘパリンNa1万IU/24hrに加え、血小板輸血を開始した。
貧血に対し輸血
第2回臨床的な脳死の診断を開始。
(血圧90/36mmHg、体温37.8℃、心拍数127/min) |
| 8:10 |
脳波、ABRを再施行し、共に平坦であった。 |
| 11:40 |
第2回臨床的な脳死の診断を終了。 |
| 11:50 |
家族に臨床的に脳死状態であることを説明。家族より臓器提供意思表示カードの提示あり。コーディネーターから臓器提供の話を聞くことの承諾を得た。 |
| 15:56 |
コーディネーターを通じ脳死後、心臓、肝臓、右腎、右肺の提供を承諾いただいた。 |
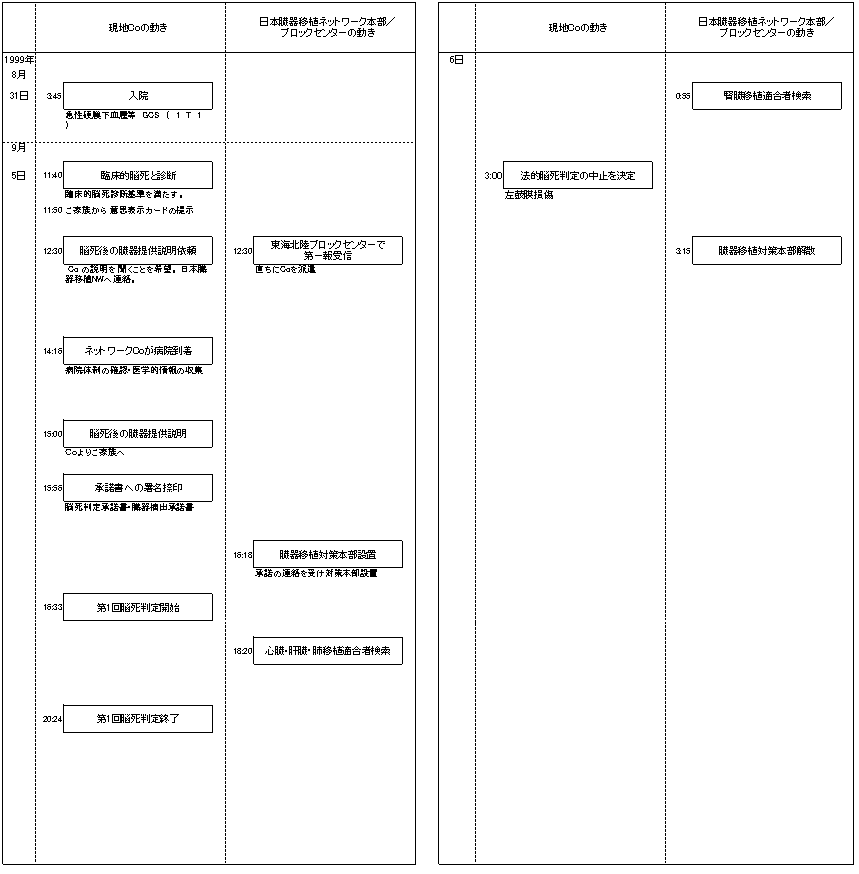
| 16:33 |
第1回法的脳死判定開始。(血圧142/82、体温36.8℃、心拍数112/min) |
| 20:19 |
無呼吸テスト開始 PaCO2 43mmHg、 |
| 20:24 |
PaCO2 65 mmHg、無呼吸を確認し、第1回法的脳死判定終了。
引き続きマルトス10で輸液管理続行。 |
| 9/6(月) |
|
| 2:20 |
耳鼻科処置開始。 |
| 2:54 |
左耳鼓膜破損確認。 |
| 3:00 |
法的脳死判定中止を決定。 |
| 9/7(火) |
|
| 14:00 |
血圧低下 |
| 23:30 |
血圧測定不能 |
| 9/8(水) |
|
| 23:38 |
死亡確認。 |