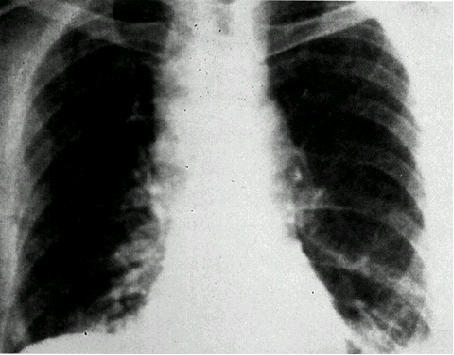
| 図1: | 炭疽菌に感染した51歳男性の胸部レントゲン写真 著明な縦隔陰影の拡大が特徴的である。 Textbook of military medicine, Chemical and biological warfare, US Armyより引用 |
| |
米国において生物テロとして炭疽が問題となっていますが、近年、本邦ではほとんど発生を見ていないため実際の診断は容易ではありません。
そこで、米国の参考文献等をもとに、国立感染症研究所並びに日本感染症学会において次のとおり「診療のポイント」をとりまとめていただきましたので、公表いたします。
なお、この内容が、そのまま厚生労働省の見解というものではありませんので、ご注意ください。
照会先 厚生労働省大臣官房厚生科学課 (担当・内線) 佐藤 健康危機管理官(3814) 西山 課長補佐 (3807) (電話)(代表)03(5253)1111 (直通)03(3595)2171
炭疽の診療についてのポイントをお示しします。大切なことは鑑別診断として炭疽の可能性を常に念頭において診察を行うことです。
1.臨床症状
1)肺炭疽
肺炭疽の潜伏期は1−5日とされる。肺炭疽患者は発病初期には、発熱、乾性咳そう、筋肉痛、倦怠感などの急性ウイルス性上気道炎様症状を呈する。
典型的な胸部レントゲン写真の所見(図1)は縦隔の拡大であり、これは出血性縦隔炎の徴候とみなされる。ただし発症早期にはみられないことが多いので、炭疽が疑われる場合には、例えば6時間毎に胸部レントゲン写真を撮り、縦隔の拡大の有無に留意すべきである。重症の場合は、胸水の貯留も認める。
一過性に症状が軽快する場合もあるが、通常は発病後、数日(1−3日)以内で重症化し、半数近くに髄膜刺激症状を伴い、呼吸困難にて死に至る。早期の診断及び抗菌薬投与がきわめて重要。
| 図1: | 炭疽菌に感染した51歳男性の胸部レントゲン写真 著明な縦隔陰影の拡大が特徴的である。 Textbook of military medicine, Chemical and biological warfare, US Armyより引用 |

| |
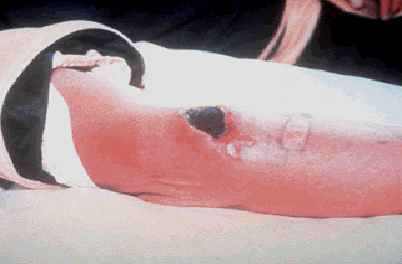
多くの場合は頭頚部、手、前腕に病変が生じる。まずかゆみが生じた後、丘診が出現、1〜2日以内に水疱化し、その後、潰瘍を形成して中心が黒色を呈することが特徴である(図2)。周囲は浮腫状。痛みを伴うことは稀。約10%程度が菌血症に至る。
| 図2: | 皮膚炭疽の写真。中央は壊死組織で黒色。周囲に浮腫が見られる。 USAMRIIDの資料より引用 |
| |
2.検査
(詳細は別添:「米国CDCの炭疽菌同定のための基本的臨床検査プロトコル(抜粋):原文 文献(11)」を参照のこと)
1)胸部レントゲン検査
2)血液培養、髄液培養(抗菌薬投与前に施行すること)
3)病変部位からの組織や体液(皮膚病変の水疱、便等)の培養
4)病変部位の組織の病理学的検査や検体の塗抹検査
5)PCR
当面、都道府県衛生研究所の一部でのみ対応可能。地元の衛生研究所での対応状況は電話等で確認のこと。
3.治療
治療については、参考文献(1)、(2)、(4)、(5)、(6)、(8)、(12)等を参考にしてください。
4.その他
肺炭疽はヒト−ヒト感染はないとされているが、皮膚炭疽はその病変部位から感染する危険性があるため、手袋、マスク着用など標準的予防策をとること。
参考文献等
1.Dixon TC, Meselson M, Guillemin J, Hanna PC. Anthrax. N Engl J Med. 1999 341:815-26.
2.Inglesby TV, Henderson DA, Bartlett JG, Ascher MS, Eitzen E, Friedlander AM, Hauer J, McDade J, Osterholm MT, O'Toole T, Parker G, Perl TM, Russell PK, Tonat K. Anthrax as a biological weapon: medical and public health management. Working Group on Civilian Biodefense. JAMA. 1999 May 12;281(18):1735-45.
3.http://www.uptodate.com
4.http://www.usamriid.army.mil/education/bluebook.html(米陸軍感染症医療研究所ホームページ)
5.http://www.med.or.jp/etc/terro.html(日本医師会ホームページ)
6.http://www.kansensho.or.jp/(日本感染症学会ホームページ)
7.http://www.bt.cdc.gov/(米国CDCホームページ)
8.http://www.cdc.gov/mmwr/preview/mmwrhtml/mm5041a1.htm
9.http://www.bt.cdc.gov/DocumentsApp/FactsAbout/FactsAbout.asp
10.http://www.cdc.gov/od/oc/media/pressrel/r011016p.htm
11.http://www.bt.cdc.gov/agent/anthrax/levelaprotocol/anthracis20010417.pdf
12.https://www.mhlw.go.jp/kinkyu/j-terr.html(厚生労働省「国内の緊急テロ対策」ホームページ)
(別添)
本文は、米国CDCの「炭疽菌同定のための基本的臨床検査プロトコル、(原題Basic Laboratory Protocols for The Presumptive Identification of Bacillus anthracis)」文献(11)の仮訳である。実際の使用の際には原文を参照すること。
1.全般事項
以下に記載する手技は臨床的な検体から炭疽を鑑別するためのものである。これらはBiological Safety Level 2 (BSL2)を扱える細菌検査室で行うこと。検体を扱う際には、白衣と手袋を着用すること。眼鏡やゴーグルの使用も推奨される。粘膜表面に触れるような行為(例:食事、飲水、喫煙、化粧)はいかなるものも避けるべきである。検査室を出る前には、手を洗う。炭疽ワクチンは不要である。
1.a. 検体の取り扱い
1.b. 消毒
2.検体の採取
2.a. 用意するもの
2.b. 皮膚炭疽
2.c. 腸炭疽
2.d. 肺炭疽
3.臨床検体の検査手順において必要なもの
5%ヒツジ血液寒天培地(SBA)
4.検体からの炭疽菌検出
4.a. 喀痰
4.b. 血液
4.c. 綿棒
4.d. 便
4.e. 脳脊髄液
5.a.培地は一般の好気的条件下で35〜37℃で培養する。
5.b.培地は培養後、18〜24時間以内に判定する。炭疽菌の発育は早いもので8時間くらいで確認できる。
6.炭疽菌の鑑別試験
6.a. 炭疽菌コロニーの特徴
6.b. 炭疽菌のグラム染色所見
7. 炭疽菌判定のキーポイント
7.a.血液、脳脊髄液、あるいは病変部位からの臨床検体から:莢膜を持ったグラム陽性桿菌
7.b.グラム陽性の大きな桿菌、芽胞あり:バシラス属
7.c.芽胞は腫大せず、楕円形である。コロニーはすりガラス様
7.d.運動性がない
7.e.溶血性でない
炭疽菌同定のための基本的臨床検査プロトコル(抜粋)
喀痰採取用容器
滅菌綿棒
血液培養キット
便採取用容器
水疱期:
細菌はこの時期には最もよく検出される。破れていなかった水疱を穿刺し、そこに乾燥した綿棒を浸し、2本献体を採取する。
瘢痕期:
痂皮を取り除かないようにして、痂皮の端の部分の下部で綿棒を回転させるようにして検体を2本採取する
もし患者から便が採取できるようであれば、便培養をすること。
病期が進んだ場合、抗生物質による治療前に検体が採取されていれば、血液培養で菌を検出可能である。
呼吸器症状があり、喀痰排出があれば、塗抹・培養検査を実施する。
病期が進むと(暴露後2〜8日)、抗生物質による治療前に検体が採取されていれば、血液培養で菌を検出可能である。
マッコンキー寒天培地
フェニルエチルアルコール寒天(PEA)培地(便培養用)
トリプチカーゼソイブロース(TSB)
顕微鏡用スライドグラス
滅菌綿棒(好気培養用に販売されているもの)
ディスポーザブルの白金耳
汚染防止用のチューブホルダーのある遠心器
芽胞用の消毒液(0.5%次亜塩素酸溶液)
通常の血液培養で十分である。
グラム染色による直接塗抹で細菌が見えることもある。炭疽菌は2〜4個の菌体が連なり、短鎖状に見える。菌体は莢膜に包まれており、これは菌体の周りの透明帯により判別できる。血液中の莢膜に包まれたグラム陽性桿菌の存在は炭疽菌を強く疑わせる。
血液培養が陽性であったときは、直ちにグラム染色を行い、莢膜に包まれた桿菌を確認すること。続いてSBAやマッコンキー寒天培地でサブカルチャーすること。
傷口から採った綿棒の1本を3種類の標準的培地に植える(例:SBA、マッコンキー、液体培地)。
別の1本をグラム染色用に塗抹する。
通常の便培養で十分である(例:SBA、マッコンキー、PEA培地)。
CVAやヘクトン寒天培地は使用不可。
汚染防止用のチューブホルダー付きの遠心器がある場合には、採取した脳脊髄液を1500xG、15分間遠心する。
沈渣を集め、塗抹し、グラム染色する。
5.培養と判定
残りの沈渣をSBA及び液体培地(TSB培地あるいはチオグリコレート培地)に植える。
SBA培地で、35〜37℃、15〜24時間、培養すると、炭疽菌が良好に分離された場合、直径2〜5mmのコロニーとなる。平坦な、あるいは若干凸のコロニーは不規則な円形で、少々波状(不規則、波状の境界)のエッジを呈する。外見はすりガラス様である。しばしば、コロニーのエッジからコンマ状の突出がみられ、あたかも「メデューサの頭」様である。
SBA上のコロニーは通常、粘性がある。白金耳で触れると、泡立てた卵白のように立つ。他のバシラス属(セレウス、チュリンギエンシス)と対照的に、炭疽菌のコロニーはβ−溶血性を持たない。しかしながら、長時間経過し、コンフルエントに発育した領域では弱い溶血がみられることもある。これをβ−溶血と間違えないこと。
初代培養を判定する際、SBA培地とマッコンキー寒天培地上の発育の程度を比較することが重要である。炭疽菌はSBA上ではよく発育するが、マッコンキー培地では発育しない。炭疽菌の発育は速い。大量に塗布された部位では6〜8時間以内に発育が見られ、個々のコロニーは12〜15時間以内に識別できることが多い。この特徴を用いて、発育の遅い微生物を含む混合物から炭疽菌を単離することができる。
通常の方法でグラム染色を行う。
炭疽菌は大きなグラム陽性桿菌である(1-1.5 x 3-5um)。そしてSBA培地上では、中央から末端に向かう楕円形の芽胞(1 x 1.5um)を形成するが、それがために菌体が膨張することはない。大気レベルの濃度の二酸化炭素に暴露されなければ、臨床検体中には芽胞は存在しない。体内の二酸化炭素濃度では芽胞は産生されないのである。血液などの塗抹染色で見られる増殖した細菌は莢膜に包まれた2〜4個の細菌が連なった短鎖状に見える。しかしながら、大気条件下でSBA培地で発育した細菌は、莢膜に包まれておらず長い鎖状を呈する。5%二酸化炭素存在下の寒天培地上で発育した場合や、0.8%重炭酸を含む培地で発育した場合は、厚い莢膜に包まれたバシラスが認められる。莢膜はインディアインク(墨汁)を使用して顕微鏡で見ることができる。
インディアインク(墨汁)は、血液、血液培養、脳脊髄液(CSF)中の莢膜を有する炭疽菌を確認するのに有用である。
カバーグラス
インディアインク(墨汁)
油浸観察可能な100倍の対物レンズ付き顕微鏡
陽性検体には菌体の周りの明瞭な透明帯として莢膜を認める。
陰性検体には透明帯は存在しない。
トップへ
報道発表資料
トピックス
厚生労働省ホームページ